![]() Полиомиелит
Полиомиелит является острой вирусной
инфекцией, которая способна проникать через слизистые оболочки желудочно-кишечного тракта и поражать двигательные нейроны спинного и продолговатого мозга, что ведет к развитию параличей различной степени тяжести.
Название данного недуга, происходящее от греческих слов
polios – серый и
myelos – спинной мозг, четко характеризует основные поражения, возникающие при заболевании, так как
вирус вызывает тяжелые структурные повреждения серого вещества спинного мозга. Это приводит к нарушению двигательной сферы, а также провоцирует различные дегенеративные расстройства в пораженных конечностях. Возникающая атрофия мышц связана с уменьшением или исчезновением иннервации, которая регулирует функцию питания и роста мышцы. Так как вирус полиомиелита чаще всего поражает детей, развивающаяся атрофия сопровождается тяжелой деформацией конечностей (
в основном нижних) и их заметным отставанием в развитии.
В основном заболевают дети до 10-летнего возраста. Согласно статистическим данным в эндемических зонах, 80% заболеваний регистрируются у детей в возрасте до 4 лет. Случаи инфицирования встречаются одинаково часто в городской и в сельской местности.
Следует иметь в виду, что в подавляющем большинстве случаев полиомиелит не вызывает каких-либо тяжелых неврологических расстройств и протекает по типу скрытой инфекции. Клинические проявления возникают только у 0,5 – 1% от общего числа инфицированных. Однако выделяют вирус все зараженные в течение двух – трех недель после начала болезни. Летальный исход наступает редко и связан обычно с дыхательной недостаточностью, вызванной параличом дыхательного центра.
Полиомиелит был выделен как отдельное заболевание в XIX веке, однако упоминания о недуге со схожей симптоматикой встречаются в медицинских трудах, датированных несколькими веками до нашей эры. Изучение полиомиелита было начато в 1840 году, а его выделение в группу отдельных заболеваний было произведено на 20 лет позже. Вирусную природу недуга удалось выявить в начале XX века (
1908 год). Лабораторная диагностика заболевания была разработана в 50-х годах, а первая эффективная вакцина была предложена в 1953 году.
В XX веке было зарегистрировано несколько эпидемиологических вспышек полиомиелита, в связи с чем в 1988 году Всемирной Организацией Здравоохранения было принято решение о начале программы по ликвидации вируса полиомиелита с помощью вакцинации. На текущий момент заболеваемость данным недугом снизилась более чем на 99%, а 3 мировых региона (
Северная и Южная Америка, Западно-Тихоокеанский регион и Европа) объявлены как зоны, в которых вирус искоренен. В странах Юго-Восточной Азии, несмотря на все еще встречающиеся случаи заболевания, общая частота заражения значительно снижена.
Сложности, связанные с программой ликвидации вируса, вызваны невозможностью покрытия некоторых регионов плановыми вакцинами, трудностями при введении новых типов вакцин в календарь вакцинации, а также с недостаточным финансированием данной программы.
Интересные факты - другим названием полиомиелита является «болезнь Хайне-Медина» в честь ученых, которые выделили данный недуг в отдельное заболевание, и которые составили описание классической клинической картины;
- у египетской мумии, возраст которой насчитывает около 5 тысяч лет, деформация конечностей указывает на возможный полиомиелит;
- в одном из храмов Богини плодородия, расположенном в Египте, изображен жрец с характерным для полиомиелита поражением нижней конечности;
- на картине нидерландского художника Питера Брейгеля, жившего в XIV веке, изображен нищий в специфической позе, предположительно из-за полиомиелита;
- первая зафиксированная эпидемия полиомиелита произошла в 1834 году на острове Святой Елены;
- в результате раскопок в Гренландии были обнаружены останки, датированные V – VI веком до нашей эры, со специфичными для полиомиелита изменениями костей;
- в 1908 году Карл Ландштейнер сумел заразить обезьяну полиомиелитом путем введения ей фрагментов тканей людей, погибших от данного недуга;
- первая вакцина от полиомиелита, состоявшая из фрагментов убитых вирусных частиц, была применена в 1954 году;
- использование вакцины, употребляемой внутрь и основанной на живом ослабленном вирусе, было начато в 1958 году.
Возбудитель полиомиелита
![]()
Возбудителем полиомиелита является вирус рода
Enterovirus семейства
Picovrnaviridae. Структура вируса представлена одноцепочечной молекулой РНК, которая содержит генетическую информацию возбудителя, рядом белков, которые образуют оболочку вокруг РНК. В состав вирусной покрышки не входят
липиды (
жиры), поэтому он является довольно устойчивым к действию растворителей и низкого pH (
кислой среды). Размеры вируса составляют около 27 - 30 нм, форма – сферическая.
Вирус полиомиелита является устойчивым во внешней среде и может сохраняться в течение 3 месяцев в воде и в течение 6 месяцев – в испражнениях. В условиях низких температур вирус способен длительно сохранять свои инфицирующие свойства. Однако он быстро погибает при кипячении, под действием ультрафиолета, при воздействии большинства дезинфектантов (
кроме этилового спирта).
На основании различий в белковой структуре было выделено 3 штамма данного вируса (
I, II, III). Заражение или
вакцинация одним из штаммов вызывает развитие специфичного иммунного ответа, который обеспечивает пожизненную защиту от повторного инфицирования. Однако данный
иммунитет не защищает от заражения другим штаммом вируса полиомиелита, то есть не является перекрестным. В подавляющем большинстве случаев инфицирование, сопряженное с паралитическими осложнениями, вызывается вирусом полиомиелита I типа.
Человек является единственным природным носителем данного вируса. В некоторых условиях могут быть заражены приматы, однако они не могут выступать в роли источника инфекции.
Вирус полиомиелита, как и все вирусы рода
Enterovirus, способен поражать слизистые желудочно-кишечного тракта, которые и являются входными воротами для инфекции. После внедрения в клетки пищеварительного тракта вирус начинает размножаться путем использования клеточных структур человека. В процессе развития, после достаточного накопления вирусных частиц в клетке хозяина, происходит выход возбудителя с последующим поражением лимфоидной ткани
кишечника. На 3 – 5 день после заражения возникает непродолжительная стадия виремии, то есть выход вируса в кровь. В этот период, в большинстве случаев, формируются специфические антитела, которые успешно блокируют развитие патогенного агента и уничтожают его, что в результате приводит к развитию бессимптомной формы болезни. Однако в редких случаях возникает массивная вирусемия, которая может стать причиной развития более тяжелой формы заболевания. На этой стадии вирус полиомиелита, в отличие от других энтеровирусов, способен проникать в нервную ткань, а точнее, в нервные клетки серого вещества спинного и головного мозга. Точный механизм инфицирования центральной нервной системы до сих пор остается невыясненным. Считается, что проникновение вируса обусловлено прохождением его через периферические нервные окончания из мышц, куда он заносится с током крови.
Вирус полиомиелита, в основном, поражает моторные и вегетативные нейроны. Данные клетки ответственны за контроль региональных рефлексов, произвольные мышечные движения, а также за регуляцию автономных функций внутренних органов соответствующих сегментов. Воспалительный процесс, вызываемый им, сопряжен с активной миграцией иммунных клеток, которые выделяют биологически активные вещества в очаге воспаления, что негативно воздействует на нервные клетки. В клиническом плане гораздо большее значение имеет тяжесть воспалительной реакции, нежели ее сегментарное распределение (
которое в большинстве случаев одинаково).
Вирус полиомиелита способен вызывать воспалительный процесс и в задних рогах спинного мозга (
часть, ответственная за восприятие и передачу информации о чувствительности). Тем не менее, несмотря на вовлечение данных структур, чувствительного дефицита при полиомиелите не отмечается.
Полиовирус присутствует в тканях спинного мозга только на протяжении первых нескольких дней. Это доказывается возможностью его изоляции из данных структур на протяжении данного периода. По истечении этого срока вирус не обнаруживается, однако воспалительная реакция продолжается и может длиться несколько месяцев, вызывая все большее поражение нейронов.
Причины полиомиелита
![]()
Полиомиелит развивается вследствие инфицирования человека вирусом полиомиелита. Как уже упоминалось выше, единственным естественным источником инфекции является человек. Таким образом, заразиться полиомиелитом можно только от другого человека, который в данный момент либо болеет, либо находится в стадии выделения вируса. Однако следует понимать, что по причине хорошей устойчивости к факторам внешней среды, вирус может попасть в организм другого человека не только во время какого-либо тесного контакта, но и посредством ряда других путей.
Способы передачи
В передаче инфекции различают механизм и пути передачи. Механизм передачи – это способ перемещения возбудителя от момента его выхода во внешнюю среду до момента попадания в организм восприимчивого человека. Путь передачи – это фактор, который обеспечивает контакт возбудителя с входными воротами инфицируемого.
Механизм передачи инфекции при полиомиелите является фекально-оральным, что означает, что больной выделяет возбудителя полиомиелита вместе с каловыми массами, мочой и
рвотой, и что заражение происходит при попадании фрагментов данных субстанций в желудочно-кишечный тракт другого человека.
Для полиомиелита характерны следующие пути передачи: - Пищевой путь. Пищевой путь передачи вируса полиомиелита является наиболее важным в эпидемиологическом плане. Передача инфекции происходит в результате обсеменения продуктов питания частичками вируса, которые могут быть занесены при несоблюдении личной гигиены, при недостаточном санитарном и гигиеническом контроле.
- Водный путь. Водный путь предполагает, что вирус попадает в организм во время употребления зараженной воды. Однако при полиомиелите, из-за особенностей возбудителя, данный путь встречается довольно редко. Тем не менее, при значительном загрязнении водных источников сточными водами, канализационными водами и прочими нечистотами, он может служить источником распространения инфекции.
- Бытовой путь. Бытовой путь передачи инфекции предполагает заражение через предметы обихода. Контакт с предметами, обсемененными вирусными частицами, сам по себе не несет опасности в случае данной инфекции, однако при недостаточном соблюдении личной гигиены вирус с кожи рук может попасть на слизистые оболочки рта, то есть в среду, благоприятную для его развития.
В некоторых случаях выделяют еще и возможность аэрозольной передачи инфекции, то есть вместе с частичками слюны и
мокроты, выделяемой при
кашле, чихании, разговоре. Однако данный путь передачи имеет значение только на начальных стадиях заболевания и является опасным лишь при условии довольно близкого контакта.
Восприимчивость людей
Восприимчивость к инфекции представляет собой способность организма реагировать на внедрение в него какого-либо инфекционного агента с различными проявлениями, будь то носительство, бессимптомное течение или полноценная болезнь.
Для полиомиелита характерна довольно высокая естественная восприимчивость людей. В подавляющем большинстве случаев возникает вирусоносительство, которое не сопровождается какими-то патологическими изменениями или клиническими симптомами. Случаи симптоматического заболевания встречаются довольно редко, а случаи паралитического течения отмечаются всего в одном – десяти случаях из тысячи.
Факторы риска
Некоторые факторы, предшествующие инфицированию, способны повлиять на риск заражения, а также на тяжесть течения заболевания.
При полиомиелите имеют значение следующие факторы риска: - Возраст. Полиомиелит гораздо чаще встречается среди детей и подростков. Связано это как с их большей восприимчивостью к данной инфекции, так и с большими шансами вступить в контакт с инфицированными материалами.
- Пол. До полового созревания риск заражения одинаков для мальчиков и девочек (тем не менее, заболевание чаще регистрируется среди мальчиков). С возрастом риск инфицирования женщин детородного возраста без иммунитета возрастает. Кроме того, постполиомиелитический синдром (прогрессирующая слабость мышц, возникающая через 20 – 30 лет после болезни) чаще встречается среди женщин.
- Беременность. Беременные женщины подвержены большему риску заражения полиомиелитом с более тяжелым течением заболевания.
- Физическая нагрузка. Физические упражнения увеличивают частоту и тяжесть клинически выраженных паралитических форм полиомиелита. Упражнения в инкубационном периоде и в первой стадии болезни не оказывают никакого воздействия на течение недуга, однако физическая нагрузка в течение первых 3 – 4 дней после начала второй стадии заболевания может иметь крайне неблагоприятное воздействие.
- Недавние внутримышечные инъекции. Клинические исследования показывают, что при развитии паралитической формы полиомиелита с большей вероятностью поражается та конечность, в которую производились внутримышечные инъекции в течение 2 – 4 недель до начала заболевания.
- Удаление миндалин. Удаление миндалин (тонзиллэктомия), проведенное незадолго до заражения полиомиелитом, увеличивает риск поражения ствола мозга. Связано это с тем, что в области операции находятся нервные волокна девятой и десятой пары черепно-мозговых нервов, которые берут свое начало в продолговатом мозге.
Живой ослабленный вирус
На сегодняшний день существует два основных типа вакцин от полиомиелита, в одной из которых используется живой ослабленный вирус. Данная вакцина обладает рядом преимуществ перед той, в которой используется инактивированный (
убитый) вирус, однако в некоторых случаях она может стать причиной развития полиомиелита. По этой причине в некоторых странах отказались от использования живой вакцины.
Необходимо понимать, что риск развития паралитического полиомиелита, ассоциированного с вакцинацией, крайне мал, и возникает данный недуг примерно в одном случае из 2,6 миллиона использованных вакцин.
Живой ослабленный вирус назначается внутрь через рот, что позволяет вирусу проходить естественным путем и вызывать синтез не только плазматических антител (
содержащихся в крови), но и секреторных антител, которые защищают от последующих проникновений вируса через слизистую желудочно-кишечного тракта.
Послепрививочный полиомиелит развивается в течение одной – двух недель после употребления первой дозы. В большинстве случаев возникновение данного недуга связано с существующим иммунодефицитом у вакцинируемого человека.
Подпишитесь на Здоровьесберегающий видеоканал


В каком периоде больной опасен для окружающих (заразен)?
Больной полиомиелитом становится заразным в течение довольно короткого периода времени. В слизистой и секретах носоглотки вирус обнаруживается уже спустя 36 часов, а в кале – спустя 72 часа после заражения. Наибольшую эпидемиологическую опасность человек представляет в течение первой недели заболевания, однако в некоторых случаях выделение вируса отмечается на протяжении 1,5 – 2 месяцев после выздоровления (
но в дозах, недостаточных для инфицирования). Более длительное выделение вируса исключено.
Как правило, больные перестают быть заразными через 2 – 3 недели после начала болезни. Однако, в связи с большим количеством случаев бессимптомного течения недуга, носителями вируса могут быть дети, которые на первый взгляд полностью здоровы. Это значительно затрудняет эпидемиологический контроль заболевания.
При выявлении полиомиелита госпитализация больного является обязательной. Для снижения рисков инфицирования зараженного изолируют на 40 дней или более в зависимости от сроков исчезновения признаков острой инфекции.
Так как полиомиелит передается, в основном, пищевым путем, для снижения рисков заражения крайне важно соблюдать личную гигиену, тщательно мыть руки после ухода за больным. Предметы обихода и посуда больного могут быть обсемененными вирусными частицами, поэтому крайне важно их тщательно обрабатывать и дезинфицировать.
Симптомы полиомиелита
![]()
Инкубационный период, то есть время, в течение которого вирус размножается и накапливается в количестве, достаточном для возникновения клинической картины, при полиомиелите составляет, в среднем, 9 – 12 дней, однако в некоторых случаях может составлять от 5 до 35 дней. Данный период отражает время от инфицирования до возникновения первых клинических симптомов.
Проявления полиомиелита могут быть различными и значительно варьировать по степени выраженности. Почти в 95% случаев возникает бессимптомное течение болезни, при котором никаких внешних проявлений заболевания нет. Распознать данную форму недуга можно только путем проведения ряда лабораторных анализов с выделением и идентификацией вируса или антител.
В зависимости от клинических проявлений принято различать следующие формы полиомиелита: - Абортивная форма характеризуется общими неспецифичными признаками вирусной инфекции, которые проходят в течение 3 – 5 дней.
- Менингеальная форма возникает при воспалении мозговых оболочек, вызванного проникновением вируса. Характеризуется более тяжелым течением.
- Паралитическая форма возникает при поражении двигательных нейронов серого вещества спинного мозга, продолговатого мозга, а в редких случаях – коры головного мозга.
Абортивная форма
Абортивный полиомиелит возникает наиболее часто. Для него характерно острое внезапное начало с повышением
температуры тела, недомоганием и рядом других неспецифичных проявлений. На основании клинической картины при абортивной форме полиомиелита нельзя поставить диагноз, так как подобное течение является схожим с другими вирусными заболеваниями.
Симптомы абортивной формы полиомиелита
| Симптом | Характеристика | Механизм возникновения |
| Повышение температуры тела | Повышение температуры тела является первым симптомом недуга. Часто ему предшествует озноб. Обычно температура тела повышается до 38 – 38,5 градусов. Лихорадка держится на протяжении 3 – 7 дней, однако через 2 – 3 сутки после нормализации температуры возможен ее повторный подъем. | Повышение температуры тела связано с непосредственным влиянием вирусных частиц на структуры, ответственные за термогенез, а также с воздействием биологически активных веществ, выделяющихся из иммунных клеток, на структуры мозга. |
| Насморк | Возникает легкая заложенность носа с водянистыми выделениями. | Насморк возникает вследствие поражения вирусом клеток, образующих слизистую оболочку носовых ходов с последующим развитием воспалительного процесса. Выделяемые при воспалении биологически активные вещества вызывают расширение сосудов, что приводит к образованию серозного экссудата, который, смешиваясь с большим количеством слизи, формирует водянистые выделения. |
| Кашель | Возникает непродолжительный кашель, для которого нехарактерно выделение мокроты. | Кашель возникает по причине размножения вируса в клетках слизистой оболочки верхних дыхательных путей, что вызывает раздражение нервных окончаний и приводит к рефлекторному кашлю (акту, направленному на устранение раздражителя из дыхательных путей). |
| Тошнота | Тошнота обычно связана с приемом пищи. В некоторых случаях может сопровождаться рвотой. | Тошнота возникает по причине того, что вирус полиомиелита поражает клетки желудочно-кишечного тракта с развитием воспалительной реакции. В результате возникает рефлекторное раздражение нервных окончаний, что и формирует ощущение тошноты. |
| Диарея | Диарея (понос) характеризует более частым и жидким стулом. Стул может быть пенистым, с примесями слизи. | Диарея возникает вследствие воспаления слизистой кишечника. Это приводит к нарушению всасывания воды из просвета кишки, к усиленной экссудации жидкости из сосудов в просвет кишки, а также к рефлекторному увеличению перистальтики (движения) кишечника. В результате транзит кишечного содержимого ускоряется и возникает жидкий и частый стул. |
| Выраженное потоотделение | Для полиомиелита характерно потоотделение в области волосистой части головы и шеи. | Потоотделение является следствием озноба при подъеме температуры, а также результатом нарушения деятельности вегетативной нервной системы. |
| Сухость и боль в горле | Боль в горле при полиомиелите обычно невыраженная, однако может доставлять некоторый дискомфорт. При присоединении вторичной инфекции боль значительно усиливается, возникают гнойные очаги. | Сухость и боль в горле являются результатом воспалительной реакции на уровне глоточного лимфатического кольца (миндалин). |
| Боль в животе | Боль в животе обычно тупая, ноющего характера, с различной локализацией. | Болевое ощущение возникает по причине воспалительной реакции, развивающейся в стенке кишки и подлежащей лимфоидной ткани, а также из-за ускорения перистальтики и возникновения диареи. |
Менингеальная форма
Менингеальная форма полиомиелита возникает, если воспалительный процесс, спровоцированный вирусом, поражает мозговые оболочки.
Мозговые оболочки представляют собой структуры, выполняющие функцию защиты, и расположенные вокруг головного и спинного мозга. Мягкие мозговые оболочки участвуют в процессе синтеза и всасывания спинномозговой жидкости – ликвора, циркулирующего внутри мозга. Данные структуры довольно хорошо кровоснабжаются и иннервируются.
При поражении менингеальных оболочек отмечаются симптомы, характерные для абортивной формы полиомиелита, которые, однако, в большинстве случаев являются более выраженными и сочетаются с рядом более специфичных признаков, указывающих на поражение мозговых оболочек.
Признаки менингеальной формы полиомиелита
| Симптом | Характеристика | Механизм возникновения |
| Головная боль | Отмечается крайне сильная головная боль с различной локализаций. Боль не уменьшается в покое или под действием обезболивающих препаратов. | Головная боль возникает по причине раздражения воспалительным процессом нервных окончаний, расположенных в толще мозговой оболочки. Кроме того, воспаление мозговых оболочек снижает отток спинномозговой жидкости, избыток которой увеличивает давление в головном мозге и вызывает ощущение боли. |
| Рвота | Рвота при менингеальной форме полиомиелита не связана с приемом пищи и не приносит облегчения. | Рвота при менингите центрального происхождения, то есть возникает вследствие раздражения центра рвоты, расположенного в головном мозге. |
| Менингеальные симптомы | Менингеальные симптомы определяются во время врачебного осмотра. При полиомиелите они могут быть различной степени выраженности. | Менингеальные симптомы являются признаками воспаления и раздражения мозговых оболочек. Из-за рефлекторного сокращения мышц движения, вызывающие раздражение мозговых оболочек, невозможны. |
Выявление менингеальных симптомов основывается на осуществлении движений, при которых происходит некоторое растяжение мозговых оболочек.
В клинической практике принято выявлять следующие менингеальные симптомы: - Симптом Кернига. Симптом Кернига выявляется путем сгибания ноги в тазобедренном и коленном суставах под прямым углом. Попытка последующего разгибания ноги в коленном суставе является невозможной ввиду рефлекторного сокращения мышц бедра и острого болевого ощущения.
- Симптом Брудзинского. Существует верхний, средний и нижний симптомы Брудзинского. Верхний симптом выявляется при пассивном наклоне головы вперед, если при этом возникает сгибание нижних конечностей в коленном суставе и их подтягивание к животу. Средний симптом выявляется при надавливании на лобковую кость, если при этом возникает сгибание нижних конечностей и подтягивание их к животу. Нижний симптом Брудзинского выявляется при исследовании на симптом Кернига. Если во время сгибания одной нижней конечности замечается непроизвольное сгибание и подтягивание к животу другой, то констатируется менингеальный симптом.
- Ригидность затылочных мышц. Ригидность затылочных мышц выявляется путем пассивного движения головы вперед. Если подбородок больного не соприкасается с грудью, то предполагается раздражение мозговых оболочек. В некоторых случаях, при сильно выраженном воспалительном процессе, из-за рефлекторного сокращения затылочных мышц голова больного оказывается запрокинутой назад даже в состоянии покоя.
Менингеальная форма полиомиелита может протекать крайне тяжело, однако, как правило, исход данного недуга благоприятный.
Паралитическая форма
Паралитическая форма полиомиелита встречается достаточно редко, однако является крайне опасной с точки зрения возможных последствий. В зависимости от клинической картины выделяют несколько вариантов паралитической формы, которые зависят от того, признаки поражения какого отдела мозга преобладают в клинической картине.
Выделяют следующие варианты паралитической формы полиомиелита: - Спинальный вариант. Для спинального варианта характерны вялые периферические параличи, которые несимметрично охватывают конечности.
- Бульбарный вариант. Бульбарный вариант является наиболее опасным, так как при данной форме недуга поражается ствол мозга, в котором расположены центры, регулирующие деятельность сердечно-сосудистой и дыхательной систем.
- Понтинный вариант. Понтинный вариант недуга имеет благоприятный прогноз и характеризуется поражением двигательных нейронов лицевого нерва. В результате этого возникает односторонний паралич мимических мышц.
Клиническая картина паралитической формы полиомиелита складывается из симптомов абортивной формы заболевания, к которой через 3 – 5 дней после нормализации состояния присоединяются признаки
менингита и двигательные расстройства.
Симптомы спинального паралича
| Симптомы | Характеристика | Механизм возникновения |
| Вялые параличи | Чаще всего возникают односторонние несимметричные вялые параличи. Обычно вовлекаются нижние конечности, однако могут быть поражены любые группы мышц. Нередко возникает паралич одной нижней конечности с последующим параличом одной верхней. Поражение сразу четырех конечностей почти не регистрируется среди детей и подростков. Характерно усиление мышечной слабости в утренние часы. | Возникновение вялых параличей связано с нарушением передачи нервного импульса от нейрона второго порядка, который расположен в передних рогах спинного мозга, к мышцам. В результате мышцы теряют контролирующее влияние центральной нервной системы, нарушается их питание. Как следствие, возникает выраженная мышечная слабость и сниженный тонус с исчезновением или ослаблением сухожильных рефлексов и с постепенной атрофией мышц. |
| Атрофия мышц | Атрофия мышц возникает постепенно при затяжном течении недуга или при невосстанавливающихся параличах. | Атрофия мышц является следствием нарушения их иннервации. Так как без должной иннервации мышцы теряют стимулирующее воздействие и устраняется их тоническое сокращение, то происходит постепенная инволюция неиспользуемой ткани. |
| Мышечное дрожание | Возникает сокращение отдельных мышечных волокон, которое пациент может почувствовать или заметить как некоторое движение под кожей. | Мышечное дрожание возникает вследствие нарушения иннервации и кровоснабжения отдельных мышечных волокон, которые под действием ряда факторов начинают хаотично сокращаться. |
| Арефлексия | В пораженной конечности исчезают сухожильные рефлексы. | Исчезновение сухожильных рефлексов вызвано повреждением мотонейрона передних рогов спинного мозга, который замыкает рефлекторную цепь. В результате раздражение сухожилия воспринимается центральной нервной системой, однако по причине отсутствия «исполнительного звена» мышечное сокращение не происходит. |
| Мышечные боли | На начальных стадиях в пораженных конечностях и группах мышц может возникать болевое ощущение. | Мышечная боль связана с нарушением иннервации и питания мышц. |
| Запоры | Запоры возникают через некоторое время после дебюта параличей и сменяют диарею, характерную для начальной стадии недуга. | Запоры возникают из-за нарушения иннервации мышц желудочно-кишечного тракта с развитием паралича кишечника. |
| Расстройства мочеиспускания | Обычно возникает недержание мочи. | Недержание мочи связано с параличом мышц-сфинктеров мочевого пузыря, что чаще всего возникает вместе с поражением мышц нижних конечностей. |
В некоторых случаях параличи при спинальном варианте могут быть восходящими, то есть могут распространяться от нижних конечностей на мышцы живота, спины, шеи, рук. Распространение параличей прекращается в момент нормализации температуры тела.
Симптомы бульбарного паралича
| Симптомы | Характеристика | Механизм возникновения |
| Нарушение глотания | Нарушено глотание как твердой, так и жидкой пищи. Во время питья жидкость может проникать в носовую полость. | Нарушение глотания связано с параличом мускулатуры мягкого неба, которая выполняет функцию проталкивания пищевого комка и изолирует носоглотку от ротоглотки во время глотания. Связан паралич данных мышц с повреждением ядер черепно-мозговых нервов, которые расположены в продолговатом мозге. |
| Заложенность носа | Не сопровождается покраснением слизистой оболочки. Выделения обычно отсутствуют. | Заложенность носа на данной стадии заболевания связана не с воспалительным процессом в слизистой оболочке носа, а с параличом мышц мягкого неба, что вызывает затруднение дыхания и ощущение заложенности носа. |
| Одышка | Затрудненное дыхание (одышка) изначально невыраженное, однако с течением времени одышка может прогрессировать и вызвать остановку дыхания. | Существует два механизма развития одышки. Первый механизм ответственен за более легкую форму нарушения дыхания и возникает вследствие паралича мышц мягкого неба, что затрудняет прохождение воздуха в верхние дыхательные пути. Второй механизм ответственен за крайне тяжелые формы одышки, при которых нередко наступает летальный исход. Развивается он при повреждении дыхательного центра продолговатого мозга с параличом диафрагмы и дыхательной мускулатуры. |
| Нарушение речи | Нарушается фонация звуков, больной разговаривает «в нос». | Нарушение фонации звуков также связано с поражением мышц мягкого неба и глотки. |
| Изменение частоты сердечных сокращений | Может возникнуть как брадикардия (замедление сердцебиения), так и тахикардия (учащение сердцебиения). | Изменение частоты сердечных сокращений связано с поражением центра продолговатого мозга, регулирующего деятельность сердечной мышцы. |
| Повышение и падение артериального давления | Возникает скачущее артериальное давление – повышенное давление периодически сменяется пониженным. | Изменения артериального давления связаны с поражением сосудодвигательного центра продолговатого мозга. |
| Психомоторное возбуждение | Больные возбуждены, встревожены, с трудом идут на контакт. Иногда возбуждение сменяется заторможенностью и комой. | Психомоторное возбуждение связано как с непосредственным поражением мозговых структур, так и с психическим воздействием недуга, влияние которого усиливается при прогрессировании параличей (в особенности, параличей дыхательной мускулатуры), что вызывает выраженное чувство страха и тревоги. |
Бульбарный паралич является крайне тяжелой формой течения заболевания. Без должной медицинской помощи летальный исход может наступить в течение 2 – 3 дней от момента начала паралича.
Симптомы понтинного паралича
| Симптомы | Характеристика | Механизм возникновения |
| Утрата мимических движений | Мимические движения ослабевают или полностью исчезают с одной стороны лица. Уголок рта опущен. Ротовая щель несколько перекошена (из-за перетягивания здоровыми мышцами). | В мосту располагаются двигательные ядра лицевого нерва, который контролирует движения мимической мускулатуры. При их поражении мимические движения утрачиваются, мышцы с пораженной стороны теряют свой тонус. |
| Зияние глазной щели | Зияние глазной щели возникает из-за невозможности закрыть глаз с пораженной стороны. При этом через глазную щель видна полоска склеры. | Закрытие глаза осуществляется во время сокращения круговой мышцы глаза, иннервируемой лицевым нервом, двигательная часть которого поражается при понтинном полиомиелите. |
В отличие от поражения лицевого нерва, вызванного другими причинами, при понтинном варианте полиомиелита нет болевого ощущения в области иннервации лицевого нерва, нет выраженного слезотечения с пораженной стороны и нет нарушений восприятия вкуса.
Отдельно следует упомянуть о поражении серого вещества головного мозга – полиоэнцефалите. Данная форма заболевания встречается крайне редко и является единственной формой полиомиелита, для которой характерны генерализированные
судороги. В отличие от спинального формы заболевания при полиоэнцефалите могут наблюдаться спастические параличи. Данный тип параличей связан с устранением контролирующего влияния мотонейронов первого порядка, расположенных в коре головного мозга. Это приводит к чрезмерной активности нейронов спинного мозга, что проявляется спазмом скелетных мышц в пораженных областях, повышению их тонуса, усилению сухожильных рефлексов.
Паралич, возникающий при полиомиелите, может быть различной продолжительности и интенсивности. В подавляющем большинстве случаев полного восстановления двигательной функции после полиомиелита не происходит.
Диагностика полиомиелита
Диагностика полиомиелита основывается на лабораторных исследованиях. В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
Лечение полиомиелита
![]()
На сегодняшний день не существует специфического
противовирусного препарата, эффективного в отношении полиомиелита. Тем не менее, использование симптоматических препаратов в сочетании с физиопроцедурами позволяет ускорить процесс выздоровления и восстановления, а также снизить риск развития осложнений.
Нужно ли лечить полиомиелит медикаментами?
Лечение полиомиелита основывается на использовании ряда лекарственных средств, которые, несмотря на свою неэффективность в отношении возбудителя, способны значительно улучшить общее состояние больного, уменьшить его негативные переживания и симптомы и улучшить прогноз недуга.
Препараты, используемые для лечения полиомиелита
| Группа препаратов | Основные представители | Механизм действия | Способ применения |
| Жаропонижающие | Парацетамол | Блокирует фермент циклооксигеназу-3, который представлен в тканях головного мозга. Благодаря этому снижается продукция простагландинов (биологически активные вещества), вызывающих повышение температуры тела, а также увеличивается порог возбудимости центра терморегуляции гипоталамуса. | Препарат принимается внутрь (таблетки) и ректально (ректальные свечи). Режим дозирования зависит от возраста. Взрослые и дети в возрасте более 12 лет могут принимать по 0,5 – 1 грамму препарата 4 раза в день (максимальная доза – 4 грамма). Детям в возрасте от 6 до 12 рекомендуется принимать в разовой дозе 240 – 480 мг. Детям до 6 лет – в дозе 120 – 240 мг. Детям до года препарат назначается в дозе 24 – 120 мг. |
| Обезболивающие препараты | Парацетамол | Блокирование фермента циклооксигеназа-3 и снижение синтеза простагландинов в головном мозге снижает передачу и восприятие болевого ощущения. | Тот же режим дозирования, что и для достижения жаропонижающего эффекта. |
| Нестероидные противовоспалительные препараты | Ибупрофен, аспирин, диклофенак, мелоксикам | Блокируют ферменты циклооксигеназа-1 и 2, ответвленные за синтез биологически активных веществ в воспалительном очаге. Благодаря этому оказывают выраженное противовоспалительное действие. Так же как и парацетамол обладают обезболивающим и жаропонижающим эффектом. | Режим дозирования определяется индивидуально в зависимости от выраженности воспалительного процесса, возраста, наличия противопоказаний. |
| Слабительные препараты | Семена льна, касторовое масло, лактулоза, сульфат натрия | Вызывают размягчение каловых масс, увеличение их объема, механическое раздражение слизистой оболочки кишечника с ускорением перистальтики. | Слабительные препараты назначаются при запоре на фоне паралитического поражения кишечника. Дозировка и выбор препарата осуществляется исключительно врачом после тщательного обследования. |
| Регидратанты и регуляторы водно-электролитного баланса | Регидрон, Гидровит, раствор Рингера, раствор лактата Рингера | Восполняют жидкости и электролиты, потерянные во время рвоты и диареи. | Если больной в состоянии пить, то назначается оральная регидратация с помощью препаратов Регидрон или Гидровит. Если больной истощен или не в состоянии пить самостоятельно, жидкости восполняются путем внутривенного вливания физиологического раствора - раствора Рингера или других препаратов. |
Немедикаментозное лечение полиомиелита
Немедикаментозное лечение предполагает использование различных методов физического воздействия на пораженные конечности с целью оптимизации процесса их функционального восстановления.
В острой фазе заболевания используются специальные подушки, которые подкладываются под суставы пораженных конечностей с целью придания конечностям естественного положения. Иногда на конечность накладывают шину, что позволяет уменьшить болевой синдром, а также предотвращает деформацию. В зависимости от группы парализованных мышц могут применяться различные типы шин.
В стадии восстановления используют физиотерапию и шинирование. Физиотерапия способствует активации регенераторного потенциала организма, позволяет устранить ряд неблагоприятных симптомов, а также замедляет процессы атрофии и деформации конечностей.
Физиотерапия может включать следующие методы воздействия: - гидротерапия;
- физические упражнения;
- магнитотерапия;
- электростимуляция.
В отличие от острой стадии заболевания, шинирование на стадии восстановления направлено на стабилизацию конечности и на обеспечение ее максимальной подвижности с целью ускорения выздоровления.
Питание при полиомиелите (диета)
Выбор
диеты при полиомиелите зависит от конкретной клинической ситуации. Так как при абортивной форме недуга, которая встречается чаще всего, обычно возникает диарея, питание должно быть направленным на устранение структурных и функциональных нарушений, а также на предотвращение гнилостных процессов в кишечнике. С этой целью назначают легкие продукты, которые не вызывают усиления секреторной деятельности желудочно-кишечного тракта.
При диарее рекомендуется употреблять следующие продукты: - отвары из рисовой, манной или овсяной крупы с добавлением сливочного или растительного масла;
- мясное пюре;
- протертый творог;
- протертые каши;
- паровые тефтели и котлеты;
- отварная рыба.
В период рвоты и диареи следует употреблять большое количество жидкости (
лучше всего сбалансированные регидратанты), так как это позволяет восполнять потерянные запасы воды и электролитов.
При паралитической форме полиомиелита нередко развиваются запоры, которые требуют совершенно иной диеты.
Для нормализации функции кишечника рекомендуется употреблять следующие продукты: - сырые, вареные или печеные овощи, фрукты, ягоды, морскую капусту, хлеб из муки грубого помола, так как все они богаты растительной клетчаткой;
- тростниковый и свекловичный сахар, мед, варенье;
- кисломолочные продукты;
- квас;
- сельдь;
- солонина;
- икра рыбы;
- сливочное, подсолнечное, оливковое масло.
Так как полиомиелит кроме расстройства стула сопровождается значительным нарушением общего состояния, лихорадкой, интоксикацией, в диету необходимо добавлять продукты, богатые
витаминами и белком.
Нужен ли постельный режим при полиомиелите?
Постельный режим при полиомиелите необходим в течение острой стадии заболевания, так как, во-первых, это позволяет снизить риск развития паралитической формы недуга, а во-вторых, обеспечивает оптимальные условия для работы организма. При развитии параличей рекомендуются периодические упражнения (
если таковые возможны), пассивные движения в суставах (
для снижения риска атрофии сустава), а также смена положения тела в постели (
для профилактики пролежней).
Можно ли лечить полиомиелит дома?
Полиомиелит является заболеванием, лечение которого в домашних условиях невозможно. Правильный терапевтический подход требует обязательной госпитализации. Связано это, во-первых, с тем фактом, что в больничных условиях проще осуществлять эпидемиологический контроль, а во-вторых, с тем, что в больнице есть все необходимое оборудование, которое может понадобиться больному. Быстрый доступ к аппарату механической вентиляции легких, который есть в реанимационных отделениях большинства больниц, может сыграть решающую роль при развитии дыхательной недостаточности на фоне паралича дыхательной мускулатуры, спровоцированной полиомиелитом.
Лечение на стадии восстановления возможно и в домашних условиях, так как в этот период риск развития каких-либо опасных для жизни человека осложнений минимален.
Последствия полиомиелита
Полиомиелит является довольно опасным вирусным заболеванием, которое может стать причиной развития ряда тяжелых осложнений и некоторых последствий, которые проявляются через определенный период времени после заражения.
Осложнения полиомиелита
Наиболее опасным осложнением полиомиелита является дыхательная недостаточность, вызванная поражением дыхательной мускулатуры (
в том числе диафрагмы и межреберных мышц), а также обусловленная закупоркой дыхательных путей из-за поражения ядер черепно-мозговых нервов.
В некоторых случаях отмечается воспаление сердечной мышцы (
миокардит), который сопровождается нарушением насосной функции сердца. Однако миокардит при полиомиелите редко вызывает какие-либо специфические внешние проявления.
Поражения желудочно-кишечного тракта, такие как кровотечение, паралитическая
кишечная непроходимость и острое расширение
желудка могут осложнить течение паралитической формы полиомиелита.
Постполиомиелитический синдром
Постполиомиелитический синдром является неврологическим недугом, который связан с полиомиелитом, но возникает через несколько десятков лет после перенесенной инфекции. Наибольший риск развития постполиомиелитический синдрома приходится на период 25 – 35 лет после первоначального заболевания.
Точная причина возникновения неизвестна, но предполагается, что данный синдром развивается в результате постепенного нарушения компенсаторного потенциала нервной ткани, благодаря которому восполнялся двигательный дефицит, возникший после острого полиомиелита. Не исключено, что в развитии постполиомиелитического синдрома играет роль и латентный вирус, находящийся в нервной ткани, и вызывающий разрушение нейронов после своей реактивации.
Для постполиомиелитического синдрома характерны следующие симптомы: - быстрая утомляемость;
- мышечная слабость;
- мышечная боль;
- нарушение походки;
- одышка;
- нарушение глотания.
Обычно вовлекаются те же мышцы, что были поражены во время первоначальной инфекции, но слабость может возникать и в других конечностях. Новые симптомы прогрессируют, постепенно приводя к инвалидности больного.
Профилактика полиомиелита
![]()
Для профилактики полиомиелита используется два типа вакцин - инактивированная вакцина (
ИПВ), применяемая парентерально (
в виде инъекции), и живая ослабленная вакцина (
ОПВ), применяемая внутрь (
через рот).
Инактивированная полиовирусная вакцина
ИПВ была первой разработанной доступной вакциной от полиомиелита. Ее широкое применение было начато в 1950 году. Получают данную вакцину путем воздействия на вирус раствора формалина в течение 12 – 14 дней, что приводит к его полной гибели.
После введения данной вакцины вирусные частицы захватываются иммунными клетками, которые начинают выработку специфических антител, обеспечивающих последующую защиту от инфицирования. С целью увеличения защитного потенциала данную вакцину назначают трижды с перерывом между назначением в один месяц. В некоторых регионах используют повторную вакцинацию, что позволяет лучше контролировать эпидемиологическую ситуацию и обеспечивает более надежную защиту от заражения.
Под действием ИПВ практически не развиваются секреторные антитела (
антитела, синтезируемые на поверхности слизистой оболочки желудочно-кишечного тракта). По этой причине после вакцинации инактивированной вакциной, несмотря на то, что человек является защищенным от вируса, все еще существует некоторых риск инфицирования «диким» вирусом полиомиелита. При этом вирус может в течение некоторого времени размножаться в клетках кишечника, не вызывая каких-либо внешних проявлений.
Живая ослабленная полиовирусная вакцина
Живая ослабленная полиовирусная вакцина обладает большим иммунным потенциалом и является крайне эффективной. Однако, по причине того, что ее применение сопряжено с некоторым риском развития постпрививочного полиомиелита, в некоторых регионах отказались от ее использования.
Получают ослабленный вирус путем многократного выращивания его на культуре клеток обезьяны – в среде, к которой вирус не приспособлен, и на которой через несколько поколений он теряет свои патогенные свойства.
Употребление данного типа вакцины внутрь через рот позволяет имитировать натуральный путь поступления вируса. Его проникновение в клетки желудочно-кишечного тракта запускает продукцию секреторных иммуноглобулинов, которые формируют защиту от вируса в пределах слизистой оболочки. Использование 3 последовательных доз позволяет добиться высоких титров защитных антител в крови привитых людей.
Показания и противопоказания после прививки от полиомиелита. Осложнения после вакцины
Ответы на часто задаваемые вопросы
Можно ли повторно заболеть полиомиелитом?
![]()
Повторное заражение полиомиелитом невозможно. Связано это с тем фактом, что после перенесенной инфекции формируется стойкий пожизненный иммунитет, который обеспечивает защиту от заражения.
Иммунитет представляет собой специальную систему организма, которая направлена на распознавание чужеродных элементов, и на узнавание собственных тканей. Данная функция осуществляется путем чтения антигенной информации, зашифрованной в структуре белков и других поверхностных макромолекул.
В зависимости от способа реализации защиты различают следующие типы иммунитета: - Гуморальный иммунитет. Гуморальный иммунитет формируется растворенными в крови иммуноглобулинами или антителами. Различают врожденный (обусловленный генетически) и приобретенный гуморальный иммунитет (образовавшийся после вакцинации или болезни). Формирование антител происходит при антигенной стимуляции, то есть при наличии в организме частиц патогенного агента, способного запустить иммунную реакцию. Изначально синтезируются иммуноглобулины типа IgM, ответственные за кратковременную защиту, однако через некоторое время они сменяются антителами класса IgG, которые считаются антителами длительного иммунитета и могут присутствовать в организме на протяжении нескольких лет и даже пожизненно. Функцию синтеза антител несут особые иммунные клетки – В-лимфоциты, которые после поглощения и разрушения возбудителя или его антигенных фрагментов мигрируют в костный мозг и лимфоидные органы, превращаясь в плазматические клетки, основной функцией которых является выработка соответствующих защитных антител при последующей встрече с данным антигеном.
- Клеточный иммунитет. Клеточный иммунитет осуществляется Т-лимфоцитами и системой макрофагов, то есть иммунными клетками, обладающими способностью к поглощению и разрушению чужеродных клеток и вирусов. Среди Т-лимфоцитов различают клетки хелперы, которые необходимы для координации иммунного ответа, клетки памяти, которые необходимы для образования определенной иммунной памяти, и непосредственно цитотоксичные лимфоциты или киллеры, основной функцией которых является разрушение чужеродных клеток. Клеточный иммунитет, так же как и гуморальный, основан на распознавании антигенов.
Необходимо понимать, что между этими двумя типами иммунитета нельзя провести четкое разделение, так как они работают совместно. Иммунные клетки, формирующие клеточный иммунитет, способны не только разрушать чужеродные частицы, но также способны перерабатывать их антигены и выставлять их на поверхности, что облегчает дальнейшую активацию гуморального иммунитета и ускоряет синтез антител. С другой стороны, распознавание и фагоцитоз (
поглощение) патогенных агентов, связанных специфическими антителами, происходит гораздо быстрее.
С клинической точки зрения различают следующие типы иммунитета: - Стерильный иммунитет. Стерильный иммунитет защищает организм от потенциального заражения, даже когда патогенный агент отсутствует в организме.
- Нестерильный иммунитет. Нестерильный иммунитет характеризуется тем, что антитела к патогенным агентам вырабатываются только при наличии их в организме.
Иммунитет, формируемый к вирусу полиомиелита, является стерильным (
то есть работает постоянно) и пожизненным (
в большинстве случаев). Таким образом, до тех пор, пока иммунная система человека, который каким-либо образом подвергся иммунизации к вирусу полиомиелита, выполняет свою функцию, его повторное заражение является невозможным.
Человек может приобрести иммунитет к вирусу полиомиелита следующими способами: - После болезни. Если человек переболел «диким» вирусом полиомиелита, в его организме формируются специфические антитела и клетки, ответственные за их синтез, которые сохраняются в течение всей жизни. При последующих встречах с вирусом иммунная система активируется в течение считанных часов и осуществляет полное уничтожение патогенного агента без развития признаков болезни.
- После вакцинации. Во время вакцинации в организм вводится ослабленный или инактивированный вирус, который запускает ту же реакцию, что и «дикий» вирус во время болезни, но который не сопряжен с теми же рисками и симптомами.
Следует понимать, что, как уже упоминалось выше, защита от повторного инфицирования возможна только при нормально функционирующем иммунитете. Если в работе иммунной системы есть какие-либо сбои, повторное заражение становится гипотетически возможным.
Функция иммунитета нарушается в следующих ситуациях: - ВИЧ/СПИД. ВИЧ является серьезной инфекцией, которая поражает и инактивирует иммунные клетки и, тем самым, открывает путь для других инфекционных агентов.
- Заболевания костного мозга. Так как синтез клеток, формирующих иммунитет, происходит в костном мозге, какие-либо патологии, при которых функция данного органа нарушается, могут привести к возникновению состояния сниженного иммунитета.
- Токсическое или лучевое воздействие на костный мозг. Длительные отравления или воздействие радиации могут стать причиной нарушения функции костного мозга со снижением иммунного потенциала.
- Прием препаратов, подавляющих иммунитет. Ряд препаратов, которые используются для лечения злокачественных новообразований, а также стероидные противовоспалительные средства, способны в той или иной степени ослабить иммунитет.
- Другие патологии иммунной системы. Существует довольно обширный список патологий, которые могут стать причинной нарушения функции иммунной системы человека.
Как выглядят больные с полиомиелитом?
![]()
В стадии острого заболевания для больных полиомиелитом не характерны какие-либо специфические внешние проявления. При развитии паралитической формы недуга могут быть замечены динамические нарушения в движениях рук и ног, которые, однако, в покое не видны. С течением времени, при отсутствии должно медицинского лечения, группы парализованных мышц атрофируются, что приводит к заметной и значительной деформации конечности.
Внешний вид больных с полиомиелитом во многом зависит от того, какие конечности и какие группы мышц были поражены, от агрессивности заболевания, от корректности медицинского ухода на стадии восстановления и от давности заболевания.
Внешний вид больных с полиомиелитом
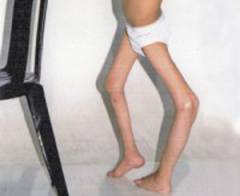
| Пораженные конечности | Описание | Характерный внешний вид |
| Нижняя конечность | Наблюдается значительная деформация одной из нижних конечностей с уменьшением ее в диаметре по сравнению со здоровой, а также некоторое уменьшение ее длины. В некоторых случаях кости могут быть значительно деформированы, выгнуты. Суставы, как правило, хорошо заметны, иногда деформированы. | ![]() |
| Обе нижние конечности | Обе нижние конечности непропорционально истончены, уменьшены в объеме. Обычно, обе конечности укорочены. Возможны различные варианты деформации костей и суставов. | ![]() |
| Верхняя конечность | При поражении верхней конечности наблюдается ее значительное истончение с последующим укорочением. Деформация кости менее выраженная, чем при поражении нижних конечностей. При поражении обеих рук наблюдается несимметричная деформация с непропорционально тонкими конечностями. | ![]() |
| Позвоночник и тазовый отдел | Вирус полиомиелита крайне редко поражает мышцы спины и таза. Деформация костного скелета данных областей обусловлена тем, что при одностороннем поражении нижней конечности с ее укорочением изменяется распределение веса и поза при стоянии и ходьбе, что с течением времени приводит к значительному сколиозу (боковой деформации позвоночника). При ношении специальной обуви или шин подобного осложнения можно избежать. | ![]() |
Следует отметить, что все описанные выше изменения не являются характерными исключительно для полиомиелита. Они могут развиваться при множестве других неврологических патологий, а также при врожденных аномалиях.
Необходимо понимать, что люди, у которых развились описанные изменения в конечностях и суставах, не являются заразными. На подобных стадиях их организм полностью очищен от вируса, и они не представляют какой-либо эпидемиологической угрозы. Структурные изменения в конечностях возникают вследствие того, что повреждения, вызываемые вирусом в передних рогах спинного мозга, являются необратимыми.