Содержание статьи:
 Аллергия является патологически сильной реакцией иммунной системы на чужеродный антиген. Нарушение иммунного ответа проявляется увеличением его интенсивности, а также площади поражения. В отличие от нормальной по силе иммунной реакции аллергия подразумевает уничтожение чужеродного вещества, однако вместе с собственными структурами организма. Зачастую ответ иммунной системы может быть настолько выражен, что наносит огромный ущерб организму-хозяину, вплоть до гибели последнего.
Аллергия является патологически сильной реакцией иммунной системы на чужеродный антиген. Нарушение иммунного ответа проявляется увеличением его интенсивности, а также площади поражения. В отличие от нормальной по силе иммунной реакции аллергия подразумевает уничтожение чужеродного вещества, однако вместе с собственными структурами организма. Зачастую ответ иммунной системы может быть настолько выражен, что наносит огромный ущерб организму-хозяину, вплоть до гибели последнего.В мировой статистике заболеваний аллергия занимает четвертое место после сердечно-сосудистых заболеваний, травм и новообразований. Досаден тот факт, что процент больных аллергическими заболеваниями неуклонно растет, а отношение общества к ним остается недостаточно серьезным.
Аллергия на холод является частным видом аллергической реакции, при которой провокационным фактором является низкая температура. Несмотря на то, что термин «аллергия на холод» используется давно и устоялся в обществе, ученые разделились на два лагеря, относительно того, считать данное явление аллергией или нет. Однако, несмотря на прения ученого мира, больным данной патологией необходимо знать о причинах, отягощающих факторах и, главное, лечении болезни, для того, чтобы качество их жизни не страдало.
Интересные факты
- Аллергическая реакция развивается только при повторном контакте с аллергеном;
- Предрасположенность к аллергии на холод передается генетически;
- Некоторые инфекционные заболевания и заболевания внутренних органов могут спровоцировать появление аллергии у абсолютно здорового прежде человека;
- При правильном образе жизни и внимательном отношении к лечению можно свести проявления аллергии на холод к нулю;
- Некоторые общедоступные лекарственные вещества косвенно способствуют проявлению реакций гиперчувствительности организма, в том числе и на холод.
- Цирроз печени усиливает проявления аллергии на холод.
Причины аллергии на холод
 Причина аллергии на холод всего одна – нарушенная работа иммунной системы организма. Факторов риска, приводящих к сбоям в ее работе, много. Однако перед тем как описать их, необходимо более детально углубиться в механизмы развития аллергической реакции. Эта информация окажется весьма полезной, при объяснении действия того или иного фактора.
Причина аллергии на холод всего одна – нарушенная работа иммунной системы организма. Факторов риска, приводящих к сбоям в ее работе, много. Однако перед тем как описать их, необходимо более детально углубиться в механизмы развития аллергической реакции. Эта информация окажется весьма полезной, при объяснении действия того или иного фактора.На данный момент существуют как минимум две теории, описывающие механизм развития аллергии на холод. Обе теории имеют множество сторонников и доказательств их правдивости, поэтому они будет рассматриваться как равнозначные.
Теория 1 (аллергическая)
Из данной теории следует, что аллергия на холод развивается, как классический аллергический процесс, протекающий в трех стадиях - иммунологической, патохимической и патофизиологической.Иммунологическая стадия (стадия иммунных реакций)
В данной стадии происходит первый контакт организма, и, в частности, его иммунной системы с чужеродным аллергеном. Отличительной чертой аллергии на холод является то, что холод не является веществом и, соответственно, самостоятельно не может сенсибилизировать организм. Однако у определенной группы людей с генетической предрасположенностью он способствует образованию в их телах редкого белка под названием криоглобулин. Данный белок не несет в организме какой-либо функции, поскольку является побочным продуктом взаимодействия живых тканей и низких температур. Более того, он распознается организмом как чужеродный аллерген и атакуется клетками иммунной системы.
Попадая во внутреннюю среду, аллерген поглощается специальными клетками - макрофагами. Поглотив аллерген, макрофаги полностью его разрушают, после чего выставляют на свою поверхность его антигены. Антигенами называются части аллергена, которые определяют его уникальность. В дальнейшем макрофаг с чужеродными антигенами на поверхности взаимодействует с Т-лимфоцитами (видом клеток иммунной системы) и передает им информацию о встреченном и разрушенном чужеродном веществе. Т-лимфоцит передает информацию главному органу иммунной системы – тимусу.
Тимус является центральным органом иммунной системы. Он расположен немного выше и позади грудины. По структуре он является дольчатым органом, разделенным на две неравные части. Нижняя часть является более массивной, а верхняя – суженной и часто принимающей форму двузубой вилки (отсюда и происходит второе название органа – вилочковая железа). Считается, что тимус растет до 13 – 14 лет, а затем всю оставшуюся жизнь подвергается медленному обратному развитию. С этим фактом связано снижение иммунитета у пожилых людей. Основной функцией тимуса является производство лимфоцитов и их первичное обучение. Под первичным обучением подразумевается передача каждому лимфоциту информации о том, какие антигены принадлежат организму и, соответственно, должны распознаваться как свои.
Получив сигнал о новом чужеродном антигене, тимус начинает усиленно производить лимфоциты, которые поступают впоследствии в лимфатические узлы, где проходят вторичное обучение. Вторичное обучение подразумевает передачу лимфоциту информации о том, с какими антигенами иммунная система уже сталкивалась, включая недавно встреченный аллерген. Таким образом, полностью обученный лимфоцит при контакте с уже встречавшимся организму антигеном сразу же начнет его атаковать.
Важно отметить, что некоторые аллергены могут контактировать с организмом лишь несколько раз за всю жизнь. Таким образом, промежуток между контактами может исчисляться десятками лет. В данных условиях организму становится слишком невыгодно в течение длительного времени поддерживать достаточное количество специально обученных против определенного антигена иммунных клеток, и их концентрация в крови со временем снижается. С другой стороны, крайне важно, чтобы иммунная система была в состоянии постоянной готовности к внедрению чужеродных микроорганизмов. Однако организм нашел выход из сложившийся дилеммы путем образования специальных клеток – Т-лимфоцитов памяти. Они постоянно циркулируют в крови в очень ограниченном количестве и содержат в себе информацию обо всех чужеродных антигенах, с которыми когда-либо сталкивался организм. При контакте с одним из них Т-клетки памяти выделяют специальные биологически активные вещества, которые привлекают остальных необученных лимфоцитов и дают им команду атаковать аллерген. Таким образом, при минимальных затратах ресурсов организма поддерживается постоянная высокая активность иммунной системы.
Помимо Т-лимфоцитов существуют и В-лимфоциты, иначе называемые плазматическими клетками. В-лимфоциты так же обучаются сначала в тимусе, а впоследствии в лимфатических узлах, но в отличие от Т-клеток они непосредственно не атакуют чужеродный антиген. Их функция заключается в образовании антител, которые циркулируют в крови и обнаруживают «врага». Как только они находят чужеродный антиген, они прикрепляются к нему и образуют так называемые циркулирующие иммунные комплексы. Дальнейшая судьба чужеродного антигена зависит от его защитных свойств. Если они низки, то антитело самостоятельно его разрушает. Если защитные свойства антигена высоки, то антитело привлекает к разрушению антигена помощников – систему комплемента и/или Т-лимфоцитов. Бывает защитные свойства антигена или клеток, на которых он располагается, настолько высоки, что позволяют ему либо избегать атак иммунных клеток, либо даже уничтожать их самих. Примером подобной устойчивости является туберкулезная палочка.
Патохимическая стадия (стадии биохимических реакций)
Данная стадия начинается с момента повторного контакта аллергена с тканями организма. В случае аллергии на холод повторно образуются белки криоглобулины, которые и воспринимаются иммунной системой человека как белки-агрессоры. Образующиеся комплексы «антиген + антитело», «антиген + антитело + комплемент», «антиген + антитело + комплемент + Т-лимфоцит» или «антиген + Т-лимфоцит» запускают ряд процессов, направленных на обеспечение воспалительной реакции и ограничение распространения аллергена.
Воспалительная реакция осуществляется за счет следующих процессов:
- дегрануляция мастоцитов;
- миграция лейкоцитов к очагу воспаления;
- замедление кровообращения.
Мастоцитами называются специальные клетки, которые производят и содержат в большом количестве основные медиаторы воспаления – гистамин, серотонин и брадикинин. Данные вещества находятся в клетках в виде гранул, которые при необходимости выделяются во внешнюю среду. Сигналом к высвобождению гранул являются специальные вещества – интерлейкины, которые выделяют лейкоциты при контакте с чужеродным антигеном. Медиаторы воспаления воздействуют на нервные волокна, вызывая ощущение зуда или боли в зависимости от количества медиатора и силы воздействия.
Миграция лейкоцитов к очагу воспаления
Как указывалось ранее, лейкоциты тесно взаимодействуют посредством обмена разнообразными микромолекулами. Как только один из них атакует какую-либо цель, остальные узнают об этом в течение нескольких секунд и устремляются на помощь. Лейкоциты движутся в нужном направлении посредством явления, называемого хемотаксис (движение в сторону увеличения концентрации определенного вещества). Прибыв в очаг воспаления, лейкоциты включаются в процесс разрушения чужеродного антигена и выделяют вещества, под действием которых клетки соединительной ткани (фибробласты) строят вокруг него оболочку из коллагена. Данная оболочка способствует локализации воспалительного процесса, а процесс образования оболочки называется инкапсуляцией.
Замедление кровообращения
Замедление кровообращения в воспалительном очаге происходит при воздействии преимущественно гистамина и серотонина на сосудистую стенку. В результате данного воздействия происходит расслабление мышечной оболочки капилляров, и кровь циркулирует по ним во много раз медленнее. При более медленном потоке крови существует меньшая вероятность распространения чужеродного антигена по кровеносным сосудам. Более того, лейкоциты и антитела, прибывшие по кровеносному руслу на помощь первому Т-лимфоциту, должны осесть на сосудистой стенке. При большой скорости кровотока эта задача сильно усложняется, поэтому расширение сосудов является необходимым изменением для обеспечения хорошей иммунной реакции.
Патофизиологическая стадия (стадия клинических проявлений)
В данной стадии происходит ответ тканей и органов человека на выделение биологически активных веществ и медиаторов воспаления в предыдущей стадии. Если придерживаться данной теории, то криоглобулин может вызвать абсолютно любое проявление аллергии - от простого зуда до анафилактического шока. Однако на практике замечено, что чаще аллергия на холод проявляется лишь ограниченным количеством заболеваний.
Различают следующие клинические проявления аллергии на холод:
- крапивница;
- отек Квинке;
- бронхоспазм;
- анафилактический шок.
Теория 2 (псевдоаллергическая)
Данная теория основана на том, что криоглобулины - белки, которые образуются у некоторых людей под действием низких температур, далеко не всегда обнаруживаются в крови в период разгара клинических проявлений аллергии на холод. Этот факт позволяет предположить, что аллергические симптомы вызваны не криоглобулинами, а самим действием холода. Досадно то, что внешне отделить аллергию от псевдоаллергии не представляется возможным ввиду абсолютно идентичных проявлений.Существенным отличием механизма развития псевдоаллергии является отсутствие первой (иммунологической) стадии. Иными словами, организм ничем не сенсибилизирован, не существует специфических лейкоцитов или антител к холоду, а иммунная система абсолютно не вовлечена в патологический процесс. Вторая и третья стадии идентичны таковым в аллергической теории.
Из вышесказанного получается, что существует некий триггер, который, минуя иммунную стадию, напрямую приводит к активации тучных клеток и высвобождению медиаторов воспаления. Ученые обнаружили, что некоторые неаллергенные факторы, такие как механическое раздражение (уртикарный дермографизм), физическая нагрузка (холинергическая крапивница), ультрафиолетовые лучи (фотосенсибилизация), тепло, а также холод (холодовая крапивница) могут спровоцировать спонтанную активацию мастоцитов и запустить процесс, внешне схожий с аллергическим.
Факторы риска развития аллергии на холод
Теперь, зная основные детали механизма развития аллергии/псевдоаллергии, необходимо вернуться к теме данного раздела и осветить факторы, способствующие развитию патологической реакции организма на холод. Для ясности нижеуказанные факторы будут разделены на модифицируемые и не модифицируемые.К не модифицируемым факторам, способствующим развитию аллергии на холод, относятся:
- генетически запрограммированная повышенная проницаемость кожи и слизистых;
- особенности иммунного ответа;
- изменение врожденного баланса противовоспалительных медиаторов;
- повышенная чувствительность периферических тканей к медиаторам аллергии;
- нарушение ферментативной деятельности фагоцитов;
- врожденное нарушение процессов дезактивации биологически активных веществ.
Врожденная склонность к дерматозам способствует ухудшению защитных свойств кожи, а соответственно более агрессивному влиянию холода на нее. Чем глубже проникает холод, тем больше образуется патологического белка криоглобулина. Тяжесть аллергического процесса напрямую зависит от количества аллергена, попавшего в организм. Соответственно, чем больше криоглобулина сформируется, тем более выраженной будет аллергическая реакция.
Особенности иммунного ответа
Под особенностями иммунного ответа, приводящими к развитию аллергии на холод, подразумеваются повышенная активность иммунных клеток; большее, чем в норме количество антител в крови; дисбаланс между различными типами антител.
Изменение врожденного баланса противовоспалительных медиаторов
В организме человека существует равновесие между веществами, стимулирующими воспалительный процесс и веществами его угнетающими. При сдвиге равновесия в одну из сторон организм претерпевает большие изменения. При преобладании противовоспалительных цитокинов развивается состояние иммунодефицита, при котором даже обычная простуда протекает в настолько тяжелой форме, что может повлечь за собой летальный исход. При смещении равновесия в сторону увеличения воспалительных медиаторов развиваются аллергические реакции и аутоиммунные болезни, при которых иммунитет перестает распознавать собственные клетки организма и начинает их атаковать.
Повышенная чувствительность периферических тканей к медиаторам аллергии
Данная патология редко встречается и еще реже диагностируется ввиду необходимости использования дорогостоящих лабораторных тестов. Суть заключается в том, что организм отвечает на внедрение аллергена, в данном случае им является криоглобулин соразмерно количеству возбудителя. Ткани периферии, по неизвестным пока науке причинам, воспринимают сигналы иммунной системы чересчур активно и выделяют в ответ большее количество биологически активных веществ, чем в норме. По такому же сценарию развиваются некоторые ревматические заболевания, вопреки сложившемуся мнению о том, что их причиной является иммунный конфликт.
Нарушение ферментативной деятельности фагоцитов
Фагоциты являются важнейшими клетками организма, выполняющими функцию сбора и уничтожения путем переваривания целых чужеродных бактерий, их частей и даже продуктов распада собственных клеток организма. Эти клетки в шутку называют дворниками организма. Врожденная их недостаточность отражается на реактивности организма из-за более медленного распада гистамина, серотонина и брадикинина. Более медленный распад этих веществ в фагоцитах при нормальной их выработке приводит к их накоплению в организме. По мере увеличения их концентрации усиливаются клинические признаки, характерные для аллергии.
Врожденное нарушение процессов дезактивации биологически активных веществ
Биологически активные вещества образуются в организме постоянно. К ним относят гормоны, нейротрансмиттеры, медиаторы различных фаз воспалительного процесса и т. д. Аллергическая реакция приводит к резкому увеличению концентрации данных веществ в крови. Выраженность и длительность сохранения симптомов аллергии косвенно будет зависеть от активности механизмов обезвреживания данных веществ, которыми являются различные ферментные системы печени, почек, крови и др. Скорость работы данных систем отчасти определена генетически и определяет предрасположенность человека к аллергии на холод.
К модифицируемым факторам, способствующим развитию аллергии на холод, относятся:
- повышенная проницаемость кожных покровов и слизистых воспалительного происхождения;
- необоснованный прием иммуностимуляторов;
- независимые активаторы тучных клеток;
- продукты с высоким гистаминоосвобождающим действием;
- сопутствующая патология печени;
- длительный прием ингибиторов АПФ (каптоприл, рамиприл, энап и т. п.)
Кожные и слизистые покровы организма человека являются элементами пассивной защиты от различных агрессивных факторов окружающей среды, в том числе и холода. Воспалительный процесс этих тканей нарушает их барьерную функцию и приводит к более глубокому проникновению холода, чем в норме. У предрасположенных людей это приводит к большей выработке криоглобулина, а соответственно, и к более выраженному аллергическому процессу.
Необоснованный прием иммуностимуляторов
В обществе существует мнение о том, что перед холодными сезонами года нужно как можно лучше укрепить иммунитет для хорошей защиты от сезонных вирусов. Большинство достигают этой цели приемом большого количества витаминов, хорошим питанием, соблюдением постоянного щадящего режима дня, что является исключительно правильным подходом. Однако некоторые люди находят более радикальные способы укрепить иммунитет, одним из которых является прием иммуностимуляторов без консультации врача. К сожалению, эта группа препаратов не так безобидна, как кажется на первый взгляд исходя из ее названия. Тем не менее, рекламная кампания подобных лекарств, развернутая по телевидению и в интернете, набирает темпы и приносит пользу, разве что производителям и фармацевтическим компаниям.
Эта группа лекарств редко используется даже докторами по причине их сомнительной эффективности и большого количества серьезных побочных эффектов. Одним из них является увеличение аллергического фона организма. Иными словами, при контакте со слабым по интенсивности агрессивным фактором ответная реакция организма будет настолько сильной, что больше затронет собственные ткани.
Еще более грозным осложнением приема иммуностимуляторов является развитие аутоиммунных болезней. Иммунная система хорошо и качественно работает до тех пор, пока сохраняется равновесие между стимулирующими и угнетающими ее факторами. Стоит лишь однажды сместить равновесие в одну из сторон, в данном случае в сторону усиления иммунных реакций, и всю жизнь придется расплачиваться здоровьем за совершенную глупость.
Независимые активаторы тучных клеток
Тучные клетки, как указывалось ранее, производят и выделяют в ткани организма основные медиаторы воспаления. Сигнал к выделению подается посредством клеток иммунной системы или антител. Однако некоторые вещества способны активировать выделение медиаторов воспаления тучными клетками напрямую.
К веществам, активирующим тучные клетки, относятся:
- антибиотики;
- миорелаксанты (используются при общей анестезии);
- опиаты (наркотические обезболивающие средства);
- некоторые полисахариды;
- рентгеноконтрастные вещества (технеций, радиоактивный йод – вещества, используемые при специальных рентгенологических исследованиях) и др.
- механическое раздражение (уртикарный дермографизм);
- холод (холодовая крапивница);
- тепло;
- ультрафиолетовые лучи (фотосенсибилизация);
- физическая нагрузка (холинергическая крапивница) и др.
Некоторые пищевые продукты, не вызывая сенсибилизации организма, способны вызвать реакцию, подобную аллергической из-за непосредственной активации тучных клеток.
К пищевым продуктам, способным активировать тучные клетки относятся:
- рыба;
- томаты;
- яичный белок;
- клубника;
- земляника;
- шоколад и др.
Печень является органом, в котором протекает большинство реакции обезвреживания медиаторов воспаления. При ее поражении, например, токсическом гепатите, вызванном длительным приемом противотуберкулезного препарата изониазид, или при алкогольном циррозе возникает замедление выделения гистамина и других медиаторов воспаления из организма. При воспалительном процессе слизистой тонкого кишечника, например, при болезни Крона создаются условия для ускоренного всасывания гистамина из пищевых продуктов. При низкой гистаминопектической активности плазмы крови (способность белков плазмы связывать излишки гистамина), развивающейся при длительном голодании, неправильной диете или онкологических заболеваниях гистамин медленно выводится из периферических тканей, обуславливая более длительный и интенсивный аллергический процесс, в том числе и на холод.
Длительный прием ингибиторов АПФ (каптоприл, рамиприл, энап)
Ингибиторы АПФ являются, пожалуй, наиболее часто используемой группой препаратов для регуляции повышенного артериального давления. Их популярность объясняется большим выбором препаратов с различным по интенсивности и длительности эффекта действием. Однако не многие знают, что АПФ – ангиотензин-превращающий фермент также участвует в инактивации брадикинина – одного из медиаторов аллергической реакции. Соответственно длительный прием препаратов группы ингибиторов АПФ приводит к замедлению выделения брадикинина из организма и повышению его концентрации в тканях. Высокая концентрация брадикинина в тканях способствует более бурному течению аллергии на холод.
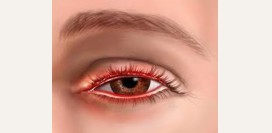
Симптомы аллергии на холод
 Аллергия на холод теоретически может иметь абсолютно любое проявление, характерное любой другой аллергии. Однако на практике чаще развиваются только некоторые из них.
Аллергия на холод теоретически может иметь абсолютно любое проявление, характерное любой другой аллергии. Однако на практике чаще развиваются только некоторые из них.Аллергия на холод чаще проявляется:
- крапивницей;
- отеком Квинке;
- бронхоспазмом;
- анафилактическим шоком.
Симптомы аллергии на холод развиваются в следующем порядке:
- покраснение;
- зуд;
- припухлость;
- лихорадка, общая слабость;
- отек рыхлой клетчатки;
- охриплость голоса;
- одышка;
- посинение кожных и слизистых покровов;
- тошнота, головокружение, шум в ушах;
- потеря сознания;
- анафилактический шок;
- судороги, непроизвольная дефекация (отхождение стула) и мочеиспускание.
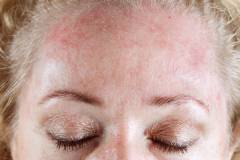
Покраснение кожных покровов наступает постепенно на тех участках кожи, которые больше подвержены действию холода. Участки более тонкой кожи будут изменяться в цвете более интенсивно по сравнению с толстой кожей. Трещины или любое другое повреждение кожного покрова является местом, где покраснение развивается в первую очередь. Очаги аллергии имеют форму мелкоточечной сыпи с тенденцией к слиянию в единые образования диаметром до 10 – 15 см. Над поверхностью кожи очаги не выступают. При прекращении действия холода покраснение исчезает бесследно.
Зуд
Крайне неприятно ощущение, вызванное действием гистамина на нервные окончания. Чаще следует за покраснением через 10 – 30 минут. Интенсивность зуда нарастает вместе с прогрессированием остальных симптомов. Острая пища, высокая температура, активная физическая работа способствуют нарастанию зуда. О наличии и интенсивности зуда у больного можно косвенно судить по следам расчесов и их глубине.
Припухлость
Припухлость чаще ассоциируется с появлением волдырей, которые представляют собой округлые образования диаметром от 1 до 10 – 20 см сантиметров, выступающие над поверхностью кожи, имеющие тенденцию к росту и слиянию. Поверхность волдырей бледно-красного цвета. При прекращении действия холода волдыри исчезают бесследно. Все последующие симптомы более опасны и требуют вмешательства квалифицированной медицинской помощи.
Лихорадка, общая слабость
Температура тела на этой стадии редко поднимается выше 37,5 градуса, однако с прогрессированием аллергического процесса может повыситься до 39 – 40 градусов с выраженной слабостью, болью в мышцах и головной болью. Суточные перепады температуры редко превышают один градус.
Отек рыхлой клетчатки
Достижение этой стадии знаменуется наступлением отека Квинке. Чаще отек поражает губы, веки, щеки и слизистые оболочки. Отекшие ткани становятся блестящими, но в цвете изменяются редко. Иными словами, если отек развился на покрасневшей коже, то он останется красным, а если на коже обычного цвета, то он не изменится. При надавливании отек плотный и следа от пальца не остается. Причиной тому является большое содержание белка, в отличие от сердечного или почечного отека, который содержит в основном безбелковую жидкость. Особую опасность представляет распространение отека на шею, поскольку это грозит сужением дыхательных путей и кислородным голоданием.
Охриплость голоса
Охриплость голоса является следствием распространения отека на слизистую гортани до уровня голосовой щели. При этом голосовые складки отекают, а просвет между ними сужается. Состояние больного паническое. Появляется лающий кашель и первые признаки одышки. Данное состояние является угрожающим жизни пациента, поэтому требует срочного медикаментозного, а при необходимости и хирургического вмешательства (если голосовая щель полностью сдавлена отеком, и не удается ввести эндотрахеальный зонд).
Одышка
Данный симптом при аллергии развивается в трех случаях:
- При отеке Квинке развивается инспираторная одышка, при которой больной с трудом может вдохнуть воздух.
- При распространении отека на бронхи происходит их сужение и развитие бронхоспазма. При этом состоянии пациент испытывает сложности при выдыхании воздуха. Вдох становится коротким, а выдох длинным и свистящим.
- При развитии отека легких сердечного происхождения. Вместе с возникновением одышки больной испытывает сильнейший страх смерти. Страх вызывает сильное сердцебиение, которое у пациентов с хронической сердечной патологией может привести к застою крови в легких. При достижении определенного уровня давления капилляры легких начинают пропускать жидкую часть крови в просвет альвеол, выключая их из процесса дыхания.
Данный симптом развивается при прогрессировании одышки и отражает степень недостатка кислорода в тканях. Чем меньше кислорода в периферических тканях, тем более интенсивным становится окрашивание кожи и слизистых оболочек.
Тошнота, головокружение, шум в ушах
Все эти три симптома развиваются одновременно при снижении артериального давления ниже комфортных значений. Причиной этих субъективных ощущений является недостаточное кровоснабжение соответствующих зон головного мозга - стволовых структур, мозжечка и височных долей.
Потеря сознания
Данный симптом свидетельствует об остром кислородном голодании головного мозга. Если пациент находится без сознания, а его кожные покровы синюшны, то предположительно бессознательное состояние вызвано закупоркой дыхательных путей и отсутствием достаточного количества кислорода в крови. Если же пациент находится в бессознательном состоянии без посинения кожи и слизистых, то, скорее всего, причиной стало резкое падение артериального давления из-за большого количества циркулирующих в крови иммунных комплексов и начала развития анафилактического шока.
Анафилактический шок
При поступлении большого количества аллергена в кровь или при чрезмерно сильной реакции иммунной системы развивается состояние анафилаксии. Артериальное давление падает до нулевой отметки (коллапс). Больной находится без сознания и не имеет шансов на самостоятельный приход в себя без реанимационных мероприятий.
Судороги, непроизвольная дефекация и мочеиспускание
Данные проявления аллергии на холод чаще всего являются последними, поскольку представляют собой один из видов агонии. Агональное состояние развивается при умирании головного мозга и является последней попыткой организма восстановить свою жизнедеятельность.
Диагностика аллергии на холод
 Поскольку данный вид аллергии встречается не так уж часто, это делает его сложным для диагностики. Ввиду необычности аллергена данный диагноз является диагнозом исключения, и для его постановки необходимо проведение множества исследований и лабораторных тестов. Однако, прежде чем заняться диагностикой, необходимо прийти к нужному специалисту.
Поскольку данный вид аллергии встречается не так уж часто, это делает его сложным для диагностики. Ввиду необычности аллергена данный диагноз является диагнозом исключения, и для его постановки необходимо проведение множества исследований и лабораторных тестов. Однако, прежде чем заняться диагностикой, необходимо прийти к нужному специалисту.К какому доктору обращаться в случае проблем?
Врачи, специализирующиеся на аллергических заболеваниях, называются аллергологами. Именно врачи этой специальности занимаются непосредственно лечением аллергии на холод. Косвенное отношение к данному заболеванию имеют врач-дерматолог, нефролог, ревматолог, пульмонолог и терапевт.На приеме у доктора
Переступая порог кабинета врача, пациент должен быть готов ответить на ряд вопросов, касающихся его заболевания. Вопросы могут быть неловкими и затрагивать сферы деятельности пациента, о которых он не хотел бы распространяться. Однако для постановки правильного диагноза необходимо серьезно отнестись к делу и сообщить доктору ту информацию, в которой он нуждается, даже если пациент считает, что она не имеет отношения к заболеванию.Следующие вопросы могут входить в опрос больного с аллергией на холод:
- Какие симптомы аллергии чаще проявляются у больного?
- При каких условиях возникают вышеуказанные симптомы?
- Проходят ли они самостоятельно или после приема медикаментов?
- Какие медикаменты обычно использует больной для купирования симптомов аллергии?
- Помогали или нет принимаемые средства и в какой мере?
- Как часто бывают рецидивы аллергии на холод?
- Есть ли аллергии на другие вещества или физические факторы?
- Каковы материальные условия жизни пациента?
- Есть ли в доме сырость, грибок или паразиты?
- Чем больной питается, каким средством моется, и нет ли на все это аллергической реакции?
- Есть ли домашние животные?
- Есть ли у пациента родственники больные аллергическими заболеваниями?
- Какими еще заболеваниями страдает пациент?
- Какое постоянное лечение он принимает по поводу сопутствующих заболеваний?
Однако чаще пациент попадает на консультацию к врачу без каких-либо признаков аллергического процесса. В этом случае врач может посчитать нужным провести провокационную пробу. При аллергии на холод наиболее информативной считается проба с кусочком льда. Если через короткое время после прикладывания льда к коже появляется покраснение, то можно говорить, что у данного пациента велика вероятность аллергии на холод. Для уточнения диагноза необходимо проведение дополнительных лабораторных исследований.
В процессе диагностики аллергии на холод используются следующие лабораторные тесты:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- выявление сенсибилизированных к криоглобулину лимфоцитов;
- кожные тесты (для исключения сопутствующих аллергий).
Данный анализ выявит увеличение количества лейкоцитов, эозинофилов и СОЭ (скорости оседания эритроцитов). Указанные изменения свидетельствуют о том, что в организме протекает аллергический процесс. Важно отметить, что аналогичные результаты могут говорить о глистной инвазии.
Общий анализ мочи
Увеличение содержания белка в моче свидетельствует о воспалительном процессе мочевыводящей системы, таком как, например, при гломерулонефрите, развивающимся в качестве осложнения аллергической реакции.
Биохимический анализ крови
Данный анализ выявит увеличение количества циркулирующих иммунных комплексов, белков острой фазы воспаления, увеличение общего уровня иммуноглобулина Е. Данные изменения свидетельствуют о фазе разгара аллергической реакции, но не дают конкретной информации об аллергене.
Выявление сенсибилизированных к криоглобулину лимфоцитов
Если данный тест оказывается положительным, это свидетельствует о том, что именно холод является причиной развития аллергии.
Кожные тесты
Кожные тесты проводятся при возникновении сомнений в том, что именно холод приводит к развитию аллергии. Довольно часто лимфоциты, чувствительные к криоглобулину, не обнаруживаются в крови. Это дает пищу для размышлений о том, что данная патологическая реакция является псевдоаллергической или перекрещивается с аллергией на другое вещество.
Медикаментозное лечение аллергии на холод
 Начать лечение аллергии на холод необходимо с максимального прекращения контакта организма с холодными средами. Желательно прекратить прогулки в холодное время суток или холодную погоду. При невозможности избежать контакта с холодом необходимо максимально защитить кожные покровы при помощи теплой одежды, а дыхательные пути посредством дыхания через шарф или другую теплую ткань.
Начать лечение аллергии на холод необходимо с максимального прекращения контакта организма с холодными средами. Желательно прекратить прогулки в холодное время суток или холодную погоду. При невозможности избежать контакта с холодом необходимо максимально защитить кожные покровы при помощи теплой одежды, а дыхательные пути посредством дыхания через шарф или другую теплую ткань.Все вышеуказанные мероприятия необходимы для снижения уровня гиперчувствительности организма к криоглобулину. При длительном отсутствии данного белка в тканях чувствительность снижается самостоятельно.
Медикаменты, используемые для лечения аллергии на холод
| Группа препаратов | Устранение следующих симптомов | Механизм действия | Способ применения и доза |
| Антигистаминные | Покраснение, зуд, припухлость, аллергические отеки, осиплость голоса, одышка. | Укрепление мембран тучных клеток, приводящее к невозможности выделения ими гистамина. | Гель: фенистил 1 – 2 раза в сутки тонким слоем наружно. Таблетки: Супрастин по 25 мг 3 – 4 раза в сутки внутрь; Клемастин по 1 мг 2 раза в сутки внутрь; Лоратадин 10 мг 1 раз в сутки внутрь. Сироп: Лоратидин 10 мг 1 раз в сутки внутрь. Инъекции: Клемастин 0,1 % - мл 1 – 2 раза в сутки. |
| Кортикостероиды | Покраснение, зуд, припухлость, аллергические отеки, осиплость голоса, одышка, сниженное артериальное давление. | Являясь гормонами, данные препараты блокируют развитие аллергического процесса на всех стадиях его развития. Данная группа обладает самым выраженным противовоспалительным эффектом. | Мазь: Адвантан 0,1 % тонким слоем 1 – 2 раза в сутки наружно; Белодерм 0,05 % тонким слоем 1 – 2 раза в сутки наружно. Инъекции: Дексаметазон 4 – 8 мг 1 – 2 раза в сутки внутримышечно. |
| Бронходилататоры | Одышка, цианоз (посинение кожных и слизистых покровов). | Воздействие на бронхиальные рецепторы и обменные механизмы слизистой бронхов. | Спрей: Сальбутамол 1 – 2 пуфа (0,1 – 0,2 мг) не чаще 1 раза в 4 – 6 часов, ингаляторно. Инъекции: Эуфиллин 2,4 % - 5 мл в 5 – 10 мл физраствора. Внутривенно медленно! |
| Адреномиметики | Сниженное артериальное давление, шоковое состояние, отеки слизистых. | Воздействие на альфа-адренорецепторы кровеносных сосудов. Сужение просвета сосудов, поднятие артериального давления, уменьшение отека слизистых. | Инъекции: Эпинефрин (адреналин) 0,1 % - 1 – 2 мл внутривенно медленно! При реанимационных мероприятиях. |
Все вышеуказанные препараты должны применяться только после консультации врача, поскольку при необоснованном применении оказывают серьезные побочные действия.
Дозировка лекарственных средств рассчитана на взрослого человека.
Профилактика аллергии на холод
 Любое заболевание гораздо лучше предупредить, чем впоследствии лечить, причем не всегда успешно. Аллергия на холод не является исключением. Если она появилась не с самого детства, то причиной ее развития стали какие-либо действия со стороны пациента. Если же аллергия на холод развивается с детства, то есть является врожденной, что случается достаточно редко, то необходимо приложить все усилия для снижения частоты и интенсивности клинических проявлений.
Любое заболевание гораздо лучше предупредить, чем впоследствии лечить, причем не всегда успешно. Аллергия на холод не является исключением. Если она появилась не с самого детства, то причиной ее развития стали какие-либо действия со стороны пациента. Если же аллергия на холод развивается с детства, то есть является врожденной, что случается достаточно редко, то необходимо приложить все усилия для снижения частоты и интенсивности клинических проявлений.Что нужно делать?
Некоторые профилактические мероприятия, осуществленные вовремя и в полной мере, позволяют переносить контакт с холодом значительно легче.К профилактическим мероприятиям относятся:
- Прохождение короткого курса лечения современными антигистаминными препаратами перед началом холодного сезона года и их прием в низкой дозе на протяжении сезона.
- Обеспечение наличия небольшой аптечки первой помощи на случай обострения аллергии на холод.
- Во время холодного сезона года необходимо питаться гипоаллергенной пищей, так как при повышенном аллергическом фоне велика вероятность развития перекрестной аллергии на другие вещества.
- Всегда заботиться о том, чтобы средства связи были в состоянии постоянной готовности - аккумулятор мобильного заряжен, а на счете был запас средств. При необходимости позвонить в скорую помощь лучше делать это самостоятельно, поскольку не все прохожие смогут не растеряться и обстоятельно сообщить диспетчеру необходимые детали.
Чего нужно избегать?
Во избежание аллергии на холод необходимо избегать:- излишнего контакта с холодной средой;
- приема пищи и медикаментов, усиливающих аллергический фон;
- стрессовых ситуаций, поскольку они могут спровоцировать развитие аллергии на холод.