Содержание статьи:
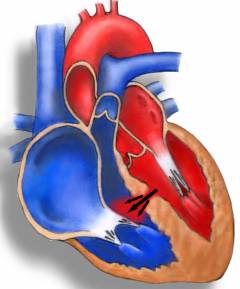
Дефект межжелудочковой перегородки у новорожденных Дефект межжелудочковой перегородки (ДМЖП) – порок сердца, при котором в перегородке между правым и левым желудочком образуются отверстия.
Среди врожденных пороков этот самый распространенный, его доля составляет 20-30%. Он одинаково часто встречается у девочек и у мальчиков.
![]() Левый желудочек намного мощнее правого, ведь ему необходимо обеспечивать кровью все тело, а правому только прокачать кровь в легкие. Поэтому давление в левом желудочке может доходить до 120 мм рт. ст., а в правом около 30 мм рт. ст. Поэтому из-за разницы давления, если строение сердца нарушено и между желудочками есть сообщение, то часть крови из левой половины сердца перетекает в правую. Это приводит к растяжению правого желудочка. Сосуды легких переполняются и растягиваются. На этом этапе обязательно нужно сделать операцию и разделить два желудочка.
Левый желудочек намного мощнее правого, ведь ему необходимо обеспечивать кровью все тело, а правому только прокачать кровь в легкие. Поэтому давление в левом желудочке может доходить до 120 мм рт. ст., а в правом около 30 мм рт. ст. Поэтому из-за разницы давления, если строение сердца нарушено и между желудочками есть сообщение, то часть крови из левой половины сердца перетекает в правую. Это приводит к растяжению правого желудочка. Сосуды легких переполняются и растягиваются. На этом этапе обязательно нужно сделать операцию и разделить два желудочка.
Потом наступает такой момент, когда сосуды легких рефлекторно сжимаются. Они склерозируются и просвет в них сужается. Давление в сосудах и в правом желудочке увеличивается в несколько раз и становится выше, чем в левом. Теперь уже кровь начинает переливаться из правой половины сердца в левую. На этой фазе болезни помочь человеку может только пересадка сердца и легких.
Ее появлению способствуют такие причины:
![]() Проявления ДМЖП зависят от размера дефекта и стадии развития болезни.
Проявления ДМЖП зависят от размера дефекта и стадии развития болезни.
Размер дефекта сравнивают с просветом аорты.
При крупном дефекте межжелудочковой перегородки у новорожденных самочувствие ухудшается с первых дней.
![]()
Рентгенография
Безболезненное и информативное исследование грудной клетки с помощью рентгеновского излучения. Поток лучей проходит сквозь тело человека и формирует изображение на специальной чувствительной пленке. Снимок позволяет оценить состояние сердца, сосудов и легких.
При ДМЖП у новорожденных выявляют:
Это исследование основано на регистрации электрических потенциалов, которые возникают во время работы сердца. Они записываются в виде кривой линии на бумажную ленту. По высоте и форме зубцов врач оценивает состояние сердца. Кардиограмма может быть нормальной, но чаще появляется перегрузка правого желудочка.
УЗИ сердца допплеровское исследование
![]() Исследование сердца с помощью ультразвука. На основе отраженной ультразвуковой волны создается изображение сердца в реальном времени. Эта разновидность УЗИ позволяет выявить особенности движения крови, через дефект.
Исследование сердца с помощью ультразвука. На основе отраженной ультразвуковой волны создается изображение сердца в реальном времени. Эта разновидность УЗИ позволяет выявить особенности движения крови, через дефект.
При ДМЖП видны:
Мочегонные препараты: Фуросемид (Лазикс)
Помогают уменьшить объем крови в сосудах и избавиться от отека легких. Препарат назначают детям из расчета 2–5 мг/кг. Принимать его нужно 1 раз в день, лучше до обеда.
Сердечные гликозиды: Строфантин, Дигоксин
Помогают сердцу сокращаться мощнее и эффективнее перекачивать кровь по сосудам. Назначают 0,05% раствор строфантина из расчета 0,01 мг/кг веса или дигоксин 0,03 мг/кг. В такой дозе препарат вводят первые 3 дня. Потом его количество уменьшают в 4-5 раз – поддерживающая доза.
Для снятия спазма бронхов: Эуфиллин
Назначают при отеке легких и спазме бронхов, когда ребенку трудно дышать. Раствор эуфиллина 2% вводят внутривенно или в виде микроклизм по 1 мл на год жизни.
Прием лекарств поможет уменьшить проявления болезни и выиграть время, чтобы дать шанс дефекту закрыться самостоятельно.
Если состояние ребенка позволяет, то желательно провести операцию между 1 и 2,5 годами. В этот период малыш уже достаточно окреп и лучше всего перенесет такое вмешательство. К тому же он скоро забудет период лечения и у ребенка не будет психологической травмы.
Какие показания к операции?
Операция сужения легочной артерии при ДМЖП
Хирург специальной тесьмой или толстой шелковой нитью перевязывает артерию, которая несет кровь от сердца к легким, чтобы в них поступало меньше крови. Эта операция является подготовительным этапом перед полным закрытием дефекта.
Показания к операции
Достоинства операции
Этот вид лечения требует вскрытия грудной клетки. Вдоль грудины делают разрез, сердце отсоединяют от сосудов. На время его заменяет система искусственного кровообращения. Хирург делает разрез на правом желудочке или на предсердии. В зависимости от размера дефекта врач выбирает один из вариантов лечения.
Показания к открытой операции
![]() Суть операции в том, что дефект в межжелудочковой перегородке закрывают с помощью специального устройства, которое вводят в сердце через крупные сосуды. Приспособление напоминает соединенные между собой пуговицы. Оно устанавливается в отверстии и перекрывает ток крови через него. Процедура проходит под контролем рентгена.
Суть операции в том, что дефект в межжелудочковой перегородке закрывают с помощью специального устройства, которое вводят в сердце через крупные сосуды. Приспособление напоминает соединенные между собой пуговицы. Оно устанавливается в отверстии и перекрывает ток крови через него. Процедура проходит под контролем рентгена.
Показания к закрытию дефекта окклюдером
Недостатки операции
Единственным эффективным методом лечения средних и крупных дефектов межжелудочковой перегородки является операция на открытом сердце. Эту операцию хирурги крупных кардиологических центров проводят довольно часто и имеют большой опыт в этом вопросе. Поэтому вы можете быть уверенны в успешном исходе.
Показания к операции
![]()
Срочность операции зависит от размеров дефекта.
Помните, организм ребенка лучше приспособлен к борьбе за выживание и способен восстанавливаться намного быстрее, чем взрослый человек. Поэтому ваш малыш быстро встанет на ноги, особенно если вы будете правильно за ним ухаживать.
![]() Вас с малышом выпишут домой, когда врачи убедятся, что ребенок пошел на поправку.
Вас с малышом выпишут домой, когда врачи убедятся, что ребенок пошел на поправку.
В это время желательно больше носить ребенка на руках – это называется массаж положением. Он развивает, успокаивает и улучшает кровообращение. Не бойтесь приучить ребенка к рукам – здоровье дороже педагогических принципов.
Берегите ребенка от инфекций: избегайте бывать в многолюдных местах. Не стесняйтесь увести его, если рядом появился человек с признаками болезни, берегите малыша от переохлаждений. Если есть необходимость посетить поликлинику, то смажьте ребенку нос Оксолиновой мазью или воспользуйтесь спреями для профилактики Эуфорбиум Композитум, Назаваль.
Уход за рубцом. Рана будет заживать около 4 недель. В это время смазывайте шов настойкой календулы и берегите от солнечных лучей. Чтобы избежать образования рубца существуют специальные кремы – Контрактубекс, Солярис. Спросите у врача, какой из них подойдет вашему ребенку.
После того, как швы полностью заживут, можете купать ребенка в ванночке. Лучше, если первые разы вода будет кипяченой с добавлением марганцовки. Температура воды 37°С, а время купания сократите до минимума. Для ребенка постарше идеальным вариантом будет душ.
Грудина – это кость, она будет заживать около 2 месяцев. В этот период нельзя тянуть ребенка за руки, поднимать подмышки, выкладывать на живот, делать ему массаж и вообще, следует избегать физических нагрузок, чтобы не допустить деформацию грудной клетки.
После срастания грудины нет особых причин ограничивать ребенка в физическом развитии. Но все же первые полгода старайтесь избегать серьезных травм, поэтому не разрешайте ребенку ездить на самокате, велосипеде или роликах.
Прием препаратов, которые выписал врач: Верошпирон, Дигоксин, Аспирин. Они помогут избежать скопления жидкости в легких, улучшат работу сердца и предотвратят появление тромбов. В дальнейшем их отменят, и ваш малыш будет жить, как обычный ребенок.
Первые полгода вам потребуется мерить температуру утром и вечером и записывать результаты в специальный дневник.
Сообщайте врачу о таких симптомах:
![]() Полноценное и калорийное питание должно помочь ребенку быстро восстановиться после операции и набрать вес.
Полноценное и калорийное питание должно помочь ребенку быстро восстановиться после операции и набрать вес.
Лучшим выбором для детей до года является грудное молоко. Необходимо своевременно вводить прикормы: фрукты, овощи, мясо и рыбу.
Дети постарше питаются соответственно своему возрасту. В меню должны быть:
Среди врожденных пороков этот самый распространенный, его доля составляет 20-30%. Он одинаково часто встречается у девочек и у мальчиков.
Особенности кровообращения при дефекте межжелудочковой перегородки у новорожденных
 Левый желудочек намного мощнее правого, ведь ему необходимо обеспечивать кровью все тело, а правому только прокачать кровь в легкие. Поэтому давление в левом желудочке может доходить до 120 мм рт. ст., а в правом около 30 мм рт. ст. Поэтому из-за разницы давления, если строение сердца нарушено и между желудочками есть сообщение, то часть крови из левой половины сердца перетекает в правую. Это приводит к растяжению правого желудочка. Сосуды легких переполняются и растягиваются. На этом этапе обязательно нужно сделать операцию и разделить два желудочка.
Левый желудочек намного мощнее правого, ведь ему необходимо обеспечивать кровью все тело, а правому только прокачать кровь в легкие. Поэтому давление в левом желудочке может доходить до 120 мм рт. ст., а в правом около 30 мм рт. ст. Поэтому из-за разницы давления, если строение сердца нарушено и между желудочками есть сообщение, то часть крови из левой половины сердца перетекает в правую. Это приводит к растяжению правого желудочка. Сосуды легких переполняются и растягиваются. На этом этапе обязательно нужно сделать операцию и разделить два желудочка.Потом наступает такой момент, когда сосуды легких рефлекторно сжимаются. Они склерозируются и просвет в них сужается. Давление в сосудах и в правом желудочке увеличивается в несколько раз и становится выше, чем в левом. Теперь уже кровь начинает переливаться из правой половины сердца в левую. На этой фазе болезни помочь человеку может только пересадка сердца и легких.
Причины
Эта патология формируется еще до рождения ребенка из-за нарушения развития сердца.Ее появлению способствуют такие причины:
- Инфекционные болезни матери в первые три месяца беременности: корь, краснуха, ветрянка.
- Употребление алкоголя и наркотических препаратов.
- Некоторые лекарственные средства: варфарин, препараты содержащие литий.
- Наследственная предрасположенность: порок сердца передается по наследству в 3-5% случаев.
- Множественные мелкие отверстия – самая легкая форма, которая мало влияет на состояние здоровья.
- Множественные крупные отверстия. Перегородка напоминает швейцарский сыр – самая тяжелая форма.
- Отверстия в нижней части перегородки, состоящей из мышц. Они чаще других затягиваются самостоятельно в течение первого года жизни ребенка. Этому способствует развитие мышечной стенки сердца.
- Отверстия, находящиеся под аортой.
- Дефекты в средней части перегородки.
Симптомы и внешние признаки
 Проявления ДМЖП зависят от размера дефекта и стадии развития болезни.
Проявления ДМЖП зависят от размера дефекта и стадии развития болезни.Размер дефекта сравнивают с просветом аорты.
- Мелкие дефекты – меньше 1/4 диаметра аорты или меньше 1 см. симптомы могут появиться и в 6 месяцев и во взрослом возрасте.
- Средние дефекты – меньше 1/2 диаметра аорты. Болезнь проявляется на 1-3 месяце жизни.
- Крупные дефекты – диаметр равен диаметру аорты. Болезнь проявляется с первых дней.
- Первая стадия – застой крови в сосудах. Накопление жидкости в ткани легких, частые бронхиты и пневмонии.
- Вторая стадия – спазмирование сосудов. Фаза временного улучшения, сосуды сужаются, но давление в них увеличивается 30 до 70 мм рт. ст. Считается лучшим периодом для операции.
- Третья стадия – склерозирование сосудов. Развивается, если вовремя не была проведена операция. Давление в правом желудочке и сосудах легких от 70 до 120 мм рт. ст.
При крупном дефекте межжелудочковой перегородки у новорожденных самочувствие ухудшается с первых дней.
- синюшный оттенок кожи при рождении;
- одышка;
- малыш быстро утомляется и не может нормально сосать грудь;
- беспокойство и плаксивость из-за голода;
- нарушения сна;
- плохая прибавка в весе;
- ранние пневмонии, которые плохо поддаются лечению.

- возвышение грудной клетки в районе сердца – сердечный горб;
- во время сокращения желудочков (систолы) прощупывается дрожание, которое создает поток крови, проходя через отверстие в межжелудочковой перегородке;
- при прослушивании стетоскопом слышен шум, который вызван недостаточностью клапанов легочной артерии;
- в легких слышны свистящие хрипы и жесткое дыхание, связанные с выходом жидкости из сосудов в ткань легких;
- при простукивании выявляется увеличение размера сердца;
- увеличение печени и селезенки связанно с застоем крови в этих органах;
- в третей стадии характерно появление синеватого оттенка кожи (цианоза). Сначала на пальцах и вокруг рта, а потом по всему телу. Этот симптом появляется из-за того, что кровь недостаточно обогащается кислородом в легких и клетки тела испытывают кислородное голодание;
- на третьей стадии грудная клетка вздута, имеет вид бочки.
Диагностика
Для диагностики дефекта межжелудочковой перегородки у новорожденных используют рентгенографию, электрокардиографию и двухмерную допплер-эхокардиографию. Все они безболезненны и ребенок хорошо их переносит.Рентгенография
Безболезненное и информативное исследование грудной клетки с помощью рентгеновского излучения. Поток лучей проходит сквозь тело человека и формирует изображение на специальной чувствительной пленке. Снимок позволяет оценить состояние сердца, сосудов и легких.
При ДМЖП у новорожденных выявляют:
- увеличение границ сердца, особенно правой его стороны;
- увеличение легочной артерии, которая несет кровь от сердца к легким;
- переполнение и спазм сосудов легких;
- жидкость в легких или отек легких, проявляется затемнением на снимке.
Это исследование основано на регистрации электрических потенциалов, которые возникают во время работы сердца. Они записываются в виде кривой линии на бумажную ленту. По высоте и форме зубцов врач оценивает состояние сердца. Кардиограмма может быть нормальной, но чаще появляется перегрузка правого желудочка.
УЗИ сердца допплеровское исследование
 Исследование сердца с помощью ультразвука. На основе отраженной ультразвуковой волны создается изображение сердца в реальном времени. Эта разновидность УЗИ позволяет выявить особенности движения крови, через дефект.
Исследование сердца с помощью ультразвука. На основе отраженной ультразвуковой волны создается изображение сердца в реальном времени. Эта разновидность УЗИ позволяет выявить особенности движения крови, через дефект.При ДМЖП видны:
- отверстие в перегородке между желудочками;
- его размер и расположение;
- красным цветом отражается поток крови, который движется в сторону датчика, а синим – кровь которая течет в противоположном направлении. Чем светлее оттенок, тем выше скорость движения крови и давление в желудочках.
Данные инструментального обследования у новорожденных
Рентгенологическое исследование грудной клетки- В первой стадии:
- увеличенные размеры сердца, оно округлое, без сужения посередине;
- сосуды легких выглядят нечетко и размыто;
- могут появиться признаки отека легких – затемнение по всей поверхности.
- В переходной стадии:
- сердце имеет нормальные размеры;
- сосуды выглядят нормально.
- Третья стадия склеротическая:
- сердце увеличено, особенно с правой стороны;
- увеличена легочная артерия;
- видны только крупные сосуды легких, а мелкие незаметны из-за спазма;
- ребра расположены горизонтально;
- диафрагма опущена.
- Первая стадия может не проявляться никакими изменениями или же появляется:
- перегрузка правого желудочка;
- увеличение правого желудочка.
- Вторая и третья стадия:
- перегрузка и увеличение левого предсердия и желудочка.
- нарушения прохождения биотоков по ткани сердца.
- выявляет место расположения дефекта в перегородке;
- размер дефекта;
- направление тока крови из одного желудочка в другой;
- давление в желудочках первой стадии не больше 30 мм рт. ст., во второй стадии – от 30 до 70 мм рт. ст., а в третьей – более 70 мм рт. ст.
Лечение
Медикаментозное лечение при дефекте межжелудочковой перегородки у новорожденных и детей более старшего возраста направлено на то, чтобы нормализовать отток крови из легких, уменьшить отек в них (скопление жидкости в легочных альвеолах), снизить количество циркулирующей в организме крови.Мочегонные препараты: Фуросемид (Лазикс)
Помогают уменьшить объем крови в сосудах и избавиться от отека легких. Препарат назначают детям из расчета 2–5 мг/кг. Принимать его нужно 1 раз в день, лучше до обеда.
Кардиометаболические средства: Фосфаден, Кокарбоксилаза, Кардонат
Улучшают питание сердечной мышцы, борются с кислородным голоданием клеток и улучшают обмен веществ в организме. Если врач выписал Кардонат ребенку, то капсулу необходимо открыть, а ее содержимое растворить в подслащенной воде (50-100мл). Принимать 1 раз в день после еды. Курс от 3 недель до 3 месяцев.Сердечные гликозиды: Строфантин, Дигоксин
Помогают сердцу сокращаться мощнее и эффективнее перекачивать кровь по сосудам. Назначают 0,05% раствор строфантина из расчета 0,01 мг/кг веса или дигоксин 0,03 мг/кг. В такой дозе препарат вводят первые 3 дня. Потом его количество уменьшают в 4-5 раз – поддерживающая доза.
Для снятия спазма бронхов: Эуфиллин
Назначают при отеке легких и спазме бронхов, когда ребенку трудно дышать. Раствор эуфиллина 2% вводят внутривенно или в виде микроклизм по 1 мл на год жизни.
Прием лекарств поможет уменьшить проявления болезни и выиграть время, чтобы дать шанс дефекту закрыться самостоятельно.
Виды операций при дефекте межжелудочковой перегородки
В каком возрасте нужно делать операцию?Если состояние ребенка позволяет, то желательно провести операцию между 1 и 2,5 годами. В этот период малыш уже достаточно окреп и лучше всего перенесет такое вмешательство. К тому же он скоро забудет период лечения и у ребенка не будет психологической травмы.
Какие показания к операции?
- Наличие отверстия в межжелудочковой перегородке.
- Заброс крови из левого желудочка в правый.
- Увеличение правых отделов сердца.
- Третья степень развития болезни, непоправимые изменения в сосудах легких.
- Заражение крови – сепсис.
Операция сужения легочной артерии при ДМЖП
Хирург специальной тесьмой или толстой шелковой нитью перевязывает артерию, которая несет кровь от сердца к легким, чтобы в них поступало меньше крови. Эта операция является подготовительным этапом перед полным закрытием дефекта.
Показания к операции
- Повышение давления в сосудах легких.
- Заброс крови из левого желудочка в правый.
- Ребенок слишком слаб, чтобы перенести операцию по устранению дефекта в межжелудочковой перегородке.
- Уменьшает поступление крови в легкие и снижает давление в них.
- Ребенку становится легче дышать.
- Дает возможность отложить операцию по устранению дефекта на 6 месяцев и дать ребенку окрепнуть.
- Ребенку и родителям придется перенести 2 операции.
- Увеличивается нагрузка на правый желудочек, в результате он растягивается и увеличивается.
Этот вид лечения требует вскрытия грудной клетки. Вдоль грудины делают разрез, сердце отсоединяют от сосудов. На время его заменяет система искусственного кровообращения. Хирург делает разрез на правом желудочке или на предсердии. В зависимости от размера дефекта врач выбирает один из вариантов лечения.
- Ушивание дефекта. Если его размер не превышает 1 см и он расположен в отдалении от важных сосудов.
- Врач ставит на перегородку герметичную заплату. Она вырезается под размер отверстия и стерилизуется. Заплаты бывают двух видов:
- из кусочка наружной оболочки сердца (перикарда);
- из искусственного материала.
Показания к открытой операции
- Невозможно улучшить состояние ребенка с помощью лекарств.
- Изменения в сосудах легких.
- Перегрузка правого желудочка.
- Позволяет одновременно удалить тромбы, которые могли образоваться в сердце.
- Позволяет устранить другие патологии сердца и его клапанов.
- Дает возможность исправить дефекты при любом их расположении.
- Проводится детям любого возраста.
- Позволяет раз и навсегда избавиться от проблем с сердцем.
- Является довольно травматичной для ребенка, длится до 6 часов.
- Требует длительного периода восстановления.
 Суть операции в том, что дефект в межжелудочковой перегородке закрывают с помощью специального устройства, которое вводят в сердце через крупные сосуды. Приспособление напоминает соединенные между собой пуговицы. Оно устанавливается в отверстии и перекрывает ток крови через него. Процедура проходит под контролем рентгена.
Суть операции в том, что дефект в межжелудочковой перегородке закрывают с помощью специального устройства, которое вводят в сердце через крупные сосуды. Приспособление напоминает соединенные между собой пуговицы. Оно устанавливается в отверстии и перекрывает ток крови через него. Процедура проходит под контролем рентгена.Показания к закрытию дефекта окклюдером
- Дефект расположен не менее чем 3 мм от края межжелудочковой перегородки.
- Признаки застоя крови в сосудах легких.
- Заброс крови из левого желудочка в правый.
- Возраст старше 1 года и вес больше 10 кг.
- Менее травматична для ребенка – нет необходимости разрезать грудную клетку.
- Восстановление занимает 3-5 дней.
- Сразу после операции наступает улучшение и нормализуется кровообращение в легких.
- Используется только для закрытия дефектов небольшого размера, которые находятся в центральной части перегородки.
- Нельзя провести закрытие, если сосуды узкие, в сердце есть тромб, проблемы с клапанами или стойкие нарушения сердечного ритма.
- Нет возможности исправить другие нарушения сердца.
Единственным эффективным методом лечения средних и крупных дефектов межжелудочковой перегородки является операция на открытом сердце. Эту операцию хирурги крупных кардиологических центров проводят довольно часто и имеют большой опыт в этом вопросе. Поэтому вы можете быть уверенны в успешном исходе.
Показания к операции
- дефект в межжелудочковой перегородке;
- заброс крови из левого желудочка в правый;
- признаки увеличения правого желудочка;
- сердечная недостаточность – сердце не справляется с функцией насоса и плохо снабжает кровью органы;
- признаки нарушения кровообращения в легких: одышка, влажные хрипы, отек легких;
- неэффективность медикаментозного лечения.

- заброс крови из правого желудочка в левый;
- увеличение давления в сосудах легких в 4 раза и склероз мелких артерий;
- сильное истощение ребенка;
- тяжелые сопутствующие заболевания печени и почек.
Срочность операции зависит от размеров дефекта.
- Мелкие дефекты, меньше 1 см – операцию можно отложить до 1 года, а если нет нарушений кровообращения, то и до 5 лет.
- Средние дефекты, меньше 1/2 диаметра аорты. Оперировать ребенка нужно в первые 6 месяцев жизни.
- Крупные дефекты, диаметр равен диаметру аорты. Необходима срочная операция, пока не развились необратимые изменения в легких и сердце.
- Подготовка к операции. В назначенный день вы с ребенком придете в больницу, где придется побыть несколько дней до операции. Врачи сделают необходимые анализы:
- группа крови и резус фактор;
- анализ крови на свертываемость;
- общий анализ крови;
- анализ мочи;
- анализ кала на яйца глистов. Также повторно сделают УЗИ сердца и кардиограмму.
- Перед операцией состоится беседа с хирургом и анестезиологом. Они осмотрят ребенка и ответят на все ваши вопросы.
- Общий наркоз. Внутривенно ребенку введут обезболивающие препараты, и он не будет чувствовать никакой боли в период операции. Врач точно дозирует препарат, вы можете быть уверены, что наркоз не нанесет вреда малышу.
- Врач сделает разрез вдоль грудины, чтобы получить доступ к сердцу и подключит ребенка к аппарату искусственного кровообращения.
- Гипотермия – снижение температуры тела. С помощью специального оборудования температуру крови ребенка снижают до 15°С. В таких условиях головной мозг легче переносит кислородное голодание, которое может возникнуть во время операции.
- Отсоединенное от сосудов сердце временно не сокращается. Коронарный насос очистит сердце от крови, чтобы хирургу было удобнее работать.
- Врач сделает разрез на правом желудочке и устранит дефект. Он наложит на него шов, чтобы стянуть края. Если отверстие большое, то хирург использует специально подготовленную заплату из наружной соединительной ткани сердца или синтетического материала.
- После этого проверяют герметичность межжелудочковой перегородки, зашивают отверстие на желудочке и подключают сердце к системе кровообращения. Потом кровь постепенно нагревают до нормальной температуры с помощью теплообменника, и сердце начинает сокращаться самостоятельно.
- Врач зашивает рану на груди. Он оставляет в шве дренаж – тонкую резиновую трубочку для отведения жидкости из раны.
- На грудь малыша накладывают повязку и ребенка перевозят в палату реанимации, где ему придется провести сутки под контролем медицинского персонала. Возможно, вам разрешат его навестить. Но в некоторых больницах это запрещено, чтобы обезопасить малыша от инфекций.
- Потом ребенка переведут в отделение интенсивной терапии, где вы сможете быть рядом с ним, успокаивать и поддерживать. Подъем температуры до 40°С явление частое – не стоит впадать в панику. Хуже, когда при такой температуре ребенок бледнеет, а пульс становится слабым и медленным. Тогда необходимо срочно сообщить врачу.
Помните, организм ребенка лучше приспособлен к борьбе за выживание и способен восстанавливаться намного быстрее, чем взрослый человек. Поэтому ваш малыш быстро встанет на ноги, особенно если вы будете правильно за ним ухаживать.
Уход за ребенком после операции на сердце
 Вас с малышом выпишут домой, когда врачи убедятся, что ребенок пошел на поправку.
Вас с малышом выпишут домой, когда врачи убедятся, что ребенок пошел на поправку.В это время желательно больше носить ребенка на руках – это называется массаж положением. Он развивает, успокаивает и улучшает кровообращение. Не бойтесь приучить ребенка к рукам – здоровье дороже педагогических принципов.
Берегите ребенка от инфекций: избегайте бывать в многолюдных местах. Не стесняйтесь увести его, если рядом появился человек с признаками болезни, берегите малыша от переохлаждений. Если есть необходимость посетить поликлинику, то смажьте ребенку нос Оксолиновой мазью или воспользуйтесь спреями для профилактики Эуфорбиум Композитум, Назаваль.
Уход за рубцом. Рана будет заживать около 4 недель. В это время смазывайте шов настойкой календулы и берегите от солнечных лучей. Чтобы избежать образования рубца существуют специальные кремы – Контрактубекс, Солярис. Спросите у врача, какой из них подойдет вашему ребенку.
После того, как швы полностью заживут, можете купать ребенка в ванночке. Лучше, если первые разы вода будет кипяченой с добавлением марганцовки. Температура воды 37°С, а время купания сократите до минимума. Для ребенка постарше идеальным вариантом будет душ.
Грудина – это кость, она будет заживать около 2 месяцев. В этот период нельзя тянуть ребенка за руки, поднимать подмышки, выкладывать на живот, делать ему массаж и вообще, следует избегать физических нагрузок, чтобы не допустить деформацию грудной клетки.
После срастания грудины нет особых причин ограничивать ребенка в физическом развитии. Но все же первые полгода старайтесь избегать серьезных травм, поэтому не разрешайте ребенку ездить на самокате, велосипеде или роликах.
Прием препаратов, которые выписал врач: Верошпирон, Дигоксин, Аспирин. Они помогут избежать скопления жидкости в легких, улучшат работу сердца и предотвратят появление тромбов. В дальнейшем их отменят, и ваш малыш будет жить, как обычный ребенок.
Первые полгода вам потребуется мерить температуру утром и вечером и записывать результаты в специальный дневник.
Сообщайте врачу о таких симптомах:
- повышение температуры выше 38°С;
- шов припух и из него начнет вытекать жидкость;
- боль в груди;
- бледность или синеватый оттенок кожи;
- припухлость лица, вокруг глаз или другие отеки;
- одышка, усталость, отказ от игр;
- тошнота, рвота;
- головокружение, потеря сознания.
- Анализ мочи первый месяц придется сдавать каждые десять дней. А следующие полгода 2 раза в месяц.
- Электрокардиограмму, фонокрадиограмму, эхокардиографию необходимо будет делать 1 раз в три месяца первые полгода. В дальнейшем два раза в год.
- Через некоторое время желательно съездить с ребенком в специальный санаторий на 1-3 месяца.
- Прививки придется отложить на полгода.
- В общей сложности ребенок будет оставаться на учете у кардиологов на протяжении 5 лет.
Питание
 Полноценное и калорийное питание должно помочь ребенку быстро восстановиться после операции и набрать вес.
Полноценное и калорийное питание должно помочь ребенку быстро восстановиться после операции и набрать вес.Лучшим выбором для детей до года является грудное молоко. Необходимо своевременно вводить прикормы: фрукты, овощи, мясо и рыбу.
Дети постарше питаются соответственно своему возрасту. В меню должны быть:
- Свежие фрукты и соки.
- Свежие и приготовленные овощи.
- Блюда из мяса, вареного, запеченного или тушеного.
- Молочные продукты: молоко, творог, йогурты, сметана. Особенно полезна будет творожная запеканка с сухофруктами.
- Яйца вареные или в виде омлета.
- Различные супы и блюда из круп.
- маргарин;
- жирная свинина;
- мясо утки и гуся;
- шоколад, крепкий чай.
Дефект межжелудочковой перегородки
Аортальный стеноз
Открытый артериальный проток
Дефект межпредсердной перегородки
Аортальный клапан и его пороки
Пороки сердца