Содержание статьи:
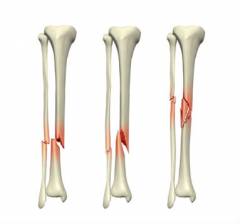
Перелом голени – травма, при которой нарушается целостность большеберцовой и/или малоберцовой кости. В зависимости от положения линии перелома, выделяют различные разновидности травмы.
Факты о переломах голени:
![]() Голень состоит из двух длинных костей: большеберцовой и малоберцовой. Сверху они соединяются с бедренной костью и надколенником, образуя коленный сустав, а снизу – с таранной костью, образуя голеностопный сустав.
Голень состоит из двух длинных костей: большеберцовой и малоберцовой. Сверху они соединяются с бедренной костью и надколенником, образуя коленный сустав, а снизу – с таранной костью, образуя голеностопный сустав.
![]() Большеберцовая кость толще и массивнее малоберцовой, располагается по отношению к ней кнутри. На нее приходится основная нагрузка.
Большеберцовая кость толще и массивнее малоберцовой, располагается по отношению к ней кнутри. На нее приходится основная нагрузка.
На верхней широкой части большеберцовой кости находятся две плоские, слегка вогнутые площадки – мыщелки, при помощи которых она соединяется с большеберцовой костью, образуя коленный сустав. Между ними находится межмыщелковое возвышение – к нему прикрепляются небольшие связки, расположенные внутри коленного сустава.
![]() На переднем крае большеберцовой кости, под мыщелками, располагается возвышение – бугристость большеберцовой кости. Она служит местом прикрепления мышечных сухожилий.
На переднем крае большеберцовой кости, под мыщелками, располагается возвышение – бугристость большеберцовой кости. Она служит местом прикрепления мышечных сухожилий.
Основная часть большеберцовой кости, - тело, - имеет треугольное сечение. Один из углов этого треугольника направлен вперед, а примыкающий к нему край находится прямо под кожей и не прикрыт мышцами – если удариться этим местом, возникает сильная боль.
В нижней части большеберцовая кость снова расширяется, приобретает трехгранное сечение.
С внутренней стороны на ней имеется костный вырост – направленный вниз – внутренняя лодыжка. Внизу находится суставная поверхность для сочленения с таранной костью стопы.
![]() Малоберцовая кость намного тоньше большеберцовой. Её сечение тоже имеет трехгранную форму, а снизу и сверху у неё находятся расширения, которые примыкают к большеберцовой кости. Снизу на наружной стороне малоберцовой кости имеется костный вырост – наружная лодыжка.
Малоберцовая кость намного тоньше большеберцовой. Её сечение тоже имеет трехгранную форму, а снизу и сверху у неё находятся расширения, которые примыкают к большеберцовой кости. Снизу на наружной стороне малоберцовой кости имеется костный вырост – наружная лодыжка.
Каждый из этих переломов возникает в результате определенного вида травмы, сопровождается собственными симптомами и требует соответствующего лечения.
Переломы голени бывают закрытыми и открытыми. Во втором случае имеется рана, в которой видны отломки.
Различают полный перелом и трещину кости, а полный перелом, в свою очередь, может быть со смещением или без смещения отломков.
![]()
Перелом межмыщелкового возвышения происходит в результате непрямой травмы, то есть травмирующая сила не действует напрямую в области коленного сустава. Это может быть, например, падение с большой высоты на вытянутую ногу.
![]()
Лечение перелома межмыщелкового возвышения зависит от тяжести травмы. Если нет смещения или имеется только перелом верхушки межмыщелкового возвышения, то можно обойтись без операции. Консервативное лечение:
![]()
Пострадавшего доставляют в травмпункт, где его осматривает врач-травматолог. Он ощупывает колено и определяет некоторые симптомы:
![]() Основной метод диагностики переломов мыщелков большеберцовой кости – рентгенография. По рентгеновским снимкам можно выявить перелом, определить его характер и степень смещения отломков. Снимки делают в двух проекциях – спереди и сбоку.
Основной метод диагностики переломов мыщелков большеберцовой кости – рентгенография. По рентгеновским снимкам можно выявить перелом, определить его характер и степень смещения отломков. Снимки делают в двух проекциях – спереди и сбоку.
Пострадавшего с переломом мыщелков голени обязательно госпитализируют в стационар. Лечение зависит от вида перелома и степени смещения отломков.
Лечение перелома без смещения:
Лечение перелома одного мыщелка со смещением:
![]() Лечение переломов мыщелков большеберцовой кости, при которых имеются смещенные осколки:
Лечение переломов мыщелков большеберцовой кости, при которых имеются смещенные осколки:
![]()
![]()
![]()
Эти признаки ярко выражены, если произошел перелом большеберцовой кости. При переломе малоберцовой кости обычно имеется только боль и небольшая припухлость. Эту травму выявить сложнее.
У детей кости голени могут ломаться по типу «зеленой веточки». В детском возрасте в костях меньше кальция, они более гибкие. Отломки надежно удерживаются надкостницей, смещения не происходит.
![]()
![]() В травмпункте пострадавшего осматривает врач-травматолог. Он определяет следующие симптомы:
В травмпункте пострадавшего осматривает врач-травматолог. Он определяет следующие симптомы:
Для подтверждения диагноза выполняют рентгеновское исследование. Снимки делают в двух проекциях: переднезадней и боковой.
![]() Способы и продолжительность лечения зависят от вида перелома, степени смещения, количества осколков. Эти данные становятся известны после того, как проведено рентгенологическое исследование.
Способы и продолжительность лечения зависят от вида перелома, степени смещения, количества осколков. Эти данные становятся известны после того, как проведено рентгенологическое исследование.
Лечение переломов костей голени, при которых нет смещения:
![]() Лечение переломов костей голени, при которых происходит смещение отломков:
Лечение переломов костей голени, при которых происходит смещение отломков:
Обычно первый контрольный снимок после наложения скелетного вытяжения врач назначает на 3 день. Если смещения нет – лечение продолжают по описанному выше плану. Если же костные отломки смещены – обычно травматолог назначает хирургическое лечение.
Виды хирургического лечения при переломах тел большеберцовой и малоберцовой костей:
![]()
В зависимости от того, какая лодыжка сломана:
В зависимости от механизма возникновения перелома:
![]()
![]() Симптомы, которые выявляет врач-травматолог во время осмотра пострадавшего:
Симптомы, которые выявляет врач-травматолог во время осмотра пострадавшего:
Диагноз подтверждается после проведения рентгенографии. Перелом хорошо виден на снимках.
Обычно переломы лодыжек лечат без операции:
![]() Показания к хирургическому лечению переломов лодыжек:
Показания к хирургическому лечению переломов лодыжек:
Восстановительное лечение после операции по поводу перелома лодыжки:
![]()
![]() При подозрении на перелом костей голени нужно немедленно вызвать бригаду «Скорой помощи», которая доставит пострадавшего в травмпункт.
При подозрении на перелом костей голени нужно немедленно вызвать бригаду «Скорой помощи», которая доставит пострадавшего в травмпункт.
До прибытия врача необходимо соблюдать следующие правила:
Пострадавший должен быть как можно скорее доставлен в травматологический пункт на носилках.
Факты о переломах голени:
- По распространенности составляют 10% от всех других видов переломов. То есть каждый десятый перелом – это перелом костей голени.
- Чаще всего большеберцовая и малоберцовая кости ломаются примерно посередине.
- Перелом костей голени относительно часто сопровождается осложнениями.
- Самая распространенная причина переломов костей голени – автомобильная катастрофа.
Особенности анатомии костей голени
 Голень состоит из двух длинных костей: большеберцовой и малоберцовой. Сверху они соединяются с бедренной костью и надколенником, образуя коленный сустав, а снизу – с таранной костью, образуя голеностопный сустав.
Голень состоит из двух длинных костей: большеберцовой и малоберцовой. Сверху они соединяются с бедренной костью и надколенником, образуя коленный сустав, а снизу – с таранной костью, образуя голеностопный сустав.Большеберцовая кость
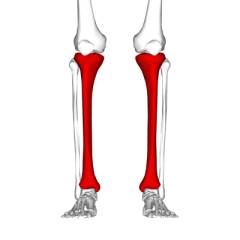 Большеберцовая кость толще и массивнее малоберцовой, располагается по отношению к ней кнутри. На нее приходится основная нагрузка.
Большеберцовая кость толще и массивнее малоберцовой, располагается по отношению к ней кнутри. На нее приходится основная нагрузка.На верхней широкой части большеберцовой кости находятся две плоские, слегка вогнутые площадки – мыщелки, при помощи которых она соединяется с большеберцовой костью, образуя коленный сустав. Между ними находится межмыщелковое возвышение – к нему прикрепляются небольшие связки, расположенные внутри коленного сустава.
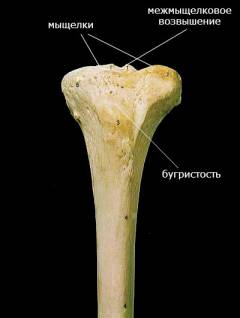 На переднем крае большеберцовой кости, под мыщелками, располагается возвышение – бугристость большеберцовой кости. Она служит местом прикрепления мышечных сухожилий.
На переднем крае большеберцовой кости, под мыщелками, располагается возвышение – бугристость большеберцовой кости. Она служит местом прикрепления мышечных сухожилий.Основная часть большеберцовой кости, - тело, - имеет треугольное сечение. Один из углов этого треугольника направлен вперед, а примыкающий к нему край находится прямо под кожей и не прикрыт мышцами – если удариться этим местом, возникает сильная боль.
В нижней части большеберцовая кость снова расширяется, приобретает трехгранное сечение.
С внутренней стороны на ней имеется костный вырост – направленный вниз – внутренняя лодыжка. Внизу находится суставная поверхность для сочленения с таранной костью стопы.
Малоберцовая кость
 Малоберцовая кость намного тоньше большеберцовой. Её сечение тоже имеет трехгранную форму, а снизу и сверху у неё находятся расширения, которые примыкают к большеберцовой кости. Снизу на наружной стороне малоберцовой кости имеется костный вырост – наружная лодыжка.
Малоберцовая кость намного тоньше большеберцовой. Её сечение тоже имеет трехгранную форму, а снизу и сверху у неё находятся расширения, которые примыкают к большеберцовой кости. Снизу на наружной стороне малоберцовой кости имеется костный вырост – наружная лодыжка.Виды переломов костей голени
В зависимости от места перелома:- перелом межмыщелкового возвышения большеберцовой кости;
- перелом мыщелков большеберцовой кости;
- переломы тела большеберцовой и малоберцовой костей;
- переломы наружной и внутренней лодыжки.
Каждый из этих переломов возникает в результате определенного вида травмы, сопровождается собственными симптомами и требует соответствующего лечения.
Переломы голени бывают закрытыми и открытыми. Во втором случае имеется рана, в которой видны отломки.
Различают полный перелом и трещину кости, а полный перелом, в свою очередь, может быть со смещением или без смещения отломков.
Перелом межмыщелкового возвышения большеберцовой кости
Причины
Перелом межмыщелкового возвышения происходит в результате непрямой травмы, то есть травмирующая сила не действует напрямую в области коленного сустава. Это может быть, например, падение с большой высоты на вытянутую ногу.
Признаки перелома межмыщелкового возвышения
- боли в коленном суставе;
- отек, увеличение сустава в объеме;
- невозможность движений в колене;
- может возникнуть кровоизлияние под кожу в области сустава.
Диагностика

- Осмотр врача. Пострадавшего осматривает травматолог. Он ощупывает поврежденный сустав, определяет «симптом выдвижного ящика» - при попытке подвигать большеберцовую кость взад-вперед, она легко смещается относительно коленного сустава.
- Рентгенография. Дает возможность выявить перелом и оценить состояние коленного сустава.
- Артроскопия. Применяется в случае, когда есть подозрение на повреждение других внутренних структур коленного сустава (крестообразных связок, коленного мениска). В операционной проводится эндоскопическое исследование коленного сустава, во время которого делается прокол, и в суставную полость вводят специальное оборудование с миниатюрной видеокамерой.
Лечение
Лечение перелома межмыщелкового возвышения зависит от тяжести травмы. Если нет смещения или имеется только перелом верхушки межмыщелкового возвышения, то можно обойтись без операции. Консервативное лечение:
- Пункция – процедура, во время которой врач вводит в коленный сустав иглу, удаляет из него скопившуюся кровь и жидкость, вводит раствор анестетика.
- Наложение гипсового лонгета, на срок 1,5-2 месяца.
- Физиотерапия. После снятия гипса проводят тепловые процедуры.
- Массаж.
- Лечебная физкультура.
- Если жидкость и кровь снова скапливаются в коленном суставе – пункцию повторяют.
Переломы мыщелков большеберцовой кости
Причины
- Прямая травма (повреждающая сила действует непосредственно в области коленного сустав): падение на колено, удар по коленному суставу во время автомобильной катастрофы.
- Непрямая травма (повреждающая сила приложена в другом месте): падение с большой высоты на выпрямленные ноги.
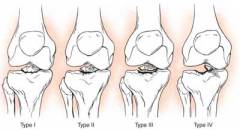
Виды переломов мыщелков большеберцовой кости

- Если удар пришелся почти строго вертикально, то линия перелома имеет V-образную или T-образную форму.
- Если во время удара голень была отклонена кнутри или кнаружи, то происходит перелом одного мыщелка, соответственно, внутреннего или наружного.
Симптомы
- сильное увеличение коленного сустава в объеме;
- резкая боль в колене, из-за которой совсем невозможны движения;
- при нажатии в области колена боль значительно усиливается;
- если имеется сильное смещение отломка, то голень заметно отклонена вбок.
Диагностика
Пострадавшего доставляют в травмпункт, где его осматривает врач-травматолог. Он ощупывает колено и определяет некоторые симптомы:
- берет в руки поврежденную ногу и пытается подвигать ей в коленном суставе – из-за боли движения невозможны;
- фиксирует коленный сустав одной рукой, а другой слегка, толчкообразными движениями, нажимает на надколенник – тот как бы свободно «плавает» (это называется флюктуацией);
- поколачивает по оси голени (по пятке) – боль в колене значительно усиливается.
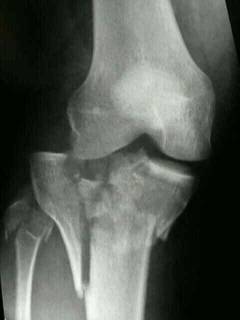 Основной метод диагностики переломов мыщелков большеберцовой кости – рентгенография. По рентгеновским снимкам можно выявить перелом, определить его характер и степень смещения отломков. Снимки делают в двух проекциях – спереди и сбоку.
Основной метод диагностики переломов мыщелков большеберцовой кости – рентгенография. По рентгеновским снимкам можно выявить перелом, определить его характер и степень смещения отломков. Снимки делают в двух проекциях – спереди и сбоку.Лечение
Пострадавшего с переломом мыщелков голени обязательно госпитализируют в стационар. Лечение зависит от вида перелома и степени смещения отломков.
Лечение перелома без смещения:
- Проводят пункцию коленного сустава. В него вводят иглу, через которую удаляют скопившуюся кровь и жидкость. Эту процедуру выполняют без наркоза, под местной анестезией.
- После пункции сразу накладывают гипсовый лонгет, который обеспечивает фиксацию коленного сустава – от ягодицы до кончиков пальцев стопы.
- Через 2-3 недели начинают занятия лечебной физкультурой – постепенно восстанавливают движения в коленном суставе. Во время занятия лонгет снимают, а потом снова надевают.
- Через 1-2 месяца лонгет снимают. Больной может ходить, но только на костылях – на поврежденную ногу опираться нельзя.
- Через 3 месяца разрешается опираться на больную ногу во время ходьбы. Одновременно начинают массаж и физиотерапию (тепловые процедуры).
Лечение перелома одного мыщелка со смещением:
- Закрытая репозиция. Врач делает обезболивание (у взрослого можно местное – обкалывание колена растворами анестетиков, у маленьких детей применяют общий наркоз) и устраняет смещение отломка. Для этого он тянет за голень и отклоняет её в противоположную от перелома сторону. После репозиции делают рентгеновские снимки для контроля результата.
-
![]() Наложение скелетного вытяжения. Осуществляется сразу после репозиции. Врач при помощи электродрели проводит через пяточную кость пациента тонкую стальную спицу, на которой крепит скобу, а к скобе привязывает нить с грузом (для взрослого человека обычно 6 кг).
Наложение скелетного вытяжения. Осуществляется сразу после репозиции. Врач при помощи электродрели проводит через пяточную кость пациента тонкую стальную спицу, на которой крепит скобу, а к скобе привязывает нить с грузом (для взрослого человека обычно 6 кг). - Через 2 недели начинают проводить лечебную физкультуру. Постепенно больной начинает совершать движения в коленном суставе.
- Через 6 недель снимают скелетное вытяжение. Начинают более активно проводить лечебную физкультуру. Назначают массаж.
- Через 2 месяца разрешается давать частичную нагрузку на поврежденную ногу.
- Через 3-4 месяца на ногу можно полностью опираться.
- Через 5-6 месяцев полностью восстанавливается работоспособность.
- Лечение почти ничем не отличается от такового при переломе мыщелка.
- Врач может выполнить закрытую репозицию (иногда под контролем артроскопии), после чего накладывает скелетное вытяжение, а через 3-4 месяца снимает его и накладывает гипсовый лонгет. Через 2 месяца гипс снимают, назначают массаж, лечебную физкультуру, физиотерапию.
- Часто для предотвращения деформации ноги выполняют хирургическое вмешательство: хирург делает разрез, возвращает отломки на место и фиксирует их при помощи стальных шурупов, спиц.
 Лечение переломов мыщелков большеберцовой кости, при которых имеются смещенные осколки:
Лечение переломов мыщелков большеберцовой кости, при которых имеются смещенные осколки:- Чаще всего бывает необходимо хирургическое вмешательство. Хирург возвращает осколки и отломки на место, фиксирует их спицами, шурупами, стальными пластинами или скобами. Если осколков много, накладывают аппарат Илизарова.
- Через некоторое время после операции с больным начинают заниматься лечебной физкультурой: врач берет пострадавшую ногу своими руками и сам аккуратно совершает движения в коленном суставе пациента.
- Когда стихнут боли, пациент может сам сгибать и разгибать колено.
- В течение 12-16 недель можно ходить, опираясь на костыли.
- Через 16-18 недель можно давать на ногу полную нагрузку.
Осложнения переломов мыщелков большеберцовой кости

- Деформация конечности. Чаще всего происходит при V-образных и T-образных, многооскольчатых переломах. В зависимости от вида перелома, направления и степени смещения отломков, нога может отклоняться внутрь или наружу.
- Посттравматический деформирующий артроз – дегенеративное заболевание коленного сустава, развивающееся в результате нарушения его кровообращения и иннервации. Постепенно суставной хрящ начинает разрушаться. Возникают боли, которые со временем нарастают, хруст во время движений, нарушается сгибание в колене.
- Артрогенная контрактура – невозможность движений в результате патологических изменений в коленном суставе.
Переломы тела большеберцовой и малоберцовой кости
Причины:

- прямая травма, при которой приложение травмирующей силы происходит непосредственно в месте перелома: удар по голени, падение на ногу тяжелого груза, сильное сдавление голени между твердыми предметами (например, между автомобилем и стеной во время ДТП);
- непрямая травма, при которой приложение травмирующей силы происходит в другом месте: падение на вытянутую ногу с большой высоты, резкий поворот ноги при фиксированной стопе (во время ходьбы по скользкой дороге, катания на коньках – при этом происходит винтообразный перелом костей голени, когда линия перелома проходит по спирали, имеет вид винта).

Признаки переломов тел большеберцовой и малоберцовой костей
- сильная боль;
- припухлость в области перелома;
- кровоизлияние под кожей;
- деформация голени;
- невозможность движений в коленном и голеностопном суставе в результате сильной боли;
- нередко острый край одного из отломков выбухает на коже, он хорошо виден, и его можно прощупать.
Эти признаки ярко выражены, если произошел перелом большеберцовой кости. При переломе малоберцовой кости обычно имеется только боль и небольшая припухлость. Эту травму выявить сложнее.
У детей кости голени могут ломаться по типу «зеленой веточки». В детском возрасте в костях меньше кальция, они более гибкие. Отломки надежно удерживаются надкостницей, смещения не происходит.
Диагностика
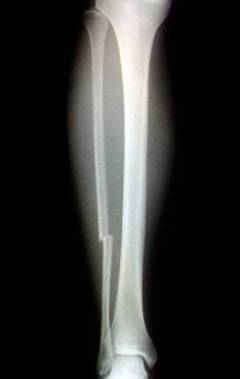
 В травмпункте пострадавшего осматривает врач-травматолог. Он определяет следующие симптомы:
В травмпункте пострадавшего осматривает врач-травматолог. Он определяет следующие симптомы:- Патологическая подвижность: если взять в руки поврежденную ногу и попробовать немного подвигать её, то можно почувствовать, как смещаются отломки. Этот симптом должен проверять только врач: требуется аккуратность, так как грубые неправильные движения способны привести к повреждению нервов и сосудов.
- Крепитация – это характерный хруст (как будто лопаются пузырьки), который возникает при смещении отломков. Определяется путем нажатия в области перелома.
- Усиление боли при нажатии на кости голени или на пятку.
Для подтверждения диагноза выполняют рентгеновское исследование. Снимки делают в двух проекциях: переднезадней и боковой.
Лечение
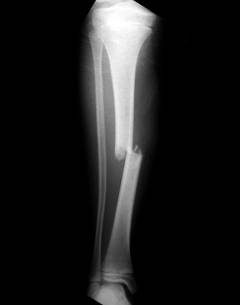
 Способы и продолжительность лечения зависят от вида перелома, степени смещения, количества осколков. Эти данные становятся известны после того, как проведено рентгенологическое исследование.
Способы и продолжительность лечения зависят от вида перелома, степени смещения, количества осколков. Эти данные становятся известны после того, как проведено рентгенологическое исследование.Лечение переломов костей голени, при которых нет смещения:
- Обезболивание места перелома. Врач вводит раствор анестетика.
- Наложение гипсового лонгета. Он должен фиксировать коленный сустав, поэтому его накладывают от кончиков пальцев стопы до середины бедра.
- Контрольная рентгенография. Нужно убедиться в том, что во время ношения лонгета не произошло смещения отломков. Поэтому через 7-10 дней рентгеновские снимки делают еще раз.
- Снятие гипса обычно осуществляется через 14-16 недель.
- Восстановительное лечение: массаж, лечебная физкультура, физиотерапия. Проводятся в течение 2-4 недель.
- Полное восстановление трудоспособности происходит через 3-4 месяца.
 Лечение переломов костей голени, при которых происходит смещение отломков:
Лечение переломов костей голени, при которых происходит смещение отломков:- Обезболивание места перелома – врач вводит раствор анестетика.
- Наложение скелетного вытяжения. Через пяточную кость проводят стальную спицу, к которой крепят скобу и подвешивают к ней груз. Пациента укладывают с подвешенным грузом на кровать на специальную шину.
- Периодическое проведение рентгенографии. По снимкам врач контролирует процесс образования костной мозоли.
- Снятие скелетного вытяжения и наложение гипсового лонгета осуществляют через 4-6 недель, когда образовывается костная мозоль.
- Снятие гипса осуществляется через 2-4 месяца.
Обычно первый контрольный снимок после наложения скелетного вытяжения врач назначает на 3 день. Если смещения нет – лечение продолжают по описанному выше плану. Если же костные отломки смещены – обычно травматолог назначает хирургическое лечение.
Виды хирургического лечения при переломах тел большеберцовой и малоберцовой костей:
Осложнения переломов тел костей голени:
- Повреждение сосудов. При повреждении крупной артерии возникает опасность потери всей части конечности, находящейся ниже травмы.
- Повреждение нервов. Приводит к нарушению движений стопы, походки.
- Жировая эмболия – попадание кусочков жировой ткани в сосуды, которые затем могут мигрировать вместе с током крови, нарушать кровообращение в разных органах.
- Инфицирование при открытых переломах. Происходит нагноение, рана заживает медленнее, возможно гнойное расплавление концов костных отломков и их укорочение.
- Деформация конечности. Происходит при несвоевременном и неправильном хирургическом лечении переломов.
- Формирование ложного сустава. Чаще всего происходит в тех случаях, когда между отломками ущемлены какие-либо ткани. При этом они не срастаются, между ними имеется подвижность.
- Развитие инфекции после хирургического вмешательства.
- Проникновение в ткани инфекции в местах, где через кость проведены спицы.
- Повреждение сухожилий, нервов и сосудов во время проведения спиц.
- Искривление ноги, нарушение сращения отломков из-за недостаточной фиксации, ослабления гаек.
Переломы лодыжек

Причины переломов лодыжек
- подворачивание стопы вовнутрь или наружу с одновременной нагрузкой по оси конечности, как правило, собственным весом тела;
- удар по лодыжке (например, движущимся автомобилем);
- падение на область лодыжки тяжелого предмета.
Виды переломов лодыжек
В зависимости от того, какая лодыжка сломана:
- перелом внутренней лодыжки (связанной с большеберцовой костью);
- перелом наружной лодыжки (связанной с малоберцовой костью).
В зависимости от механизма возникновения перелома:
- пронационный – при повороте стопы внутрь;
- супинацинный – при повороте стопы наружу.
Признаки перелома лодыжки

- Отек в области голеностопного сустава.
- Сильная боль.
- Иногда – кровоизлияние под кожей.
- Невозможность движений в голеностопном суставе из-за боли и отека.
- Стопа принимает характерное положение, отклоняется наружу или вовнутрь.
Диагностика переломов лодыжек
 Симптомы, которые выявляет врач-травматолог во время осмотра пострадавшего:
Симптомы, которые выявляет врач-травматолог во время осмотра пострадавшего:- Сильная боль при нажатии на поврежденную лодыжку.
- Наличие костных отломков, которые можно прощупать через кожу.
- Крепитация – хруст, напоминающий лопающиеся пузырьки, который возникает при ощупывании поврежденной лодыжки.
Диагноз подтверждается после проведения рентгенографии. Перелом хорошо виден на снимках.
Лечение
Обычно переломы лодыжек лечат без операции:
- Врач проводит обезболивание – окалывает место перелома раствором анестетика.
- Затем осуществляется закрытая репозиция – травматолог устраняет смещение лодыжек.
- Накладывают гипсовую повязку от середины бедра до кончиков пальцев стопы.
- Через неделю после наложения гипсовой повязки делают повторные рентгеновские снимки, чтобы проконтролировать положение отломков.
- Если не происходит смещения, и перелом нормально срастается, через 8-10 недель повязку снимают.
 Показания к хирургическому лечению переломов лодыжек:
Показания к хирургическому лечению переломов лодыжек:- не удается устранить смещение отломков закрытым способом;
- при проведении контрольных рентгеновских снимков выявляется повторное смещение отломков.
Восстановительное лечение после операции по поводу перелома лодыжки:
- Лечебная физкультура. С первых же дней начинают движение в голеностопном суставе – сгибание в сторону подошвы. На 5-7-й день начинают более активный комплекс гимнастики.
- Опора на поврежденную ногу. Пациенту разрешают вставать на 4-5-й день после операции. Дальнейшая программа повышения нагрузок на ногу разрабатывается индивидуально.
- Повторные рентгеновские снимки. Назначаются через 6 и 12 недель.
- Удаление спиц, шурупов и пластин. Обычно осуществляют через 8-12 месяцев.
- Массаж, физиотерапия, озокеритотерапия. Назначаются индивидуально.
- множественный перелом костей голени;
- сочетание перелома лодыжек с переломами тел костей голени;
- переломовывих – сочетание перелома лодыжек с вывихом в голеностопном суставе;
- застарелый перелом лодыжки, когда не было своевременно проведено лечение.
Осложнения переломов лодыжек

- Деформирующий остеоартроз. Это дегенеративное заболевание, сопровождающееся разрушением хряща и чаще всего происходящее при повреждении сосудов и нервов. Проявляется в виде болей, хруста во время движений в суставе, ограничения подвижности.
- Контрактура. Утрата подвижности в суставе из-за патологического изменения суставных поверхностей, суставной капсулы, связок.
- Остеопороз – разрушение костной ткани, повышение ломкости костей голени, которое чаще всего происходит в результате нарушения кровообращения.
- Формирование ложного сустава – когда не происходит сращение перелома из-за того, что между отломками ущемляется фрагмент ткани.
Первая помощь при подозрении на перелом костей голени
 При подозрении на перелом костей голени нужно немедленно вызвать бригаду «Скорой помощи», которая доставит пострадавшего в травмпункт.
При подозрении на перелом костей голени нужно немедленно вызвать бригаду «Скорой помощи», которая доставит пострадавшего в травмпункт.До прибытия врача необходимо соблюдать следующие правила:
- Зафиксировать пострадавшую конечность. Для этого можно применять доски, куски арматуры – примотать поврежденную ногу к ним при помощи бинта или длинной полоски ткани. Желательно найти предмет в форме буквы «Г», при помощи которого можно будет зафиксировать и колено, и стопу. При отсутствии подручных средств можно прибинтовать поврежденную ногу к здоровой.
- Снять обувь. При переломе нарастает отек, поэтому позже разуть пострадавшего будет намного сложнее.
- Дать пострадавшему обезболивающее. Если кто-то из находящихся рядом умеет делать уколы – лучше ввести лекарство внутримышечно. Прибывшему врачу обязательно нужно сказать, какой препарат был введен, когда и в какой дозе.
-
![]() Придать ноге правильное положение. Для этого стопу берут одной рукой за пятку, а другой – за пальцы, и аккуратно тянут, выпрямляя ногу.
Придать ноге правильное положение. Для этого стопу берут одной рукой за пятку, а другой – за пальцы, и аккуратно тянут, выпрямляя ногу. - Приложить в области места перелома холод. Это может быть полотенце, смоченное в холодной воде, пузырь со льдом.
- Избегать грубых движений, не вставать на поврежденную ногу. Это может привести к еще большему смещению отломков, повреждению сосудов и нервов, и, в конечном итоге, к потере конечности.
- Ни в коем случае нельзя ничего самостоятельно «вправлять». Этим должен заниматься врач-травматолог после того, как будут сделаны рентгеновские снимки.
- Остановить кровотечение, если оно имеется (при открытом переломе). В зависимости от интенсивности кровотечения, можно наложить тугую повязку или кровоостанавливающий жгут.
Пострадавший должен быть как можно скорее доставлен в травматологический пункт на носилках.