Содержание статьи:
 Перелом является нарушением линейной целостности кости под действием силы, превосходящей предел прочности кости. Основной причиной переломов в мире является травматизм. В статистике заболеваний он занимает третье место.
Перелом является нарушением линейной целостности кости под действием силы, превосходящей предел прочности кости. Основной причиной переломов в мире является травматизм. В статистике заболеваний он занимает третье место.Перелом пальца является серьезной патологией, несмотря на небольшой размер данной части тела. По статистике переломы пальцев составляют 5% от всех переломов. Переломы пальцев относятся к тяжелым повреждениям кисти, поскольку значительно снижают ее функциональность.
Диагностика перелома пальца, как правило, не вызывает затруднений, а вот с лечением дело обстоит иначе. Для полного восстановления формы и функции кости приходится неуклонно следовать всем рекомендациям по лечению данной патологии. Отклонение от требований к лечению приводит к серьезным осложнениям и даже инвалидности.
Анатомия кисти
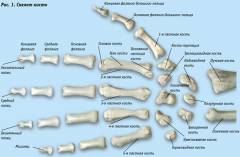 Кисть человека является крайне сложным, с точки зрения эволюции, образованием. Она состоит из 30 – 32 разнообразных по форме костей и функционирует с помощью многочисленных сухожилий и мышц, расположенных послойно. Сложная организация кисти позволяет совершать движения вокруг всех трех осей.
Кисть человека является крайне сложным, с точки зрения эволюции, образованием. Она состоит из 30 – 32 разнообразных по форме костей и функционирует с помощью многочисленных сухожилий и мышц, расположенных послойно. Сложная организация кисти позволяет совершать движения вокруг всех трех осей.Пальцы топографически относятся к кисти и значительно увеличивают ее функциональную нагрузку. Несмотря на то, что костный их скелет позволяет совершать движения только в одной плоскости, а радиус движений не превышает 180 градусов, благодаря сочленению с кистью пальцы приобретают способность совершать еще и приводящие и отводящие движения. Такая организация кисти значительно увеличивает объем движений и их точность.
Кости и суставы кисти
Топографически границы кисти простираются от линии, соединяющей шиловидные отростки локтевой и лучевой кости. Визуально данная линия пересекает дальнюю часть предплечья в месте выступания небольшого костного бугорка на тыльной ее поверхности.Кисть состоит из трех отделов:
- запястье;
- пясть;
- пальцы кисти.
Запястье в норме состоит из 8 костей, расположенных в 2 ряда. Проксимальный (ближний) ряд состоит из четырех костей, образующих подобие полукруга, являющегося суставной ямкой для сочленения с костями предплечья. В число данных костей входят ладьевидная, полулунная, трехгранная и гороховидная кость. Второй ряд также состоит из 4 костей, которые с проксимальной стороны сочленяются с костями первого ряда, а с дистальной (дальней) – с пястными костями. Среди костей второго ряда различают кость-трапецию, трапециевидную, головчатую и крючковидную кости. Редко при выполнении рентгенограммы обнаруживают дополнительную девятую кость, называемую центральной.
Пясть
Пясть состоит из пяти трубчатых костей, слегка изогнутых выпуклостью наружу. Все эти кости имеют продолговатое трехгранное тело (диафиз) и два эпифиза (конца). Проксимальные эпифизы толще дистальных и образуют суставные ямки для сочленения с дистальным рядом костей запястья. Дистальные эпифизы более тонкие и образуют суставные головки для сочленения с проксимальными фалангами пальцев. По бокам как проксимальных, так и дистальных эпифизов находятся суставные поверхности для соединения пястных костей между собой.
Пальцы кисти
Все пальцы, за исключением большого пальца кисти, состоят из трех фаланг – проксимальной, средней и дистальной. Большой палец лишен средней фаланги. Каждая фаланга представляет собой небольшую трубчатую кость, имеющую тело и два конца. В отличие от костей пясти фаланги имеют только один истинный эпифиз – проксимальный, а дистальный конец кости эпифиза не образует. Эпифиз проксимальных фаланг является вогнутым и сочленяется с головками пястных костей. Эпифизы средней и дистальной фаланг представляют собой две суставные ямки, разделенные гребешком. Дистальные концы всех фаланг сплющены и образуют суставные головки блоковидной формы для сочленения с суставными поверхностями проксимальных эпифизов фаланг. Такая форма сустава исключает движения пальцев в боковых направлениях и позволяет производить только сгибание и разгибание пальцев. Дистальная фаланга постепенно сужается и заканчивается бугристостью для прикрепления сухожилий мышц.
На разрезе фаланга пальца представляет собой продолговатую кость с каналом в центре, в котором находится костный мозг. Вокруг канала находится тонкий слой губчатого вещества. Губчатое вещество, в свою очередь, окружено плотным компактным веществом, придающим кости плотность. Диафиз кости покрыт надкостницей, богатой кровеносными сосудами и нервами. Надкостница ответственна за рост кости вширь. Концы костей покрыты слоем гиалинового хряща, обладающего меньшим трением по сравнению с надкостницей и выполняющим амортизационную функцию (т.е. смягчение сотрясений). Небольшая полоска костной ткани, находящаяся между эпифизами и диафизом, называется метафиз. Он, в свою очередь, соответствует зоне роста, ответственной за рост кости в длину.
Связочный аппарат, мышцы и их иннервация
По причине того, что одних наименований связок кисти не менее 20, наиболее логично будет осветить только те связки и сухожилия, которые имеют отношение непосредственно к работе пальцев.Среди связок пальцев необходимо выделить только коллатеральные. Одним концом они прикрепляются к боковым поверхностям головок пястных костей, а другим – к боковым сторонам проксимальных фаланг. Межфаланговые суставы, как и пястно-фаланговые, имеют собственные коллатеральные связки, которые подобно первым прикрепляются по бокам от суставных поверхностей выше и нижерасположенных фаланг. Основной функцией данных связок является укрепление суставной капсулы и обеспечение движения в суставе только в дозволенных физиологических пределах. Таким образом, коллатеральные связки препятствуют вывиху пястно-фаланговых и межфаланговых суставов при патологическом сгибании пальца вбок.
Мышечный аппарат кисти ответственен за движения пальцев. Он условно подразделяется на мышцы ладонной и тыльной поверхности. Мышцы ладонной поверхности, в свою очередь, подразделяются на 3 группы - мышцы возвышения большого пальца, мышцы возвышения мизинца и среднюю группу мышц. Описание формы мышц, мест их залегания и мест прикрепления будет опущено ввиду сложности и высокой специфичности данного материала. При желании данная информация может быть найдена в любом анатомическом атласе. Основной акцент будет ставиться на функции каждой мышцы, поскольку по отсутствию определенных движений при переломе пальцев можно судить о нерве, который поврежден. Также будут перечислены только те мышцы кисти, которые непосредственно ответственны за движения пальцев. Остальные мышцы кисти будут опущены.
Различают следующие мышцы возвышения большого пальца:
- короткая мышца, отводящая большой палец кисти;
- мышца, противопоставляющая большой палец кисти;
- короткий сгибатель большого пальца кисти;
- мышца, приводящая большой палец кисти.
Данная мышца осуществляет отведение, небольшое противопоставление большого пальца (движение в сторону мизинца), а также частично сгибает большой палец. Иннервация данной мышцы производится срединным нервом.
Мышца, противопоставляющая большой палец кисти
Мышца движет большой палец по направлению к мизинцу. Иннервация данной мышцы осуществляется срединным нервом.
Короткий сгибатель большого пальца кисти
Мышца производит сгибание проксимальной фаланги большого пальца. Ее иннервация осуществляется частично срединным и локтевым нервом.
Мышца, приводящая большой палец кисти
Функция данной мышцы заключается в движении большого пальца по направлению к проксимальной фаланге указательного пальца (приведение) и частичном сгибании проксимальной фаланги самого большого пальца. Мышца иннервируется локтевым нервом.
Различают следующие мышцы возвышения мизинца:
- мышца, отводящая мизинец;
- короткий сгибатель мизинца;
- мышца, противопоставляющая мизинец.
Мышца производит движение мизинца в локтевую сторону, а также сгибание его проксимальной фаланги. Ее иннервация осуществляется локтевым нервом.
Короткий сгибатель мизинца
Мышца осуществляет сгибание мизинца и частично участвует в его приведении. Иннервация выполняется локтевым нервом.
Мышца, противопоставляющая мизинец
Мышца движет мизинец по направлению к большому пальцу кисти. Иннервация посредством локтевого нерва.
Различают мышцы средней группы ладони:
- червеобразные мышцы;
- ладонные межкостные мышцы.
Четыре небольшие веретенообразные мышцы осуществляют сгибание проксимальных фаланг всех пальцев кроме большого и разгибание их же средних и дистальных фаланг. Иннервация двух мышц со стороны локтя осуществляется локтевым нервом, а оставшиеся две мышцы – срединным нервом.
Ладонные межкостные мышцы
Мышцы ответственны за сгибание проксимальных фаланг четырех пальцев кроме большого и приведение их к центральной линии, то есть сведение в пучок. Иннервация осуществляется локтевым нервом.
Мышцы тыла кисти представлены тыльными межкостными мышцами в количестве четырех. Две крайние локтевые мышцы оттягивают средний и безымянный палец в сторону мизинца. Две крайние мышцы со стороны лучевой кости оттягивают указательный и средний палец в сторону большого пальца кисти. Вместе с этим, все четыре мышцы сгибают проксимальные фаланги всех пальцев кроме большого и разгибают их средние и дистальные фаланги.
Причины переломов пальцев
 Наиболее частой причиной перелома пальцев является травма, а механизм повреждения соответственно прямой. Непрямой механизм перелома присутствует в том редком случае, когда на разные концы фаланги действует сила, под действием которой перелом возникает не в местах сдавления, а посередине кости. Как правило, все переломы пальцев случаются в быту или на производстве. В военное время частота пальцевых переломов практически не изменяется, что в принципе не характерно для переломов других костей. Патологические переломы пальцев по причине метастазов злокачественной опухоли в кость фаланг теоретически возможны, но практически являются крайней случайностью.
Наиболее частой причиной перелома пальцев является травма, а механизм повреждения соответственно прямой. Непрямой механизм перелома присутствует в том редком случае, когда на разные концы фаланги действует сила, под действием которой перелом возникает не в местах сдавления, а посередине кости. Как правило, все переломы пальцев случаются в быту или на производстве. В военное время частота пальцевых переломов практически не изменяется, что в принципе не характерно для переломов других костей. Патологические переломы пальцев по причине метастазов злокачественной опухоли в кость фаланг теоретически возможны, но практически являются крайней случайностью.Переломы пальцев клинически разделяют на открытые и закрытые. Перелом считается закрытым, когда кожные покровы над местом перелома остаются целыми. Соответственно открытый перелом характеризуется повреждением кожных покровов пальца острыми осколками кости. Несмотря на то, что фаланги являются трубчатыми костями, способными образовать острые концы при переломе, чаще этого не происходит и перелом остается закрытым. Предположительно это связано с небольшим размером фаланг и недостаточным рычагом силы, для того чтобы повредить изнутри достаточно прочную кожу пальцев. Однако если все же случился открытый перелом пальца, то значительно возрастает риск возникновения такого осложнения как остеомиелит – воспаление костного мозга.
Как закрытые, так и открытые переломы фаланг делятся на переломы со смещением костных отломков и без него. Переломы со смещением, в свою очередь, разделяются на переломы с расхождением костных отломков и захождением краев костных отломков.
По количеству костных отломков различают следующие виды переломов:
- безоскольчатые;
- однооскольчатые;
- двухоскольчатые;
- многооскольчатые (раздробленные).
- продольный;
- поперечный;
- косой;
- S-образный;
- винтовой;
- Т-образный и др.
Симптомы перелома пальца
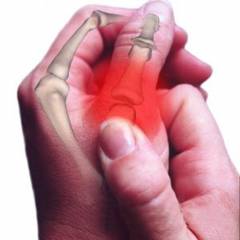 Симптомы перелома пальца в целом идентичны переломам других локализаций. Они условно разделяются на вероятные признаки перелома и достоверные.
Симптомы перелома пальца в целом идентичны переломам других локализаций. Они условно разделяются на вероятные признаки перелома и достоверные.К вероятным признакам перелома относятся:
- локальный отек в месте перелома;
- болезненность над местом перелома;
- щадящее положение пальца;
- покраснение в месте перелома;
- более теплая кожа над местом перелома по сравнению с окружающей кожей;
- невозможность двигать пальцем;
- болезненность при попытке надавить на его верхушку.
- пальпаторное нарушение непрерывности кости (трещина);
- визуальное изменение формы кости;
- патологическая подвижность кости там, где ее быть не должно;
- костная крепитация (хруст) при попытке смещение костных отломков;
- визуальное укорочение сломанного пальца по отношению к здоровому пальцу другой руки.
Диагностика перелома пальца
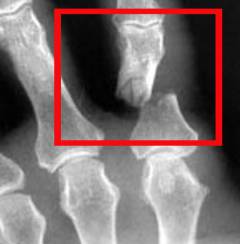 Диагностика перелома пальца производится согласно вышеуказанным клиническим признакам. Для подтверждения диагноза осуществляется рентгенограмма кисти или отдельного пальца в прямой и боковой проекции. Такой подход позволяет не только определить наличие или отсутствие перелома, а еще и уточнить его точную локализацию, форму и глубину. Данная информация оказывается крайне полезной при выборе метода лечения больного.
Диагностика перелома пальца производится согласно вышеуказанным клиническим признакам. Для подтверждения диагноза осуществляется рентгенограмма кисти или отдельного пальца в прямой и боковой проекции. Такой подход позволяет не только определить наличие или отсутствие перелома, а еще и уточнить его точную локализацию, форму и глубину. Данная информация оказывается крайне полезной при выборе метода лечения больного.Теоретически можно использовать более современные методы для диагностики перелома пальца, например, компьютерную томографию, однако практически это никогда не выполняется по двум причинам. Во-первых, компьютерная томография достаточно дорогое исследование, а во-вторых, простого рентгена в двух проекциях, как правило, бывает достаточно для того, чтобы понять, с каким переломом пришел пациент и какой подход в лечении наиболее приемлем.
Важно помнить, что рентгенографию пальца необходимо повторить после снятия гипса, для того чтобы проконтролировать качество сращения кости и правильность положения внутрикостных фиксационных приспособлений.
Первая помощь при подозрении на перелом пальца
 Оказание первой помощи является первым этапом в лечении пациента с любой патологией. От правильности мероприятий, направленных на облегчение состояния больного, зависит то, насколько успешным будет все лечение в целом. Перелом пальца не является исключением, поэтому оказание первой помощи будет ориентировано на несколько задач – устранение боли, иммобилизация верхней конечности и борьба с осложнениями.
Оказание первой помощи является первым этапом в лечении пациента с любой патологией. От правильности мероприятий, направленных на облегчение состояния больного, зависит то, насколько успешным будет все лечение в целом. Перелом пальца не является исключением, поэтому оказание первой помощи будет ориентировано на несколько задач – устранение боли, иммобилизация верхней конечности и борьба с осложнениями.Нужно ли вызывать скорую помощь?
Многие считают, что перелом пальца не является достаточным основанием для вызова бригады скорой помощи и в принципе для обращения за квалифицированной медицинской помощью. К сожалению эти многие заблуждаются. Вызывать скорую помощь необходимо по следующим ниже причинам.Болевой синдром при переломе пальца может быть незначительным, а может быть настолько выражен, что сравнится лишь с зубной болью, которую по праву считают одной из самых сильных болей. Боль является фактором, который вполне может вызвать шоковое состояние, проявляющееся резким падением артериального давления иногда даже до нулевых значений. Кроме того, боль сама по себе способствует выделению в кровь биологически активных веществ, которые поддерживают воспаление и в конечном итоге усиливают боль, замыкая порочный круг.
Для того чтобы снизить боль в арсенале лекарств скорой помощи находятся различные обезболивающие средства, от слабых по производимому эффекту, до самых сильных, существующих на сегодняшний день. При уменьшении боли снижается активность развития воспалительного процесса, не говоря уже о страданиях самого больного.
Часто перелом пальца сопровождается грубой деформацией привычной формы пальца и сопровождается глубокими царапинами и ссадинами. На этот случай врачи или фельдшера могут очистить, продезинфицировать рану и наложить приспособления для иммобилизации перелома.
Редко, но случается, что осколками сломанных фаланг ранится пальцевая артерия или одна из пальцевых вен. В этом случае развивается достаточно массивное кровотечение, которое не всегда удается остановить простым нажатием на кровоточащий сосуд и тем более, если поврежденных сосудов несколько. Работники скорой помощи обучены останавливать кровотечение при помощи наложения специального жгута в местах, в которых основные питающие руку кровеносные сосуды пролегают близко к кости.
В каком положении лучше держать руку?
При переломе пальца не существует определенного положения, в котором рекомендуется его удерживать. Основным правилом в данном случае является обеспечение неподвижности сломанного пальца в том положении, в котором он находится в расслабленном состоянии. Как правило, если палец не меняет своего положения, то боль в нем остается на среднем уровне, то есть относительно терпимой.Полезно будет также поддержать всю верхнюю конечность при помощи косыночной повязки или импровизированной шины. Это производится для снижения мобильности руки, на которой находится сломанный палец, а соответственно и снижения вероятности даже случайного касания пальцем окружающих структур. Полезно также аккуратно притянуть плечо и предплечье к туловищу при помощи специальных повязок типа Вельпо и Дезо. Эта манипуляция еще больше иммобилизирует руку и обезопасит сломанный палец.
Необходимо ли давать обезболивающее средство?
Как указывалось ранее, боль провоцирует развитие воспалительных процессов в поврежденных тканях, а воспалительный процесс приводит к усилению боли. Соответственно формируется порочный круг, который необходимо прервать для уменьшения прогрессирования симптомов воспаления. С этой целью необходимо, чтобы пострадавший принял или обезболивающий или противовоспалительный препарат как можно раньше после получения травмы.В домашних условиях наиболее распространенными противовоспалительными и обезболивающими препаратами являются:
- кетанов;
- анальгин;
- парацетамол;
- ибуфен;
- аспирин;
- мелоксикам;
- нимесил и др.
Нужно ли делать иммобилизацию?
В данном случае под иммобилизацией подразумевается временное обездвиживание места перелома с целью предотвращения усиления болей и развития осложнений. Такая иммобилизация называется транспортной, поскольку именно при транспортировке в больницу или травм пункт велик риск вторичного повреждения сломанных фаланг.Как указывалось выше, не существует определенного положения, в котором необходимо фиксировать сломанный палец. Важно зафиксировать его в том положении, в котором пациент ощущает наименьшую боль при расслабленных мышцах кисти. Для снижения риска случайного повреждения пальца необходимо иммобилизовать всю руку и по возможности прижать ее к туловищу.
Как правило, при простом закрытом переломе иммобилизация на сам палец не накладывается. Однако при сложных многооскольчатых переломах иногда возникает необходимость в его иммобилизации. Иммобилизацию можно осуществить в основном двумя способами.
Первый способ заключается в наложении узкой и длинной шины, которой может послужить палка средней толщины или проволока длиной 30 – 40 см. Один конец шины фиксируется у сломанного пальца, выступая на 2 – 4 см за его верхушку. Второй конец ложится на ладонную поверхность кисти и предплечья и фиксируется. Затем при помощи бинта аккуратно обматывают руку вместе с шиной, начиная от локтевого края и медленно продвигаясь до тех пор, пока кисть и палец не скроются под турами бинта.
Второй способ проще, но менее эффективный. Он заключается в привязывании сломанного пальца к соседнему или нескольким соседним пальцам. Данный метод фиксации наиболее приемлем при закрытых переломах пальца без смещения костных отломков.
Нужно ли прикладывать холод?
Холод является первым использовавшимся людьми обезболивающим и противовоспалительным средством. Механизм его действия заключается в снижении температуры тканей и находящихся в них болевых рецепторов. Последние способны воспринимать раздражения в диапазоне температур от 4 до 55 градусов. Соответственно, при снижении температуры нервного рецептора менее 4 градусов его деятельность замедляется до полного прекращения.Механизм действия холода отличается от механизма лечебного действия обезболивающих и противовоспалительных средств. Поэтому холод можно без опаски комбинировать с медикаментами. Наиболее удобно использовать с данной целью лед. Причем желательно, чтобы лед был раздроблен и уложен в водонепроницаемый пакет или грелку. Измельченный лед значительно лучше принимает форму участка тела, на который накладывается. В результате увеличивается площадь соприкосновения кожи и льда и происходит более быстрое и качественное обезболивание места перелома.
Важно помнить, что экстремально низкие температуры, воздействующие на живые ткани в течение длительного времени, могут привести к их отморожению. Для того чтобы избежать подобного осложнения необходимо каждые 5 – 10 минут снимать пакет со льдом на 2 – 3 минуты.
Лечение перелома пальца руки
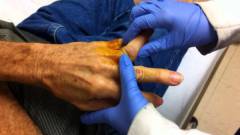 Лечение перелома пальца осуществляется по различным методикам в зависимости от его сложности и сопутствующих осложнений.
Лечение перелома пальца осуществляется по различным методикам в зависимости от его сложности и сопутствующих осложнений.Традиционными методами лечения перелома пальца являются:
- одномоментная закрытая репозиция;
- методы скелетного вытяжения;
- открытая репозиция.
Одномоментная закрытая репозиция
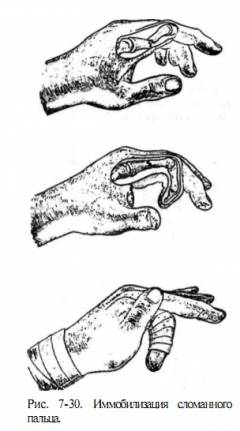 Одномоментная закрыта репозиция костных отломков осуществляется при простых закрытых переломах со смещением. Классическое смещение отломков при подобном переломе происходит в ладонную сторону, то есть углом, открытым к тылу кисти. Закрытая репозиция осуществляется в несколько этапов. Вначале производится проба на переносимость пациентом местного обезболивающего средства. Чаще с этой целью используются средне концентрированные растворы прокаина и лидокаина. При отсутствии аллергической реакции на анестетик осуществляется инъекционное постепенное введение его в окружающие перелом ткани.
Одномоментная закрыта репозиция костных отломков осуществляется при простых закрытых переломах со смещением. Классическое смещение отломков при подобном переломе происходит в ладонную сторону, то есть углом, открытым к тылу кисти. Закрытая репозиция осуществляется в несколько этапов. Вначале производится проба на переносимость пациентом местного обезболивающего средства. Чаще с этой целью используются средне концентрированные растворы прокаина и лидокаина. При отсутствии аллергической реакции на анестетик осуществляется инъекционное постепенное введение его в окружающие перелом ткани.При достижении обезболивания производится тракция (тяга) пальца по его оси. Затем осуществляется медленное сгибание всех суставов пальца до достижения угла приблизительно в 120 градусов. После этого производят надавливание на угол перелома до тех пор, пока кость не придет в первоначальное положение, а затем фиксируют ее. Иммобилизация осуществляется гипсовой лонгетой от верхней трети предплечья до основания пальцев. В дальнейшем фиксируется только поврежденный палец в частично согнутом положении, а остальные остаются свободными. Иммобилизация здоровых пальцев считается ошибкой, поскольку приводит к развитию анкилозов (укорочение и затвердение связочного аппарата, препятствующее движению конечности в полном объеме). По завершении манипуляции больному рекомендуется в течение 2 – 3 дней держать конечность в приподнятом положении для уменьшения отеков, а также принимать обезболивающие средства в средних дозировках, указанных в прилагающейся инструкции.
Методы скелетного вытяжения
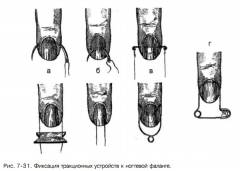 Данный метод лечения применяется при многооскольчатых закрытых переломах или когда после одномоментной репозиции не удается зафиксировать кость в правильном положении. Как и в предыдущем случае осуществляется проба на переносимость обезболивающего вещества. В случае, когда она оказывается отрицательной (аллергической реакции не развивается), на предплечье и кисть накладывается такая же лонгета, как и в предыдущем методе лечения, но с одной модификацией. На ладонной ее поверхности напротив сломанного пальца закрепляется прочная проволока, выходящая на несколько сантиметров за верхушку пальца и оканчивающаяся крючком или петлей.
Данный метод лечения применяется при многооскольчатых закрытых переломах или когда после одномоментной репозиции не удается зафиксировать кость в правильном положении. Как и в предыдущем случае осуществляется проба на переносимость обезболивающего вещества. В случае, когда она оказывается отрицательной (аллергической реакции не развивается), на предплечье и кисть накладывается такая же лонгета, как и в предыдущем методе лечения, но с одной модификацией. На ладонной ее поверхности напротив сломанного пальца закрепляется прочная проволока, выходящая на несколько сантиметров за верхушку пальца и оканчивающаяся крючком или петлей.Репозиция отломков осуществляется схожим образом, при такой же анестезии, только после этого производится вытяжение пальца при помощи нити, булавки или скоб, проведенных через мягкие ткани пальца или ногтевой фаланги. Для более прочной фиксации конструкции ноготь покрывают несколькими слоями полимерных лаков, которые используются в косметологии для наращивания ногтей. После проведенной манипуляции больному назначается профилактический курс антибактериального, противовоспалительного и обезболивающего лечения.
Открытая репозиция
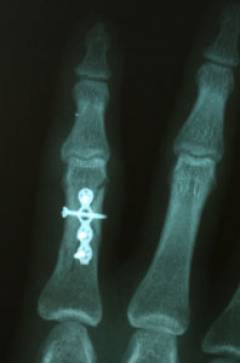 Данный метод лечения является последним, к которому прибегают врачи при переломе пальцев. Дело в том, что открытая репозиция, по сути, является хирургическим вмешательством на открытой кости и ей сопутствуют все осложнения, характерные для операций в принципе - нагноение раны, несостоятельность швов, остеомиелит и т. д. Однако при определенных показаниях данный метод является единственным возможным в лечении перелома пальцев. Как правило, в число данных показаний входит открытый простой или многооскольчатый перелом со смещением, неправильно сросшийся перелом, требующий разрушения кости и повторной репозиции и гнойные осложнения предыдущих методов лечения.
Данный метод лечения является последним, к которому прибегают врачи при переломе пальцев. Дело в том, что открытая репозиция, по сути, является хирургическим вмешательством на открытой кости и ей сопутствуют все осложнения, характерные для операций в принципе - нагноение раны, несостоятельность швов, остеомиелит и т. д. Однако при определенных показаниях данный метод является единственным возможным в лечении перелома пальцев. Как правило, в число данных показаний входит открытый простой или многооскольчатый перелом со смещением, неправильно сросшийся перелом, требующий разрушения кости и повторной репозиции и гнойные осложнения предыдущих методов лечения.Данная процедура осуществляется по всем правилам полноценного хирургического вмешательства под общим обезболиванием. Фиксация костных отломков осуществляется чаще спицами, реже шурупами. Аппарат внешней фиксации (аппарат Илизарова) также может использоваться при переломе пальца. Преимущество его в том, что он надежно фиксирует костные отломки и не требует наложения гипса, что предотвращает запревание раны и развитие в ней нагноительных процессов. Однако недостаток аппарата Илизарова в том, что он требует тщательной ежедневной обработки, поскольку сам по себе является чужеродным телом и потенциальным источником воспалительной реакции.
Нужно ли накладывать гипс?
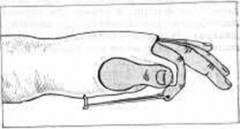 Правильное лечение переломов пальцев всегда подразумевает наложение гипса. Перелом пальца относится к переломам высокой сложности, поэтому отношение к его лечению должно быть максимально серьезным. Для того чтобы добиться наилучших результатов необходимо осуществлять надежную иммобилизацию места перелома.
Правильное лечение переломов пальцев всегда подразумевает наложение гипса. Перелом пальца относится к переломам высокой сложности, поэтому отношение к его лечению должно быть максимально серьезным. Для того чтобы добиться наилучших результатов необходимо осуществлять надежную иммобилизацию места перелома.Наиболее распространенным материалом для наложения иммобилизирующей повязки является бинт, смоченный в концентрированном гипсовом растворе. При высыхании гипс принимает формы конечности и в течение длительного времени сохраняет необходимую жесткость конструкции для обеспечения необходимого уровня иммобилизации. Помимо гипса существуют и другие вещества, использующиеся для фиксации верхней конечности при переломах пальцев. Речь идет о специальных полимерах, которые накладываются как гипсовая повязка, но без использования бинта. После высыхания прочность полимеров не уступает гипсу, а вес конструкции в несколько раз меньше. Кроме того, при его использовании нет необходимости в защите данного материала от попадания жидкости, как при использовании гипса, разрушающегося при этом. Само собой разумеется, что современные полимерные материалы для иммобилизации есть не в каждой больнице. К тому же они, чаще всего, не покрываются полисом медицинского страхования и должны быть оплачены из бюджета пациента.
Как указывалось выше, при переломе пальца гипс накладывается, начиная с ближней части предплечья, переходит на кисть и заканчивается отдельной фиксацией только сломанного пальца. При этом важно изначально позаботиться о правильном положении кисти, поскольку при затвердевании гипса уже не удастся его изменить. Правильное положение кисти подразумевает разгибание в лучезапястном суставе приблизительно на 30 градусов и сгибание фаланг пальцев (если не применялись методы скелетного вытяжения) до положения, в котором верхушки пальцев слегка касались бы ладони. Данное положение кисти обеспечивает профилактику повторного смещения костных отломков, а также профилактику контрактур. В случае, если контрактуры все-таки развиваются, такое положение кисти позволяет сохранить ее хватательную функцию.
Как долго необходим гипс?
При простых закрытых переломах пальцев без смещения сроки гипсовой иммобилизации в среднем равны 2 – 3 неделям. Полное восстановление трудоспособности наступает на 3 – 4 неделе.При переломах средней сложности, а именно закрытых простых и многооскольчатых переломах со смещением, а также переломах, требующих скелетного вытяжения, гипс накладывается в среднем на 3 – 4 недели с восстановлением трудоспособности на 6 – 8 неделю.
При сложных открытых многооскольчатых переломах с применением методов остеосинтеза (восстановление целостности кости при помощи вживления спиц, шурупов и т. д.) сроки ношения гипса достигают порой 6-ти недель, а полное восстановление трудоспособности пальца наступает на 8 – 10 неделю.
Осложнения самостоятельного лечения перелома пальцев
 К лечению переломов пальцев следует подходить со всей ответственностью, поскольку небрежное лечение часто приводит к развитию осложнений. Некоторые из них доставляют пациенту во много раз больше неудобств и даже страданий, чем сам перелом.
К лечению переломов пальцев следует подходить со всей ответственностью, поскольку небрежное лечение часто приводит к развитию осложнений. Некоторые из них доставляют пациенту во много раз больше неудобств и даже страданий, чем сам перелом.Наиболее частыми осложнениями самостоятельного лечения перелома пальца являются:
- образование большой костной мозоли;
- формирование ложного сустава;
- формирование контрактуры;
- формирование анкилоза;
- неправильное сращение кости;
- остеомиелит и др.
Образование костной мозоли является нормальным физиологическим этапом сращения любого перелома. Однако при неправильном смещении костных отломков образуется гигантская костная мозоль. Ее развитие происходит как компенсаторная реакция организма. Иными словами, организм заинтересован в восстановлении прочности поврежденной кости, но при неправильном совмещении отломков изменяется и ось кости. Вместе с изменением оси снижается и максимально допустимая нагрузка на кость. Для того чтобы компенсировать потерю функциональной нагрузки кость вынуждена сильнее укреплять место перелома, в результате чего и происходит рост костной мозоли. Помимо эстетического дефекта костная мозоль часто ограничивает движения пальца, снижая его участие в деятельности всей кисти.
Формирование ложного сустава
Ложным суставом называется место свободного сгибания конечности там, где в норме никакого сгибания быть не должно. Ложные суставы формируются тогда, когда закрытые переломы фаланг не иммобилизируются в достаточной мере. В результате этого в месте перелома продолжается движение костных отломков и их постепенное стирание друг об друга. Со временем острые концы становятся тупыми и даже закругленными, а костный канал зарастает. В определенный момент одна цельная кость становится двумя более короткими костями, между которыми присутствует небольшой просвет. Именно благодаря данному просвету сохраняется движение между отломками некогда целой кости.
К сожалению, ложный сустав функционально несостоятелен, болезнен и является постоянным очагом воспаления в организме. Досадно то, что лечение данного осложнения только хирургическое и заключается в разрушении краев ложного сустава и повторном совмещении костных отломков. Успехи такой операции всегда сомнительны по причине того, что после нее образуется большая костная мозоль, кость, а соответственно и конечность, укорачивается и повышаются риски развития вторичного ятрогенного (вызванного медицинскими манипуляциями) остеомиелита.
Формирование контрактуры
Контрактурой называется укорочение сухожилий и связок конечности или определенной его части по причине воспаления или длительного бездействия. В случае перелома пальца при неправильной позиции кисти во время иммобилизации верхней конечности происходит неравномерное натяжение ее сухожилий. Одни сухожилия натягиваются, другие расслабляются и со временем укорачиваются. После снятия гипса те сухожилия, которые были натянуты, не препятствуют движениям в суставе, а те, которые укоротились, не позволяют совершать произвольные движения в противоположную связке сторону. Лечение контрактур длительное и болезненное, поскольку связано с ежедневным растягиванием укороченных сухожилий.
Формирование анкилоза
Анкилозом называется сращение суставных поверхностей определенного сочленения и формирование и сплошной кости на месте сустава. Данное осложнение может развиться, когда перелом затрагивает сустав и не лечится соответствующим образом. Как правило, большинство пациентов на всю жизнь становятся инвалидами, так как эффективного лечения данного осложнения на сегодняшний день не существует.
Неправильное сращение кости
При открытых переломах и закрытых переломах со смещением обязательным этапом лечения является репозиция костных отломков. Под репозицией подразумевается возвращение костных отломков в первоначальное физиологическое положение. При отсутствии репозиции отломков, некачественной репозиции или слабой иммобилизации происходит смещение одного из отломков кости (чаще дистального) в сторону от правильной оси. При сохранении кости в таком положении в течение нескольких недель происходит срастание перелома, и дистальный отломок навсегда остается в неправильном положении. Помимо этого образуется большая костная мозоль, препятствующая нормальному движению пальца.
Остеомиелит
Остеомиелитом называется развитие воспаления костного мозга. Различают первичный гематогенный остеомиелит, при котором патогенные бактерии заносятся в мозговое вещество кости посредством крови, и вторичный травматический или ятрогенный остеомиелит, при котором бактерии попадают в костный мозг из окружающих предметов и атмосферы во время травмы или операции. При открытом переломе пальца наиболее вероятно развитие вторичного остеомиелита из-за отсутствия или недостаточности первичной обработки раны. Данное заболевание очень болезненно и часто приобретает хроническое течение с частыми фазами обострения. Как правило, обострение возникает после того как кость срослась. Воспаление повышает давление в костном канале фаланг пальцев и распирает кость и окружающую ее надкостницу изнутри. Боли настолько сильны, что могут быть снижены только большими дозами опиатов (морфин, омнопон), а больные даже иногда умоляют, чтобы им ампутировали болезненную часть тела.
Лечение исключительно хирургическое и временное. В одних случаях с целью снижения давления в костномозговом канале просверливают небольшие отверстия, дренируют канал и длительное время промывают растворами антисептиков и антибиотиков, после чего закрывают доступ. Однако в ряде случаев, когда кость зарастает, остеомиелит дает рецидив (возникает повторно). В других случаях после удаления гнойного содержимого костномозгового канала в него помещают часть близлежащей мышцы и зашивают рану. Таким способом снижается частота рецидивов остеомиелита, но возникают осложнения связанные с многоэтапностью и техническими трудностями выполнения данного хирургического вмешательства.
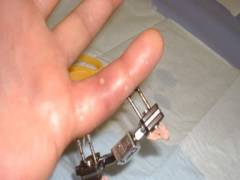
Какова длительность восстановительного периода после операции?
 Вид хирургического лечения перелома пальца во многом влияет на длительность восстановительного периода. Помимо этого большое влияние оказывают гнойные осложнения, которые могут стать причиной многократных повторных операций, направленных на очищение гнойного очага. Немаловажным фактором, влияющим на темпы восстановления после операции, является возраст больного и сопутствующие патологии. Так, у детей темпы срастания костей и регенерации тканей наиболее высоки. У людей до 40 лет темпы восстановления держатся на достаточно высоком уровне, а затем с каждым годом медленно снижаются. К числу заболеваний, вызывающих замедление регенерации костной и соединительной ткани относятся сахарный диабет, гипотиреоз, паратиреоидная опухоль и др.
Вид хирургического лечения перелома пальца во многом влияет на длительность восстановительного периода. Помимо этого большое влияние оказывают гнойные осложнения, которые могут стать причиной многократных повторных операций, направленных на очищение гнойного очага. Немаловажным фактором, влияющим на темпы восстановления после операции, является возраст больного и сопутствующие патологии. Так, у детей темпы срастания костей и регенерации тканей наиболее высоки. У людей до 40 лет темпы восстановления держатся на достаточно высоком уровне, а затем с каждым годом медленно снижаются. К числу заболеваний, вызывающих замедление регенерации костной и соединительной ткани относятся сахарный диабет, гипотиреоз, паратиреоидная опухоль и др.Остеосинтез с помощью спиц и шурупов может быть как одноэтапным, так и двухэтапным. При одноэтапном остеосинтезе фиксационные приспособления остаются в кости больного на всю жизнь, а при двухэтапном извлекаются через 3 – 4 недели после получения травмы путем повторного миниинвазивного хирургического доступа. Соответственно при одноэтапном остеосинтезе восстановительный период длится в среднем 4 – 6 недель, а при двухэтапном удлиняется до 7 – 8 недель.
Остеосинтез при помощи аппарата для внешней фиксации костных отломков всегда является двухэтапным. Кроме того, при его использовании увеличивается риск септических осложнений, который также может отсрочить выздоровление. Исходя из вышеуказанного, при благополучном течении заживления перелома сроки восстановления трудоспособности в среднем равняются 6 – 8 неделям. При постоянном умеренном воспалении сроки восстановления оттягиваются на 1 – 2 недели. При выраженном воспалительном процессе и нагноении раны может потребоваться повторное вскрытие раны и очищение гнойного очага. В этом случае полное выздоровление откладывается на сроки от 4 до 6 недель и в итоге может составлять от 10 до 14 недель.
В случае разрыва связок или сухожилий мышц и их ушивания во время операции, в восстановительном периоде, как правило, возникает существенное их укорочение. В результате после сращения перелома больной не в состоянии полноценно пользоваться пальцами, поскольку они ограничены в подвижности. Разрабатывание сухожилий может также занимать до двух недель, которые нужно прибавить ко времени снятия гипсовой иммобилизации. В среднем срок полного восстановления равен 6 – 8 неделям, в зависимости от тяжести самого перелома.
Какие физиопроцедуры показаны после перелома?
 Физиопроцедуры во многом способствуют ускорению процессов лечения любого перелома. Физиотерапевтический эффект основывается на воздействии природных факторов на кость и влияние на скорость протекания метаболических процессов в ней. Положительное влияние физиопроцедур проявляется в обезболивающем, противовоспалительном, противоотечном, миостимулирующем, трофическом и других положительных действиях.
Физиопроцедуры во многом способствуют ускорению процессов лечения любого перелома. Физиотерапевтический эффект основывается на воздействии природных факторов на кость и влияние на скорость протекания метаболических процессов в ней. Положительное влияние физиопроцедур проявляется в обезболивающем, противовоспалительном, противоотечном, миостимулирующем, трофическом и других положительных действиях. Физиопроцедуры, применяемые при переломе пальца
| Вид процедуры | Механизм лечебного действия | Длительность лечения |
| УВЧ (ультравысокочастотная терапия) | Глубокий нагрев костной и окружающей мягкой мышечной ткани. Ускорение метаболических и регенераторных процессов. Улучшение кровоснабжения и оксигенации тканей. Умеренный противовоспалительный и обезболивающий эффект. Расслабление гладкой мускулатуры кровеносных сосудов. Ускорение формирования костной мозоли. | Начиная с 3 дня после репозиции отломков. 10 – 15 процедур. Ежедневно. Длительность процедуры 10 – 15 минут. При слабой интенсивности излучения оказывается противовоспалительное действие. При излучении средней силы преимущественно стимулируются обменные процессы. |
| Лечебная гимнастика | Производится только на здоровые пальцы с целью профилактики контрактур. Улучшение микроциркуляции и кровоснабжения тканей. Поддержание оптимального уровня клеточного метаболизма. | С 3 дня после репозиции отломков. Ежедневно. 10 – 20 процедур. Длительность процедуры 5 – 10 минут. |
| Теплые ванночки с содой и солью | Обезболивающее действие посредством снижения чувствительности болевых рецепторов. Выраженное противовоспалительное действие, направленное на суставы и кости. Расслабление гладкой мускулатуры сосудов. Улучшение кровоснабжения тканей. Умеренное фибринолитическое действие, направленное на размягчение связок и лечение анкилозов. | Применяется, начиная со дня снятия гипса. 12 – 15 процедур. Ежедневно или через день. Длительность процедуры 10 – 15 минут. Температура воды в пределах 35 – 39 градусов. |
| ЛФК | Разрабатывание контрактур локтевого, лучезапястного сустава и суставов кисти. Реорганизация соединительной ткани связок и сухожилий. Растяжение суставной капсулы. | Применяется, начиная со дня снятия гипса. 15 – 20 процедур. Ежедневно или через день. Длительность процедуры 15 – 20 минут. |
| Аппликации озокерита | Поверхностное и глубокое прогревание тканей. Сосудорасширяющее действие. Улучшение обмена веществ костной и мышечной ткани. Рефлекторное воздействие на нервные центры. Увеличение резистентности организма к агрессивным факторам. | На 3 – 5 день после снятия гипса. 8 – 10 процедур. Ежедневно. Длительность процедуры 10 – 15 минут. |
| Механотерапия | Восстановление тонкой двигательной активности и чувствительности посредством различных манипуляций мелкими предметами. Восстановление координированной работы мышц после длительного периода покоя. | После снятия гипса. 15 – 30 процедур. Ежедневно. Длительность процедуры 15 – 20 минут. |