![]() Заворот кишок
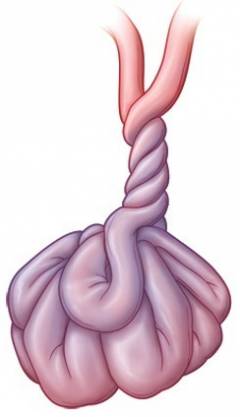
Заворот кишок – один из видов
кишечной непроходимости, при котором происходит закручивание одного из отделов
кишечника вокруг своей оси или вокруг оси брыжейки. При этом также наблюдается перекручивание и сдавливание кровеносных сосудов и нервов, питающих пораженный отдел, в результате чего довольно быстро наступает гибель клеток и некроз
(омертвение) ткани кишечной стенки, повышение ее проницаемости и выход кишечного содержимого в брюшную полость. Из вышесказанного следует, что заворот кишок является крайне опасным патологическим состоянием, которое без срочного хирургического вмешательства может привести к смерти человека.
На долю заворота кишок приходится 4 – 5% всех видов кишечной непроходимости. Мужчины страдают данным заболеванием чаще, чем женщины, а взрослые страдают чаще детей. Стоит отметить, что в последние годы частота встречаемости заворота кишок значительно снизилась, что объясняется улучшением качества жизни и правильным, рациональным
питанием.
Интересные факты - Заворот может произойти на одном или нескольких участках либо вовлекать весь кишечник целиком.
- В нормальных условиях петли кишечника могут поворачиваться почти на 90º, что не вызывает каких-либо нарушений.
- Заворот двенадцатиперстной кишки (начального отдела тонкого кишечника) невозможен, так как она плотно фиксирована к окружающим органам.
- В середине прошлого века более 50% пациентов с заворотом кишок погибали. Сегодня же данный показатель уменьшился в несколько раз.
Анатомия пищеварительной системы
![]()
Пищеварительная система человека состоит из множества органов
(ротовой полости, пищевода, желудка, кишечника, печени и так далее), основной задачей которых является обеспечение переработки и поступления питательных веществ в организм, а также выделение побочных продуктов пищеварения из организма. Для понимания процессов, происходящих в организме человека при завороте кишок, необходимо более детально рассмотреть строение и функции кишечника.
Строение кишечника
Условно кишечник представляет собой длинную
(до 4 метров) трубку, в которой пищевые продукты размягчаются, окончательно перевариваются и всасываются в кровоток. Кишечник начинается сразу после конечного
(пилорического) отдела желудка и заканчивается в области анального отверстия.
С анатомической точки зрения выделяют: - тонкий кишечник;
- толстый кишечник.
Тонкий кишечник Данный отдел располагается между желудком и толстым кишечником. Его длина колеблется в пределах от 1,5 до 4 метров, а диаметр составляет 35 – 50 миллиметров.
В тонком кишечнике выделяют: - двенадцатиперстную кишку;
- тощую кишку;
- подвздошную кишку.
Основной функцией тонкого кишечника является переработка пищи, которая поступает в него из желудка. В двенадцатиперстную кишку также впадает желчный проток, через который из печени поступает желчь
(необходимая для переваривания и усвоения жиров), а из поджелудочной железы – пищеварительные
ферменты, участвующие в расщеплении
белков,
жиров и
углеводов. Расщепленные вещества проникают через стенку кишечника и поступают в кровь, в систему так называемой воротной вены, по которой доставляются в печень. В печени происходит обезвреживание большинства
токсинов, а также использование белков, жиров и углеводов для образования различных веществ, необходимых для нормального функционирования организма.
Толстый кишечник Представляет собой конечный участок пищеварительной системы человека. Его диаметр в несколько раз больше диаметра тонкой кишки
(5 – 15 см в начальном отделе и до 7 см в конечном), а длина колеблется в пределах от 1,5 до 2 метров. Основной функцией толстого кишечника является всасывание воды и формирование оформленных каловых масс.
В толстом кишечнике выделяют: - слепую кишку;
- ободочную кишку (которая, в свою очередь, делится на восходящий, поперечный, нисходящий и сигмовидный отделы);
- прямую кишку.
Также к толстому кишечнику относится аппендикс – небольшой орган, отходящий от слепой кишки и не имеющий продолжения. Считается, что он играет важную роль в развитии иммунной системы организма.
Моторика кишечника
Кишечник человека находится в состоянии постоянной активности, которая особенно усиливается после приема пищи. Моторика
(перистальтика) кишечника имеет крайне важное физиологическое значение, так как способствует перемешиванию пищи с кишечным соком, делая ее более доступной для пищеварительных ферментов. Также перистальтика обеспечивает полноценное всасывание питательных веществ, формирование и эвакуацию каловых масс.
Кишечное содержимое продвигается по кишечнику только в одном направлении, что обусловлено особенностями перистальтики. Мышечные волокна кишечника устроены таким образом, что после растяжения происходит их сокращение, причем чем сильнее они были растянуты
(то есть чем больше пищи поступило в кишечник из желудка), тем сильнее они будут сокращаться.
Поступающий из желудка пищевой комок механически растягивает начальный отдел двенадцатиперстной кишки, в результате чего запускается механизм мышечного сокращения. Однако перистальтическая волна не может пойти в обратном направлении – этому препятствует сфинктер желудка
(плотное мышечное кольцо, расположенное на границе желудка и двенадцатиперстной кишки и смыкающееся сразу после заброса очередной порции пищи из желудка в кишечник), поэтому она распространяется только вперед, продвигая, таким образом, кишечное содержимое.
Скорость распространения перистальтических волн по тонкому кишечнику может достигать 7 – 10 см в секунду, причем одновременно на всей протяженности кишечника может наблюдаться 2 – 3 и более волны. Иногда могут возникать патологические перистальтические волны, которые распространяются в обратном направлении, что может способствовать возникновению заворота.
Моторика толстого кишечника выражена менее интенсивно. В нормальных условиях в нем возникает 3 – 4 сильных перистальтических волны в сутки, которые продвигают кишечное содержимое к конечному отделу желудочно-кишечного тракта.
Строение и функции брыжейки
Внутренняя поверхность брюшной стенки, а также некоторые органы брюшной полости покрыты серозной оболочкой – брюшиной. Складки брюшины, окружающие снаружи петли тонкого и толстого кишечника, называются брыжейкой. Однако не все отделы кишечника имеют брыжейку. Она максимально выражена на уровне тощей и подвздошной кишок и менее выражена в области толстого кишечника, в то время как на уровне двенадцатиперстной кишки вовсе отсутствует.
Началом брыжейки принято считать ее корень, который представляет собой заполненную жировой клетчаткой складку брюшины, образующуюся в области задней брюшной стенки. Далее брыжейка следует к петлям кишечника и окружает их таким образом, что они оказываются расположенными и плотно зафиксированными между двумя листками брюшины.
Основными функциями брыжейки являются: - Фиксация кишечника – благодаря наличию брыжейки петли кишечника не переплетаются между собой во время перистальтических движений и поворотов тела, однако в то же время сохраняют определенную подвижность.
- Кровоснабжение кишечника – в брыжейке проходят все кровеносные и лимфатические сосуды, обеспечивающие питание кишечной стенки.
- Иннервация кишечника – в толще брыжейки также располагаются нервные волокна, регулирующие активность моторики кишечника.
Причины заворота кишечника
![]()
Заворот кишок может быть вызван различными патологическими процессами в брюшной полости, заболеваниями желудочно-кишечной системы, а также неправильным питанием.
Возникновению заворота кишок способствуют: - Внутриутробные аномалии развития. Во внутриутробном периоде корень брыжейки расположен вертикально. В дальнейшем, по мере роста плода и удлинения кишечника он приобретает косое расположение. Возникающие в данном периоде аномалии развития могут способствовать образованию слишком длинной брыжейки, что предрасполагает к завороту тонкого кишечника.
- Длительное голодание с последующим приемом большого количества пищи. Даже вне приема пищи в кишечнике сохраняется определенная перистальтика. При длительном голодании петли кишечника спадаются и становятся более подвижными. Если после этого принять большое количество пищи, она спровоцирует чрезвычайно сильную моторную активность кишечника, в результате чего может возникнуть заворот.
- Переедание. Регулярное переедание приводит к переполнению петель кишечника, в то же время стимулируя усиленную перистальтическую активность, что повышает риск заворота одной или нескольких кишечных петель.
- Повышение внутрибрюшного давления. Резкое повышение внутрибрюшного давления (при травме, при резком поднятии тяжести и так далее) может привести к смещению различных отделов кишечника друг относительно друга, в результате чего может возникнуть заворот.
- Рубцы и спайки в брюшной полости. Спайки могут образовываться в результате различных воспалительных процессов в брюшной полости. Они представляют собой разрастания соединительной ткани, которые могут «склеивать» петли кишечника между собой. Рубцовые изменения также могут наблюдаться после различных хирургических вмешательств на органах брюшной полости – этим объясняется тот факт, что заворот кишок более часто встречается у лиц, ранее оперированных по поводу кишечной непроходимости.
- Неправильное питание. Грубая, плохо переработанная пища, а также пища, богатая растительной клетчаткой, более выражено стимулирует моторику кишечника. Если регулярно питаться такой пищей, риск заворота кишок значительно возрастает (особенно на фоне других предрасполагающих факторов).
- Пищевые отравления. Кишечные инфекции и интоксикации значительно усиливают моторику кишечника, что в сочетании с длительным голоданием, частыми рвотами и поносами повышает риск заворота.
- Запоры. Частые и длительные запоры могут способствовать завороту сигмовидной ободочной кишки (что характерно для пожилых людей).
- Мезосигмоидит (воспаление брыжейки сигмовидной кишки). Вследствие развития воспалительного процесса в брыжейке происходит разрастание соединительной ткани, результатом чего может стать сморщивание брыжейки и сближение концов сигмовидной кишки. При усилении перистальтики или переполнении кишки каловыми массами это может стать причиной заворота.
Независимо от причины возникновения патологические изменения при завороте кишок схожи. Вследствие поворота кишки более чем на 180º
(иногда даже более чем на 360º) полностью перекрывается ее просвет, в результате чего прекращается продвижение кишечного содержимого. Также происходит пережатие сосудов брыжейки, кровоснабжающих стенки кишечника. Это приводит к омертвению кишечной стенки и повышению ее проницаемости для различных токсических веществ, которые выходят в брюшную полость – возникает каловый
перитонит (воспаление брюшины).
Подпишитесь на Здоровьесберегающий видеоканал


Симптомы и признаки заворота кишок
![]()
Заворот кишок может произойти на любом этапе кишечника, где имеется брыжейка. В зависимости от уровня заворота различается и клиническая картина заболевания, и лечебная тактика.
В зависимости от уровня заворота различают: - заворот тонкой кишки;
- заворот слепой кишки;
- заворот сигмовидной ободочной кишки;
- заворот поперечной ободочной кишки.
Заворот тонкой или слепой кишки
Как говорилось ранее, в нормальных условиях петли тонкого кишечника могут совершать повороты до 90º, что не вызывает никаких нарушений. При завороте более чем на 180º возникает клиническая картина заболевания. В заворот может вовлекаться одна либо сразу несколько петель тонкого кишечника. Слепая кишка располагается в непосредственной близости от тонкого кишечника, поэтому ее заворот будет проявляться схожими клиническими симптомами.
Симптомами заворота тонкой кишки являются: - Боль. Боль возникает резко, сразу же в момент заворота, что обусловлено прекращением кровоснабжения пораженного участка кишечника. Боль острая, колющая или режущая, носит постоянный (непрерывный) характер, локализуется в верхних отделах живота. Интенсивность боли постоянно увеличивается, вплоть до нестерпимой.
- Поведение больного. Больные заворотом тонкого кишечника беспокойны, возбуждены, могут кричать от боли. Обычно они принимают вынужденное положение с прижатыми к груди коленями (которое, однако, не облегчает их состояния).
- Усиленная перистальтика. Перед местом заворота происходит скапливание непереваренной пищи и/или формирующихся каловых масс. Это приводит к механическому растяжению петель кишечника, что стимулирует его усиленную перистальтику, часто сопровождающуюся приступообразными болями и «урчанием» в животе. Усиленная перистальтика может быть заметна самим больным на поверхности передней стенки живота.
- Асимметрия живота. При завороте нижних отделов тонкого кишечника или сигмовидной кишки может наблюдаться вздутие живота в околопупочной области, что обусловлено скоплением каловых масс выше места заворота.
- Рвота. При завороте тонкого кишечника с самого начала заболевания возникает рвота (вначале желудочным содержимым с примесью желчи, позже – с примесью фекалий). Рвота многократно повторяется, при этом не приносит больному никакого облегчения.
- Задержка стула и газов. Происходит не сразу, так как перистальтика толстого кишечника (дальше от места заворота) сохранена, и каловые массы продолжают формироваться и выделяться. Обычно выраженная клиническая картина помогает быстро поставить диагноз и провести операцию, однако в случае длительного течения заболевания (более нескольких часов) выделение кала и газов также может прекращаться.
- Нарушение общего состояния больного. Из-за прекращения поступления пищевых продуктов и жидкости, а также вследствие повторяющейся рвоты происходит обезвоживание организма. Отмечается общая и мышечная слабость, могут появляться головокружения, головные боли, обмороки.
- Симптомы общей интоксикации. Появляются в результате повышения проницаемости кишечной стенки и нарастают по мере прогрессирования заболевания. Отмечается повышение температуры тела до 39 – 40ºС и более, увеличение частоты сердечных сокращений, боли в мышцах. Кожные покровы бледные, язык сухой, на лбу определяются капельки пота.
Заворот сигмовидной ободочной кишки
Симптомы заворота сигмовидной кишки во многом схожи с проявлениями заворота тонкого кишечника, однако имеют свои особенности.
Заворот сигмовидной кишки проявляется: - Болью. Возникает остро (реже развивается постепенно), локализуется преимущественно в нижних отделах живота и может распространяться в область нижних отделов позвоночника и крестца. Боль обычно носит постоянный, реже – схваткообразный характер.
- Рвотой. Рвота желудочным содержимым и желчью возникает в начале заболевания и повторяется 2 – 3 раза (не принося заметного облегчения больному). Возникновение рвоты при завороте сигмовидной кишки обусловлено в большей степени болевым синдромом. Дело в том, что в головном мозге центр рвоты и центр восприятия боли располагаются близко друг к другу, поэтому при сильном болевом раздражении нервные импульсы могут распространяться с одного центра на другой, вызывая рвоту. Рвота каловыми массами может возникать на поздних стадиях заболевания, при развитии перитонита.
- Отсутствием стула и газов. В отличие от заворота тонкого кишечника при завороте сигмовидной ободочной кишки выделение газов и каловых масс прекращается практически сразу же после начала заболевания. В первые часы может наблюдаться усиленная перистальтика, которая затем постепенно стихает.
- Вздутием живота. Живот вздут, асимметричен. Более выражено увеличение верхних отделов справа, что обусловлено смещением сигмовидной кишки в результате заворота.
- Затруднением при дыхании. В результате нарушения отделения кала и газов они скапливаются в ободочной кишке, значительно растягивая ее. Увеличенная поперечная ободочная кишка смещает вверх органы брюшной полости, которые оказывают давление на диафрагму (мышечную перегородку, отделяющую грудную полость от брюшной). В результате этого происходит уменьшение объема грудной клетки и сдавливание легких, что значительно нарушает процесс дыхания.
- Нарушением сердцебиения. Повышение давления в брюшной и грудной полости создает дополнительную нагрузку на пути тока крови, что нарушает работу сердечной мышцы. Это может проявляться загрудинными болями, аритмиями, учащенным и усиленным сердцебиением.
Крайне редко
(примерно в 0,5% всех заворотов) встречается заворот поперечной ободочной кишки, клинические проявления которого во многом схожи с симптомами заворота сигмовидной кишки.
Диагностика заворота кишечника
![]()
Диагностикой и лечением заворота кишок занимаются хирурги, однако врач любой специальности должен уметь заподозрить данное заболевание. Важно как можно скорее выставить правильный диагноз и назначить лечение, так как промедление может привести к развитию серьезных осложнений, часто представляющих опасность для жизни больного.
В диагностике заворота кишок применяется: - опрос больного;
- осмотр и обследование;
- рентгенография брюшной полости;
- общий анализ крови.
Опрос больного
Первое, что должен сделать врач любой специальности – тщательно опросить больного об обстоятельствах возникновения заболевания. Полученные данные помогут заподозрить причину заболевания и назначить необходимые диагностические и лечебные мероприятия.
Для уточнения диагноза врач может спросить: - Как давно началось заболевание?
- Где локализуются боли?
- Каков характер болей (острые, колющие, постоянные или схваткообразные боли)?
- Была ли рвота? Если была – то сколько раз? Приносила ли она облегчение пациенту?
- Каков характер рвотных масс (рвота недавно съеденной пищей, желчью или каловыми массами с неприятным запахом)?
- Был ли у пациента стул после начала заболевания?
- Как и чем питался пациент накануне перед появлением болей?
- Переносил ли пациент хирургические вмешательства на органах брюшной полости? Если да, то когда и какие именно?
- Предшествовала ли началу заболевания травма живота или выраженная физическая нагрузка?
Клиническое обследование
После опроса врач приступает к клиническому обследованию пациента. Полученные данные помогут подтвердить или исключить наличие заворота кишок, а также дадут важную информацию относительно общего состояния больного.
Клиническое обследование пациента включает: - осмотр;
- пальпацию (прощупывание) живота;
- перкуссию (простукивание – палец левой руки врач прижимает к определенной области передней брюшной стенки, а пальцем другой постукивает по нему);
- выслушивание кишечной перистальтики.
При осмотре врач может обнаружить: - Асимметрию живота.
- Вздутие живота в околопупочной области – при завороте тонкой или слепой кишки.
- Вздутие верхних отделов справа – при завороте сигмовидной кишки.
- Симптомы общей интоксикации – бледность кожных покровов пациента, сухость языка и так далее.
При пальпации живота врач может выявить: - Уплотнение по средней линии живота выше пупка – при завороте поперечной ободочной кишки.
- Симптом «волейбольного мяча» – на месте завернувшейся кишки определяется округлое, плотное образование (данный симптом наиболее характерен для заворота слепой кишки).
- Усиленную перистальтику – может определяться на всей поверхности живота (при завороте сигмовидной кишки) либо только в верхних отделах (при завороте тонкой или слепой кишки).
При перкуссии врач может выявить: - Коробочный (тимпанический) перкуторный звук. Появляется в том случае, если пространство под местом постукивания заполнено газом. Так как при завороте кишок нарушается выделение газов, они скапливаются перед местом заворота, раздувая петли кишечника. При завороте тонкой и слепой кишки тимпанит будет определяться в верхних отделах живота (выше пупка), в то время как при завороте сигмовидной кишки может обнаруживаться над всей поверхностью живота (в результате переполнения газами всех отделов ободочной кишки).
- Притупление перкуторного звука. В результате усиленной перистальтики формирующиеся каловые массы продвигаются к месту заворота, однако дальше пройти не могут. Место их скопления может быть определено по тупому перкуторному звуку, что позволяет приблизительно определить локализацию заворота.
При аускультации врач может выявить: - Усиленную перистальтику выше заворота – характерно для начала заболевания.
- Отсутствие перистальтики – характерно для поздних стадий заболевания, после развития перитонита.
- «Шум плеска» – характерный булькающий звук, выслушиваемый в области кишечных петель, в которых одновременно находится большое количество жидкости и газов.
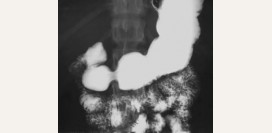
Рентгенография брюшной полости
Данное исследование является обязательным даже при малейшем подозрении на наличие заворота кишок. Принцип рентгенологического метода основан на просвечивании тканей организма рентгеновскими лучами. Часть из них поглощается клетками тканей, причем разные ткани обладают различной поглощающей способностью. Воздух практически не поглощает рентгеновские лучи, поэтому его наличие в петлях кишечника можно легко обнаружить при простой рентгенограмме.
Обзорная рентгенограмма органов брюшной полости позволяет выявить: - При завороте тонкого кишечника – наличие уровня жидкости и газа в его петлях выше места заворота.
- При завороте слепой кишки – она определяется как увеличенное, шаровидное образование, располагающееся в правых отделах живота.
- При завороте сигмовидной кишки – скопление газа в ободочной кишке, что проявляется увеличением рентгенологических границ всех ее отделов, а также смещением вверх органов брюшной полости и диафрагмы.
Общий анализ крови
Данное исследование имеет лишь ориентировочное значение, так как в случае выявления признаков кишечной непроходимости на рентгенограмме диагноз не вызывает сомнений. Тем не менее, данные общего анализа крови могут помочь установить причину заворота, а также дать информацию об общем состоянии пациента, что необходимо для правильного планирования лечебных мероприятий.
При завороте кишок общий анализ крови может выявить: Увеличение количества лейкоцитов Лейкоциты – клетки иммунной
(защитной) системы, которые борются с чужеродными микроорганизмами и токсинами, попадающими в организм. При завороте кишечника проницаемость кишечной стенки значительно повышается, в результате чего кишечные
бактерии и различные токсические вещества начинают попадать в кровь, что сопровождается повышением количества лейкоцитов. При развитии перитонита увеличение данного показателя особенно выражено и может достигать 20 х 10
9 и более лейкоцитов в 1 литре крови.
Увеличение скорости оседания эритроцитов СОЭ – лабораторный показатель, позволяющий выявить наличие воспалительного процесса в организме. Поверхности всех клеток крови заряжены отрицательно, поэтому они отталкиваются друг от друга, находясь в крови во взвешенном состоянии. При помещении крови в пробирку более тяжелые клетки постепенно оседают на ее дно, а более легкая жидкая часть
(плазма) остается на поверхности. Скорость, с которой происходит данный процесс, называется скоростью оседания эритроцитов.
При развитии воспалительного процесса
(в том числе при завороте кишок) в кровоток выделяется целый ряд биологически-активных веществ, которые уменьшают выраженность взаимного отталкивания клеток крови друг от друга. В результате этого в общем анализе крови будет отмечаться увеличение СОЭ более 10 мм в час у мужчин и более 15 мм в час у женщин. При развитии перитонита данный показатель может превышать норму в несколько раз.
Уменьшение количества эритроцитов и гемоглобина Эти симптомы не характерны для заворота кишок, однако их возникновение при данном заболевании может говорить о повреждении кровеносных сосудов и начавшемся кровотечении. Подтверждением этого может быть рвота с кровью или появление крови в каловых массах
(однако ценность данного симптома незначительна, так как при завороте кишок кал может не выделяться).
Кишечное кровотечение можно заподозрить: - При уменьшении количества эритроцитов – менее 4 х 1012/л у мужчин и менее 3,5 х 1012/л у женщин.
- При уменьшении концентрации гемоглобина – менее 130 г/л у мужчин и менее 120 г/л у женщин.
Лечение заворота кишок
![]()
Как уже говорилось, острая кишечная непроходимость является смертельно опасным заболеванием, поэтому при малейшем подозрении на заворот кишок необходимо как можно скорее подтвердить диагноз и провести соответствующее лечение.
Первая помощь при завороте кишечника
Первая помощь при подозрении на заворот кишок заключается в скорейшей госпитализации пациента в хирургическое отделение стационара, где будет выставлен точный диагноз и назначено лечение.
Важно отметить, что использование консервативных методов лечения может на некоторое время уменьшить симптомы заболевания, однако не устранит причину их появления. Применение данных мероприятий на догоспитальном этапе также изменяет клиническую картину болезни, что существенно затрудняет постановку точного диагноза и оттягивает проведение операции, тем самым снижая шансы пациента на выживание.
При выявлении одного или нескольких симптомов заворота кишок следует: - Немедленно вызвать скорую помощь.
- Обеспечить физический покой больному.
- Исключить прием пищи и жидкости, так как это может усилить кишечную перистальтику и привести к более сильному перекручиванию кишечника, а также спровоцировать новые эпизоды рвоты.
- Исключить прием любых медикаментов (обезболивающих, противорвотных и других препаратов), которые могут изменить или «скрыть» симптомы заболевания.
- Не использовать промывание желудка или очистительные клизмы.
Когда необходима операция при кишечной непроходимости?
Как говорилось ранее, оперативное вмешательство является единственным эффективным методом лечения заворота кишок, позволяющим спасти жизнь человеку. Исключением из этого правила является заворот сигмовидной кишки, который в некоторых случаях может быть устранен без операции. Обусловлено это тем, что сигмовидная кишка расположена близко к анальному отверстию, ввиду чего возможно расправление заворота через задний проход.
Принцип метода заключается в ведении в анальное отверстие жесткой трубки, которую проводят до места заворота, после чего в просвет кишки нагнетается небольшое количества раствора бария. В результате возникающего повышенного давления может произойти раскручивание заворота. Если процедура выполняется под рентгенологическим контролем, о расправлении заворота будет свидетельствовать распространение раствора с барием в вышележащие отделы кишечника. Если же процедура выполняется «вслепую», о ее эффективности можно судить по выделению большого количества газов и каловых масс, которое будет наблюдаться сразу после расправления заворота.
Стоит помнить, что применение консервативного метода лечения возможно только в том случае, если нет признаков некроза кишечной стенки и перитонита
(которые могут появляться уже через несколько часов после начала заболевания).
Операции при завороте кишечника
![]()
Техника и характер оперативного вмешательства определяются индивидуально в каждом конкретном случае и зависят от локализации заворота, жизнеспособности перекрученных петель кишечника и общего состояния пациента.
Предоперационная подготовка больного с заворотом кишок включает: - Получение согласия пациента на операцию.
- Выполнение ряда обязательных анализов (общего анализа крови и мочи, анализа свертывающей системы крови).
- При необходимости (в случае обезвоживания) – восстановление объема циркулирующей крови путем внутривенных капельниц.
- Назначение обезболивающих (например, морфина в дозе 10 мг внутримышечно) и спазмолитических (например, дротаверина) препаратов.
- При необходимости – назначение очистительных клизм, промывание желудка через назогастральный зонд (трубку, которая вводится в желудок пациента через нос).
Операция при завороте тонкой кишки
Все операции по поводу заворота кишок проводятся под общим обезболиванием, то есть пациент спит, ничего не чувствует и ничего не запоминает.
Хирургический доступ Хирургический доступ при любом виде кишечной непроходимости всегда лапаротомический, то есть разрез производится сверху вниз по средней линии живота, от мечевидного отростка до лобка
(при этом пупок необходимо «обойти» слева). Необходимость в столь травматичном разрезе обусловлена тем, что во время операции может понадобиться выполнить различные манипуляции, требующие зрительного контроля и хорошего доступа для рук хирурга и медицинских инструментов.
Характер и объем операции После разреза кожи, подкожной клетчатки и апоневроза мышц живота хирурги проникают в брюшную полость, выявляют локализацию заворота и проводят деторсию
(то есть раскручивание) петель кишечника. После этого к раскрученной петле проводится так называемый назоинтестинальный зонд
(длинная трубка, введенная через нос пациента), с помощью которого производится удаление содержимого кишечника.
Дальнейшая тактика зависит от состояния поврежденных кишечных петель. Если хирург определяет, что они жизнеспособны
(то есть после раскручивания восстанавливается нормальный цвет и характерный блеск кишечной стенки, восстанавливается перистальтика, а в брыжейке определяется пульсация кровеносных сосудов), операцию можно считать завершенной. Проводится промывание брюшной полости растворами антисептиков, установка дренажа
(трубки, один конец которой находится в брюшной полости, а второй выводится наружу) и ушивание раны.
Если же выявляется некроз раскрученной петли, следует произвести ее удаление в пределах здоровых тканей
(то есть удаляется участок кишки на 40 – 60 см выше и на 10 – 15 см ниже места заворота), после чего накладывается анастомоз
(сшивание двух концов кишечника), устанавливаются дренажи и рана ушивается. Удаление столь большого отдела кишечника обусловлено тем, что в процессе некроза закрученной петли могло произойти повреждение и прилежащих отделов кишечной стенки. Определить его макроскопически
(невооруженным глазом) во время операции возможно не всегда, однако если наложить швы на такой участок, они непременно разойдутся, что приведет к выходу кишечного содержимого в брюшную полость и развитию перитонита.
Илеостома Если операция была выполнена в поздние сроки – высока вероятность наличия перитонита. Наложение анастомоза в данном случае может оказаться неэффективным, поэтому врач может прибегнуть к созданию илеостомы - концы кишечника после удаления омертвевшего участка не сшиваются, а выводятся через кожу на поверхность передней или боковой брюшной стенки. Это позволяет осуществлять питание пациента в условиях нарушенной целостности кишечника и одновременно дает время для лечения перитонита. После нормализации состояния пациента проводится повторная операция, в ходе которой удаляется илеостома и восстанавливается целостность кишечной трубки.
Операция при завороте слепой кишки
Общие принципы хирургического лечения заворота слепой кишки соответствуют таковым при завороте тонкой кишки, однако существуют некоторые отличия. Так, если после раскручивания заворота определяется, что кишка не жизнеспособна, производится удаление некротизированного участка в пределах здоровых тканей, после чего накладывается анастомоз между тонкой и ободочной кишкой. Если же через несколько минут после раскручивания слепая кишка приобретает нормальный цвет и блеск, операция на этом может быть закончена
(производится дренирование и ушивание раны).
Так как в большинстве случаев заворот слепой кишки обусловлен повышенной подвижностью данного отдела кишечника, некоторые хирурги «пришивают» кишку к боковой стенке брюшной полости
(или к париетальной брюшине, покрывающей изнутри брюшную полость). В данном случае подвижность кишки значительно снижается, что предотвращает возникновение заворота в дальнейшем.
Операция при завороте сигмовидной кишки
Принципы хирургического лечения заворота сигмовидной кишки соответствуют описанным ранее. Если причиной заворота является чрезмерно длинная брыжейка, для профилактики повторного заворота применяется специальный прием. Вдоль всего корня брыжейки, от его начала и до самой кишки накладывается 3 – 4 параллельно идущих непрерывных шва, при стягивании которых происходит «сморщивание» и укорочение корня брыжейки. Другим способом снижения риска рецидива
(повторного обострения) является пришивание сигмовидной кишки к передней или задней брюшной стенке.
Реабилитация после операции по поводу заворота кишечника
![]()
После хирургического лечения заворота кишок пациенту предстоит пройти длительный восстановительный период, в ходе которого необходимо соблюдать ряд правил и ограничений.
Длительность госпитализации после операции составляет не менее 2 – 3 недель, в течение которых осуществляется наблюдение за состоянием пациента и проводится комплекс лечебных и восстановительных мероприятий. После выписывания из стационара лечащий врач дает пациенту подробный список инструкций по поводу образа жизни, питания и физической активности.
Реабилитация после операции по поводу заворота кишечника включает: - обезболивание;
- постельный режим;
- обработку послеоперационной раны;
- диету;
- дыхательную гимнастику;
- физиотерапию.
Обезболивание
Одним из важнейших факторов, определяющих течение послеоперационного периода, является адекватная борьба с болью. С этой целью применяются медикаменты из различных фармакологических групп, что позволяет эффективно устранить болевой синдром.
Медикаментозное лечение боли после оперативного лечения заворота кишок
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения и дозы |
| Наркотические обезболивающие средства | Морфин | Угнетают передачу болевых импульсов от поврежденных органов к головному мозгу, а также снижают эмоциональное восприятие боли, ввиду чего являются препаратами выбора в раннем послеоперационном периоде. | Вводится внутримышечно в дозе 10 мг каждые 4 – 5 часов. |
| Омнопон | Комбинированный препарат, содержащий несколько наркотических анальгетиков (морфин, кодеин, тебаин) и спазмолитик папаверин (препарат, устраняющий спазмы гладкой мускулатуры кишечника). | Вводится подкожно по 1 миллилитру 1% раствора (10 мг) 3 – 4 раза в сутки. |
| Нестероидные противовоспалительные средства | Индометацин
Кеторолак | Данные препараты действуют в месте повреждения тканей. Они препятствуют высвобождению медиаторов воспаление (серотонина, гистамина и других), тем самым снижая выраженность воспалительной реакции и боли в области послеоперационной раны. | Внутримышечно по 60 мг 1 – 2 раза в сутки. |
| Вводится внутривенно по 30 мг каждые 6 часов. |
| Спазмолитики | Дротаверин
Папаверин | Препараты из данной группы расслабляют гладкую мускулатуру внутренних органов (в том числе и кишечника), снижая перистальтическую активность и предотвращая возникновение спазмов. | Вводится внутримышечно по 40 – 80 мг каждые 8 часов. |
| Внутримышечно по 20 – 40 мг каждые 6 – 8 часов (в зависимости от характера и выраженности болевого синдрома). |
Постельный режим
В первые дни после операции пациенту показан строгий постельный режим. Необходимость в этом обусловлена повышением риска расхождения швов после любой, даже самой незначительной нагрузки. Однако постельный режим не означает полную неподвижность. Со второго дня после операции рекомендуется выполнять простые движения руками
(сгибания и разгибания), поворачиваться с одного бока на другой
(вначале с посторонней помощью, а затем и самостоятельно). Умеренная физическая активность в раннем послеоперационном периоде улучшает микроциркуляцию, предупреждает образование пролежней и снижает риск тромбообразования.
Начиная с 3 – 4 дня после операции пациенту разрешается вставать с постели. С этого момента ему рекомендуется ежедневно, по несколько раз в день совершать кратковременные прогулки по палате, по коридору больницы. Важно чтобы в первое время его обязательно кто-нибудь сопровождал, так как из-за слабости может возникнуть головокружение и потеря сознания.
Обработка послеоперационной раны
Чтобы предотвратить развитие
инфекции и нагноение в области послеоперационной раны, следует регулярно обрабатывать ее растворами антисептиков. Для этого врач надевает стерильные перчатки и маску, после чего снимает бинтовую повязку с раны. Тщательно промыв ее и прилегающие к ней области йодными растворами
(например, бетадином) и 70% спиртом, врач внимательно осматривает рану и швы на наличие гнойной инфекции. Если таковая отсутствует, на область раны накладывается несколько пропитанных бетадином марлевых тампонов, после чего производится перевязка раны стерильными бинтами.
Выполняется такая процедура 1 – 2 раза в день, начиная с первого дня после операции и до полного заживления раны
(после снятия швов).
Диета
В первые дни после операции по поводу резекции заворота кишок пациенту запрещено употреблять пищу. Питательные вещества, жидкость и
микроэлементы вводятся внутривенно через капельницу. К 3 – 4 дню состояние пациента обычно улучшается, поэтому рекомендуется переходить на естественное питание.
Диетотерапия пациентов после операции по поводу заворота кишок включает: Нулевая диета Начинать питание больных, перенесших операции на кишечнике рекомендуется с так называемой нулевой диеты. Входящие в нее продукты обеспечивают организм человека минимально необходимым количеством питательных веществ, в то же время предотвращая возникновение усиленной перистальтики и вздутие живота, что могло бы отрицательно повлиять на процесс заживления раны.
Принципами нулевой диеты являются: - Прием пищи исключительно в жидком или кашеобразном виде.
- Прием пищи малыми порциями (по 200 – 300 грамм) 7 – 8 раз в день.
- Исключение горячих и холодных продуктов (оптимальная температуры принимаемой пищи должна быть в районе 45ºС).
- Употребление не менее 2 литров жидкости в сутки.
Нулевая диета для больных после операции по поводу заворота кишок
| Что рекомендуется употреблять? | Что не рекомендуется употреблять? |
- обезжиренные мясные бульоны;
- фруктовый кисель;
- фруктовые и овощные соки;
- жидкие каши (гречневую, рисовую);
- яйцо всмятку;
- супы-пюре;
- творог;
- печеные яблоки (без кожуры);
- отвар шиповника.
| - цельное молоко;
- газированные напитки;
- грубую, плохо переработанную пищу;
- хлеб;
- соевые продукты;
- фасоль;
- зеленый горошек;
- кофе;
- алкогольные напитки.
|
Диета номер 1а Основной целью данной диеты является максимальное щажение слизистой оболочки желудочно-кишечного тракта. К ней переходят через 3 – 5 дней после начала питания по нулевой диете
(если не возникает никаких осложнений). Принципы приема пищи такие же, как при нулевой диете.
Диета номер 1а
| Что рекомендуется употреблять? | Что не рекомендуется употреблять? |
- нежирные сорта мяса (в виде пюре);
- нежирные сорта рыбы (судак);
- рисовый отвар;
- белковый омлет;
- молоко;
- творог;
- каши (манную, рисовую);
- свежевыжатые соки из некислых фруктов;
- некрепкий чай.
| - хлеб и мучные изделия;
- жирную и жареную пищу;
- кисломолочные продукты;
- макаронные изделия;
- свежие фрукты и ягоды;
- бобовые;
- острые приправы;
- кофе;
- газированные напитки;
- квас;
- алкогольные напитки.
|
Диета номер 1b К ней переходят через 3 – 5 дней успешного питания по диете 1а. Принципы приема пищи остаются такими же, однако в рацион добавляются некоторые дополнительные продукты. Целью такого «плавного» перехода является постепенная подготовка желудочно-кишечной системы к нормальному питанию.
В диету 1b дополнительно включают: - белые сухари;
- фрикадельки;
- паровые котлеты;
- пюре из вареного мяса или рыбы;
- овощные пюре;
- сметану.
Диета номер 1 Обычно назначается на 15 – 20 день после операции, когда пациент выписывается из стационара. Рекомендуется ограничение горячей или холодной пищи, а также пищи, стимулирующей усиленную секрецию желудочного сока и перистальтику кишечника. Принципы питания менее строгие, чем при диете 1b. В небольших количествах допускается употребления кисломолочных продуктов, мяса, рыбы и других продуктов питания.
Переход пациента к обычному режиму питания должен производиться постепенно, в течение не менее 4 – 6 недель с момента выполнения операции.
Дыхательная гимнастика
Должна назначаться всем пациентам, находящимся на постельном режиме. Выполнение дыхательных упражнений улучшает вентиляцию легких, в то же время предотвращая развитие инфекционных осложнений
(бронхитов, пневмоний), что особенно важно у лежачих больных.
Дыхательная гимнастика в послеоперационном периоде включает: - Форсированный глубокий вдох – после полного выдоха пациент должен максимально быстро набрать в грудную клетку как можно больше воздуха.
- Частое глубокое дыхание – больному рекомендуется сделать 2 – 3 (не более) максимально полных вдоха и выдоха за минимально возможный промежуток времени.
- Надувание воздушного шарика.
Физиотерапия
Применение физиотерапевтических методов способствует скорейшему заживлению послеоперационной раны и укорачивает восстановительный период.
После операции на кишечнике врач может назначить: - УВЧ-терапию (ультравысокочастотную терапию). В зоне воздействия высокочастотного электромагнитного поля в тканях человеческого организма происходят определенные изменения - улучшается микроциркуляция, ускоряется процесс восстановления поврежденных тканей, повышается проницаемость стенок кровеносных сосудов в очаге воспаления. В сумме это способствует скорейшему образованию рубца в области послеоперационной раны.
- Лазеротерапию. Суть метода заключается в воздействии лазерным лучом на ткани человека, что вызывает целый ряд положительных эффектов. Лазеротерапия приводит к улучшению микроциркуляции в области послеоперационной раны, повышает устойчивость тканей к различным инфекционным агентам, оказывает противовоспалительное и восстановительное действие.
- Магнитотерапию. Воздействие постоянного или переменного магнитного поля оказывает противовоспалительный, противоотечный и обезболивающий эффекты, а также стимулирует заживление поврежденных тканей и образование рубца в области раны.
- Электрофорез. Принцип метода основан на способности заряженных частиц перемещаться в электрическом поле от одного электрода к другому. В медицине данное явления нашло широкое применение, так как позволяет доставлять различные лекарственные вещества вглубь тканей и органов, что значительно увеличивает их эффективность. Кроме того, непосредственное воздействие электрического поля также положительно влияет на живые ткани, обуславливая противовоспалительный, противоотечный и обезболивающий эффекты, нормализуя обмен веществ на клеточном уровне и способствуя скорейшему восстановлению тканей после повреждения.
Профилактика заворота кишечника
![]()
Для предотвращения заворота кишок необходимо соблюдать рад простых рекомендаций, общим принципом которых является исключение условий, предрасполагающих к возникновению данной патологии. Это особенно важно для тех людей, у которых имеются врожденные аномалии развития желудочно-кишечного тракта
(например, длинная брыжейка).
Профилактика заворота кишок включает: - рациональное питание;
- предотвращение образования спаек в брюшной полости;
- своевременное лечение запоров;
- своевременное лечение кишечных инфекций.
Рациональное питание
Как говорилось ранее, длительное голодание с последующим перееданием, а также прием грубой, плохо переработанной пищи способствует усилению перистальтики, смещению петель кишечника и их завороту. Чтобы это предотвратить, необходимо регулярно питаться
(то есть не делать больших перерывов между двумя последующими приемами пищи) и не переедать. При повышенном риске заворота следует употреблять пищу преимущественно в жидком, полужидком или измельченном виде. Также рекомендуется исключить из рациона горячие и холодные блюда
(они могут вызвать спазм кишечника либо усилить его перистальтику).
Предотвращение образования спаек в брюшной полости
Острые и подострые воспалительные процессы в брюшной полости могут приводить к развитию спаечной болезни, что особенно актуально у женщин. Образованию спаек способствуют диагностические и лечебные манипуляции, связанные с введением в брюшную полость различных инструментов, а также хирургические операции на органах брюшной полости.
Предотвратить развитие спаечного процесса можно с помощью адекватного и своевременного лечения воспалительных заболеваний, промывания и дренирования брюшной полости после операции, использования противовоспалительных и иммуномодулирующих препаратов.
Своевременное лечение запоров
Как уже говорилось, длительные запоры, сопровождающиеся повышением давления в брюшной полости, являются частой причиной заворота сигмовидной кишки. Своевременное устранение запора и восстановление нормальной проходимости кишечника снижает риск возникновения заворота, а также благоприятно влияет на состояние пациента в целом.
В лечении запоров применяется: - диетотерапия;
- медикаментозная терапия.
Диетотерапия Если запоры вызваны ослабленной перистальтикой кишечника
(что может определить лечащий врач), возможно назначение диеты, содержащей повышенное количество растительной клетчатки. Растительные волокна стимулируют моторику кишечника, способствуя скорейшей эвакуации каловых масс. В то же время, если запоры вызваны частичным перекрытием просвета толстого кишечника
(например, опухолью), данные продукты следует исключить из рациона, так как усиление перистальтики может спровоцировать заворот.
Продуктами с высоким содержанием растительной клетчатки являются: - ржаной и пшеничный хлеб;
- какао;
- инжир;
- зеленый горошек;
- фасоль;
- малина;
- земляника;
- кукуруза;
- арахис;
- семена подсолнечника;
- изюм.
Медикаментозная терапия Для лечения запоров применяются препараты из различных фармакологических групп, которые облегчают выведение каловых масс.
В лечении запоров используются: - Осмотические слабительные (сульфат магния, цитрат магния, полиэтиленгликоль). Механизм действия данных препаратов заключается в увеличении количества скапливающейся в просвете кишечника жидкости, что облегчает и ускоряет выделение каловых масс, устраняя запор.
- Мягчительные препараты (вазелиновое масло, миндалевое масло). Данные препараты размягчают каловые массы, что способствует их выделению.
Своевременное лечение кишечных инфекций
Вирусные и бактериальные инфекции могут значительно усиливать перистальтику кишечника, а в особо тяжелых случаях могут стать причиной воспаления брюшины и образования спаек в брюшной полости. Вот почему крайне важно своевременно выявить инфекционное заболевание желудочно-кишечного тракта и назначить адекватное лечение
(включающее антибиотики широкого спектра действия, противовирусные и противовоспалительные препараты, детоксикационные и общеукрепляющие мероприятия).
При развитии перитонита больного следует прооперировать. Во время операции производится удаление всех очагов инфекции, промывание брюшной полости растворами антисептиков и установление нескольких дренажей, по которым в дальнейшем также вводятся антисептические растворы.
![]()
Почему развивается заворот кишок у грудничков?
![]()
Основными причинами заворота кишок у новорожденных и детей младшего возраста являются аномалии развития внутренних органов, а также ошибки в процессе вскармливания. Другие причины (
такие как переедание, длительное голодание) встречаются реже и более характерны для детей старшего возраста и для взрослых.
Развитию заворота кишок у малыша могут способствовать: - Аномалии внутриутробного развития кишечника. Закладка органов пищеварения начинается примерно с 4 недели внутриутробного развития эмбриона, а к 16 – 20 неделе желудочно-кишечный тракт уже начинает самостоятельно функционировать. К особенностям развития кишечника относится его относительно большая длина, повышенная подвижность слепой кишки (из-за длинной брыжейки) и большая длина сигмовидного отдела, часто приводящая к развитию запоров у младенца. Все эти факторы создают благоприятные условия для заворота петель кишечника.
- Особенности развития брыжейки. К особенностям развития брыжейки у детей относится ее чрезмерная длина и большая растяжимость, ввиду чего практически все отделы кишечника обладают повышенной подвижность.
- Раннее введение прикорма. Обязательным условием здорового питания детей является исключительно грудное вскармливание на протяжении минимум 6 первых месяцев жизни. Если же прикорм вводится слишком рано, а также если употребляемая ребенком пища механически недостаточно обработана, это может отразиться на неподготовленной слизистой оболочке кишечника и спровоцировать усиленную его моторику, возникновение запоров, развитие заворотов и других видов острой кишечной непроходимости.
- Спайки в брюшной полости. Спаечная болезнь обычно возникает после перенесенных операций на органах брюшной полости, а также после нелеченных (или неправильно леченных) воспалительных заболеваний данных органов. Образование спаек в раннем детском возрасте особенно опасно, так как они «склеивают» петли растущего кишечника между собой, препятствуя их нормальному росту и развитию и способствуя возникновению заворота.
- Болезнь Гиршпрунга. Врожденное заболевание, характеризующееся отсутствием нервных волокон в стенке терминального отдела толстой кишки. Это приводит к тому, что в области пораженного участка полностью отсутствует перистальтическая (моторная) активность кишечника. Формирующиеся каловые массы проталкиваются до уровня поражения, однако дальше не проходят, а скапливаются в расширенном отделе кишечника, приводя к возникновению запора. Повышение перистальтической активности выше места скопления каловых масс создает предпосылки для формирования заворота сигмовидной кишки, что особенно важно у новорожденных, так как данный отдел кишечника у них обладает повышенной подвижностью.
- Мегаколон. Врожденная аномалия развития, характеризующаяся значительным увеличением размеров толстого кишечника, вызванным недоразвитием его нервного аппарата. Симптомы заболевания могут появляться с первых месяцев жизни ребенка и включают постоянные запоры, вздутие живота, а также расширение всех отделов толстой кишки, подтвержденное рентгенологически. Описанные выше изменения сочетаются с повышенной подвижностью кишечных петель, что в комплексе с другими предрасполагающими факторами может привести к завороту.
Независимо от причины заворота следует помнить, что данная патология представляет реальную опасность для жизни малыша. Поэтому в случае появления у ребенка признаков беспокойства, болей, дискомфорта и вздутия в области живота, а особенно при прекращении отхождения стула и газов необходимо как можно скорее проконсультироваться с хирургом, чтобы исключить острую кишечную непроходимость.
Какими могут быть последствия и осложнения заворота кишок?
![]()
Заворот кишок – серьезное заболевание, которое при отсутствии срочной хирургической помощи может привести к развитию опасных для жизни человека последствий.
Заворот характеризуется перекручиванием одной или нескольких кишечных петель вокруг своей оси либо вокруг оси брыжейки (
двойного листка брюшины, в котором располагаются кровеносные сосуды и нервы кишечника). Это приводит к полному прекращению кровоснабжения и иннервации перекрученного участка кишечной стенки, что без срочного лечения может привести к его гибели. Как показывают данные множества медицинских исследований, чем позже устанавливается диагноз заворота и проводится операция, тем выше риск развития грозных осложнений, часто заканчивающихся смертью больного.
Заворот кишок может осложниться: - обезвоживанием организма;
- системной интоксикацией;
- прободением (перфорацией) стенки кишечника;
- гангреной стенки кишечника;
- сепсисом;
- спаечной болезнью;
- рецидивом (повторным возникновением) заворота.
Обезвоживание организма Клинически возникновение заворота кишок сопровождается частыми повторными рвотами, что приводит к потере жидкости и электролитов. Кроме того, в нормальных условиях большое количество жидкости всасывается именно в толстом кишечнике человека. Однако при завороте петель тонкого кишечника нарушается дальнейшее продвижение кишечного содержимого, вследствие чего большая часть жидкости не достигает толстого кишечника, а удаляется вместе с рвотными массами, что еще больше усугубляет состояния больного.
Обезвоживание организма проводит к сгущению крови, что увеличивает нагрузку на сердечную мышцу. Отмечается выраженное снижение
артериального давления, общая и физическая слабость. Нарушение обменных процессов в центральной нервной системе может проявляться сонливостью, головокружениями, потерей сознания (
вплоть до комы). При тяжелой степени обезвоживания (
когда организм теряет более 15 – 20% имеющейся жидкости) может наступить смерть больного. Лечение заключается во внутривенном введении жидкости (
раствора хлорида натрия, раствора рингера и других).
Системная интоксикация При перекручивании кишечной петли нарушается ее кровоснабжение и иннервация. В результате развития воспалительного процесса происходит расширение кровеносных сосудов, а следствием гибели ткани кишечной стенки является повышение ее проницаемости для различных токсических веществ, которые начинают проникать из кишечника в брюшную полость и в системный кровоток. Развивающаяся интоксикация характеризуется повышением температуры тела (
до 39ºС и выше), общей слабостью, головными и мышечными болями, появлением холодного пота и так далее. Без срочной медицинской помощи нарастающая интоксикация может привести к гибели пациента.
Прободение стенки кишечника Высокий риск перфорации кишечной стенки в области заворота объясняется тем, что в результате нарушенного кровоснабжения значительно снижается ее прочность. В результате этого при очередной перистальтической волне (
либо без нее) может произойти разрыв кишечной стенки, и все содержимое перекрученной петли (
каловые массы, кишечные бактерии и токсические вещества) выйдет в брюшную полость (
возникнет каловый перитонит).
Брюшина (
серозная оболочка, выстилающая стенки и органы брюшной полости) богата сетью кровеносных и лимфатических сосудов, а также обладает высокой поглощающей (
всасывающей) способностью. В результате этого токсические вещества быстро проникнут в системный кровоток, что приведет к развитию общей интоксикации организма с возможным смертельным исходом.
Гангрена стенки кишечника Данным термином обозначается гибель ткани, обусловленная нарушением ее кровоснабжения и иннервации. Клинические проявления данного состояния обусловлены развитием перитонита (
воспаления брюшины), происходящим вследствие разрыва стенки кишечника и выхода каловых масс в брюшную полость. Лечение гангрены перекрученной петли заключается в срочном хирургическом вмешательстве, во время которого производится удаление поврежденных отделов кишечника и многократное промывание брюшной полости антисептическими (
противомикробными) растворами.
Сепсис Сепсисом называется проникновение большого числа патогенных (
обычно гноеродных) микроорганизмов в кровь человека. При завороте кишок инфекция может проникать в системный кровоток через поврежденные сосуды брыжейки, а также в результате перфорации кишки и развития перитонита. Лечение заключается в применении больших доз антибактериальных препаратов, проведении детоксикационных мероприятий и поддержании функций жизненно важных органов.
Спаечная болезнь Спайки представляют собой разрастания соединительной (
рубцовой) ткани, которые формируются в очагах воспаления. Вначале на поверхности кишечных петель появляется тонкий налет фибрина (
особого белка плазмы крови). По мере развития заболевания петли кишечника склеиваются между собой, а фибриновая пленка замечается плотной соединительной тканью, разрастание которой приводит к сближению и смещению кишечных петель.
Опасность спаечной болезни заключается в том, что разрастающиеся спайки могут сдавливать извне петли кишечника, способствовать возникновению заворотов и других форм кишечной непроходимости, представляющих угрозу для жизни больного и требующих срочного хирургического вмешательства.
Рецидив заворота Причинами повторного заворота одной и той же кишки могут послужить несколько факторов.
Во-первых, если при первом завороте операция была проведена своевременно и «раскрученная» петля оказалась жизнеспособной, хирурги могут просто промыть брюшную полость и ушить рану. Однако причина заворота (
например, аномально длинная брыжейка или чрезмерно подвижная слепая кишка) может сохраниться, что непременно приведет к повторному возникновению заболевания. Чтобы этого избежать рекомендуется пришивать однажды завернувшуюся петлю кишечника к одной из стенок брюшной полости, что практически полностью, исключит вероятность рецидива.
Во-вторых, даже после успешно проведенной операции по поводу заворота кишки в брюшной полости могут образоваться спайки, которые склеивают петли кишечника между собой, предрасполагая к возникновению заворота того же или другого отдела кишечника.
Возможно ли лечение заворота кишок в домашних условиях?
![]()
Лечение заворота кишок в домашних условиях недопустимо. При малейшем подозрении на данную форму кишечной непроходимости пациент должен быть немедленно госпитализирован в хирургическое отделение стационара, где будет подтвержден (
или исключен) диагноз, а при необходимости будет выполнена срочная операция.
Заворот кишок представляет собой одну из форм острой кишечной непроходимости, при которой продвижение каловых масс по кишечнику невозможно из-за перекручивания одной или нескольких его петель на 180 и более градусов. Кроме того, при завороте перекручиваются не только петли кишечника, но и питающие их кровеносные сосуды. Также в месте заворота развивается воспалительный процесс, характеризующийся расширением кровеносных сосудов и отеком тканей, что еще больше затрудняет доставку крови к кишечной стенке.
Причин заворота кишечника может быть множество (
аномалии развития желудочно-кишечного тракта, длительное голодание, прием большого количества грубой пищи, спаечная болезнь брюшной полости и так далее). Однако независимо от вызвавшей его причины, заворот кишки не может «расправиться» самостоятельно, так как усиливающаяся кишечная перистальтика способствует лишь еще большему закручиванию поврежденных петель. В условиях недостаточного кровоснабжения ткань кишечной стенки погибает (
некротизируется) в довольно короткие сроки (
признаки некроза могут появляться уже через несколько часов после заворота), что может привести к ряду грозных осложнений.
Без своевременного хирургического лечения заворот кишок может осложниться: - Истощением организма. Сразу после начала заболевания у пациента отмечаются повторные рвоты желудочным или кишечным содержимым. С рвотными массами выделяется большое количество жидкости и электролитов, что приводит к обезвоживанию и общему истощению организма.
- Перитонитом (воспалением брюшины). При некрозе стенки кишечника или при ее прободении каловые массы выходят в брюшную полость, обуславливая развитие воспаления брюшины. Данное состояние представляет непосредственную угрозу для жизни пациента, так как всасывающиеся с поверхности брюшины токсические вещества проникают в системный кровоток и повреждают центральную нервную систему и другие жизненно важные органы.
- Сепсисом. Сепсис характеризуется проникновением в системный кровоток и распространением по всему организму различных бактерий и их токсинов. При завороте кишок развитию сепсиса способствует гангрена и прободение кишки, перитонит, общее истощение и снижение защитных сил организма. Развивающийся при сепсисе воспалительный процесс локализуется ни в каком-то одном органе, а во многих тканях организма одновременно, что довольно часто приводит к смерти пациента.
Стоит отметить, что чем раньше проведена операция по поводу заворота кишки, тем благоприятнее прогноз для пациента. Хирургическое вмешательство в первые несколько часов после начала заболевания позволяет сохранить пораженную петлю в жизнеспособном состоянии. В то же время выполнение операции более чем через 24 часа после возникновения заворота предполагает удаление большого участка омертвевшей ткани кишечника, высокую вероятность развития грозных осложнений и более длительный и тяжелый восстановительный период.
Эффективно ли лечение заворота кишок народными средствами?
![]()
Если заворот кишки уже произошел, народные методы лечения не принесут никакой пользы больному, а лишь оттянут постановку диагноза и проведение операции. Однако народные средства с успехом применяются для предотвращения развития данного заболевания посредством влияния на причины его возникновения.
Существует много факторов, способствующих завороту кишок. На некоторые из них повлиять невозможно (
например, врожденные аномалии развития кишечника являются частой причиной заворота у детей и взрослых). В то же время другие (
характер и режим питания, лечение предрасполагающих заболеваний) могут быть довольно легко устранены.
Одним из заболеваний, значительно повышающих риск заворота кишок, является хронический запор. Это объясняется тем, что нарушение продвижения каловых масс и их скапливание в одной из кишечных петель ведет к усиленной перистальтике кишечника, в результате чего и может возникнуть заворот (
чаще всего запор становится причиной заворота сигмовидной кишки). Устранение запора ослабляет моторику кишечника, снижая, таким образом, вероятность заворота.
Из народных рецептов в данном случае можно использовать: - Водный настой свеклы. Для приготовления настоя 500 грамм свеклы (без кожуры) необходимо измельчить, залить 1 литром кипятка и настаивать в течение 3 – 4 часов. После этого в настой следует добавить 150 грамм сахара и 5 грамм (1 чайную ложку) сухих дрожжей и настаивать в темном месте еще в течение суток. Полученный настой процедить и принимать по 100 мл 3 – 4 раза в день. Оказывает спазмолитический (устраняет спазмы кишечника) и противомикробный эффект, а также слегка повышает активность моторики кишечника.
- Настой осоки. Настой из данного растения обладает мягчительным и слабительным действием (то есть размягчает каловые массы и облегчает их выделение). Для приготовления настоя 1 полную столовую ложку измельченных листьев осоки необходимо залить 1 стаканом кипятка и настаивать в темном месте в течение 10 – 12 часов, после чего тщательно процедить и принимать по 2 столовые ложки три раза в день (за полчаса до еды).
- Отвар из коры крушины. 100 грамм измельченной коры крушины нужно залить 1 литром воды и держать на медленном огне (не доводя до кипения) в течение часа. Полученный отвар необходимо применять 5 – 6 раз в день по 1 столовой ложке (за 30 минут до или через час после еды). Слабительный эффект обусловлен разжижением находящихся в кишечнике каловых масс и усилением кишечной моторики.
- Сливовый отвар. Обладает слабительным действием, а также слегка стимулирует моторику кишечника. Для приготовления отвара 500 грамм слив нужно залить 1 литром горячей (не кипяченой) и держать на медленном огне (не доводя до кипения) в течение часа. Охладить, процедить и принимать по 100 мл (полстакана) 3 – 4 раза в день.
Чем опасен заворот кишок при беременности?
![]()
Заворот кишок во время
беременности является очень серьезной проблемой. Почти всегда данная патология требует срочного хирургического вмешательства, которое, однако, может стать причиной гибели плода. В то же время без лечения в течение нескольких часов или дней происходит разрыв поврежденного участка кишечника и развитие грозных осложнений, которые могут погубить не только плод, но и саму женщину.
Стоит отметить, что заворот кишок может развиться не только во время беременности, но и во время
родов или в послеродовом периоде.
Развитию заворота у беременных женщин способствует: - Рост плода и увеличение размеров матки. Примерно на 4 месяце беременности в результате увеличения массы растущего плода матка вступает большой таз, оттесняя и расталкивая кишечные петли. Это первый критический период, во время которого риск возникновения заворота кишечника особенно велик.
- Начало родовой деятельности. Во время начала родовой активности головка плода входит в малый таз. В это же время значительно повышается сократительная активность матки, целью которой является выталкивание плода. Вдобавок к этому во время схваток в несколько раз повышается давление в брюшной полости. Совокупность перечисленных факторов позволяет считать начало родовой деятельности вторым критическим периодом, во время которого повышен риск заворота кишок.
- Изменения в матке непосредственно после родов. После рождения плода давление в брюшной полости резко понижается и сжатые кишечные петли расправляются. Через несколько минут после этого в матке начинается сократительная активность, которая приводит к отделению и рождению последа (плаценты и плодных оболочек). Именно эти маточные сокращения и могут стать причиной заворота кишок в раннем послеродовом периоде (третий критический период).
- Наличие спаек в брюшной полости. Образованию спаек могут способствовать острые и хронические воспалительные заболевания органов малого таза, а также диагностические и лечебные операции на органах брюшной полости. Спаечный процесс может склеивать петли кишок, в результате чего растущая матка может сдавливать и перекручивать целые отделы кишечника, повышая риск заворота.
В случае выявления заворота кишок у беременной женщины необходимо провести срочную операцию, независимо от срока беременности и прогноза для плода. Это обусловлено тем фактом, что без оперативного лечения острая кишечная непроходимость, вызванная заворотом кишок, практически в 100% случаев приведет к гибели и матери и ребенка. На поздних сроках беременности, когда плод уже жизнеспособен, хирургическому лечению заворота предшествует искусственное родоразрешение путем
кесарева сечения (
в передней брюшной стенке производится разрез, через который извлекается ребенок).
Если заворот выявлен во время начавшейся родовой деятельности и не представляет непосредственной угрозы для жизни женщины – можно прибегнуть к выжидательной тактике, так как после рождения плода проходимость кишечника может восстановиться самостоятельно. Если этого не произошло – показано срочное хирургическое вмешательство сразу после родов. Заворот кишок в послеродовом периоде также требует незамедлительного оперативного лечения.