Краснуха - острое инфекционное заболевание, вирусной природы, для которого характерно появление специфических высыпаний на коже, увеличение лимфатических узлов, умеренная интоксикация с кратковременной лихорадкой.
Причина
![]()
Возбудитель заболевания РНК – содержащий вирус (род Rubivirus, семейство Togoviridae). Попадая в клетку, вирус полностью подчиняет себе её метаболизм, превращая в фабрику вирусов. Вирус краснухи быстро погибает во внешней среде. При температуре 18-20 °C градусов разрушается через 2-3 часа, кипячение уничтожает вирус за несколько минут. Быстро разрушается под действием прямых солнечных лучей, высушивание, растворителей. Может сохраняется до 2 лет при температуре -70°C.
Механизм развития заболевания
Вирус с капельками слюны и слизи попадает в организм через дыхательные пути. Часть вирусов сразу проникает в кровь, тем самым активирует иммунитет. Вирусы внедряются в лейкоциты, приводя к их гибели, что отражается в общем анализе крови снижением лейкоцитов (лейкопения). По лимфатическим путям вирус попадает в лимфатические узлы, где усиленно размножается. Это проявляется увеличенными шейными и затылочными лимфоузлами еще в самом начале заболевания. Затем вирус начинает поступать в кровь и разносится по всему организму. Вирус преимущественно внедряется в молодые делящиеся клетки. Одним из объяснений появления сыпи является непосредственное действие вируса на клетки кожи. Кроме того в процессе иммунной защиты формируются специфические циркулирующие иммунные комплексы (ЦИК), которые так же способствуют высыпаниям и развитию артрита.
Единожды перенесенная инфекция краснухи обеспечивает пожизненный иммунитет к этому заболеванию. Это происходит благодаря выработке организмом специальных антител к вирусу. Данные антитела на протяжении долгого времени хранят информацию о вирусе и при повторном попадании вируса в организм они незамедлительно его нейтрализуют.
Подпишитесь на Здоровьесберегающий видеоканал


Сколько времени больной краснухой заразен?
Больной начинает выделять вирус в окружающую среду за 1-2 неделю до появления высыпаний и до 2-3 недель после окончания периода высыпания. Но после 5-ти дней от появления сыпи больной уже не представляет опасности для окружающих (количество выделяемого вируса слишком мало для заражения).
Пути передачи инфекции
Заболевание передается в основном воздушно-капельным путем. Наиболее частые случаи краснухи в зимнее время и начало весны. Это обусловлено тем, что в это время вирус более длительно способен сохранятся во внешней среде, а так же большой скученностью людей в закрытых помещениях. Преимущественно болеют краснухой дети до 7 лет. К совершеннолетию у 80-85 % людей уже имеются защитные антитела к этому заболеванию.
Симптомы
![]()
Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление.
- Инкубационный период. Это период от момента заражения (попадания вируса в организм) до начала неспецифических проявлений болезни. На данном этапе симптомы заболевания отсутствуют. Продолжительность периода от 10 до 25 дней.
- Продромальный период. Период от начала неспецифических симптомов до появления симптомов свойственных данному заболеванию. Продолжительность периода 1- 3 дня.
- Неспецифические симптомы (легкое познабливание, сонливость, першение в горле, покашливание, небольшой ринит и др.).
- Разгар заболевания (в этот период проявляются симптомы характерные для краснухи)
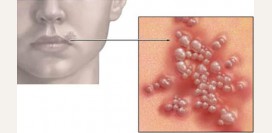
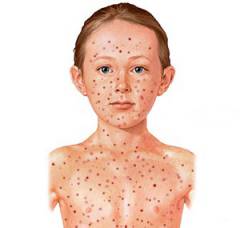
Характеристика сыпи: появляется вначале за ушами, затем на лице и за несколько часов покрывает всё тело. Сыпь имеет вид бледно- розовых круглых пятен с небольшим возвышением в середине (макуло-папулезная сыпь), размеры от точки до просяного зерна. Обычно сыпь на лице гуще, пятна крупнее, чем на туловище. Места, где сыпь наиболее обильна это: разгибательные поверхности рук, бедра, ягодицы. Сыпи нет на ладонях и подошвах. Возможен легкий зуд. Элементы сыпи на время исчезают при надавливании на них. Сыпь сохраняется непродолжительно - от нескольких часов до 2-3, максимум 4 дней. Более продолжительное время сыпь сохраняется на спине и на конечностях. Обычно сыпь проходит, не оставляя следов.
- Увеличение лимфатических узлов
Лимфатические узлы увеличиваются еще в продромальном периоде и сохраняются на протяжении нескольких недель после исчезновения всех клинических проявлений заболевания. Первыми увеличиваются шейные и затылочные лимфатические узлы, остальные позже на фоне высыпаний( грудные, подмышечные, локтевые, бронхиальные, мезентериальные и др.) Размеры от горошины до вишневой косточки редко до размеров ореха. Узлы безболезненны (кроме задних ушных узлов), кожа над ними не изменена, не нагнаиваются.
Даже в период высыпаний интоксикация при краснухе небольшая. Температура редко достигает 38-39,5 °C . У большинства к моменту исчезновения высыпаний нормализуется температура, аппетит, сон, общее состояние.
Впервые дни на фоне высыпаний возможны: першение в горле, ларингит, бронхит, которые вскоре исчезают.
Возможны: боли в животе, диарея, небольшое снижение артериального давления, небольшое увеличение селезенки и печени.
При классическом варианте болезни краснуха протекает преимущественно легко.
Краснуха при беременности, врожденная краснуха.
![]()
Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 – 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.
- Стойкие врожденные повреждения плода формируются преимущественно при заражении в I триместре беременности. Выделяют синдром врожденной краснухи, к которому относятся:
- Пороки сердечно - сосудистой системы (не заращение артериального протока, стеноз легочного ствола, дефекты сердечных перегородок)
- Поражение глаз (врожденная глаукома, ретинопатия, микрофтальмия, жемчужно ядерная катаракта)
- Поражение ЦНС (аутизм, умственная отсталость, микроцефалия, параплегия, задержка умственного развития)
- Поражение органа слуха (глухота)
- Другие возможные пороки: заячья губа, волчья пасть, аномалии почек, микроцефалия.
- Временные нарушения характерны при заражении в конце III триместра, незадолго до родов.
- Низкая масса при рождении
- Тромбоцитопеническая пурпура
- Увеличение печени и селезенки
- Большой передний родничок
- Поражение костей
- Менингоэнцефалит
- Краснусный пневмонит
- Гемолитическая анемия
- Гепатит
Осложнения краснухи
Развитие осложнений наблюдается редко.
Возможны:
- Легко протекающий артрит мелких и средних суставов
- Ангины, отит, бронхит, пневмония
- Тромбоцитопеническая пурпура
- Энцефалит (редко). Симптомы: появляется после усиления сыпи, резко повышается температура, судороги, нарушение сознания. Может стать причиной летального исхода.
- Менингит (серозный)
- Полиневриты
Диагностика
Общий анализ крови - Лейкоциты: снижены (часто до 3·109/л и менее)
- Лимфоциты: повышены
- Эозинофилы: незначительно повышены
- Тромбоциты: снижены
- СОЭ: в норме
Специфическое исследование Для постановки диагноза краснухи наиболее информативными считаются серологические методы диагностики:
- Реакция связывания комплемента (РСК)
- Реакция иммунофлюоресценции (РИФ)
- Иммуноферментный анализ (ИФА)
Данные методы определяют специфические антитела выработанные организмом против вируса кори. Количественный и качественный анализ полученных антител позволяют судить о возбудителе заболевания, времени заражения и периоде инфекционного процесса.
- ПЦР – наиболее точный метод определения возбудителя заболевания, так как основан на выявлении генетического материала вируса в организме больного. Метод высоко достоверен в определении врожденной краснухи.
Важный момент в постановке диагноза краснуха является анализ эпидемиологических данных. А именно недавно зарегистрированные случаи инфекционного заболевания среди окружения.
Профилактика
Общая профилактика Общая профилактика заключается в своевременном выявлении больных, из изоляции и лечении.
- Изоляция в течении 5 дней от момента появления сыпи
- Дети контактировавшие с больными не допускаются в садик, школу на протяжении 3 недель от момента контакта.
Специфическая профилактика (вакцинация) - Вакцинируют в возрасте 1 год и 6 лет, девочки 13 лет не болевшие краснухой и без данных о проведенной вакцинации
- Рекомендуется вакцинация женщин детородного возраста, которые не болели краснухой, не вакцинированные, с низкой концентрацией антител против краснухи.
- Женщинам после вакцинации необходимо предохранятся от беременности на протяжении 3 месяцев.
- Беременным вакцинация противопоказана!
Вакцины:![]()
- Рудивакс (Франция);
- Живая ослабленная вакцина против краснухи (Индия);
- Живая ослабленная вакцина против краснухи (Хорватия);
- Культуральная живая ослабленная вакцина против краснухи (Россия);
- M-M-PII,- комбинированная вакцина против краснухи, кори, паротита (Голландия);
- Приорикс - комбинированная вакцина против краснухи, кори, паротита (Бельгия).
В целях профилактики врожденной краснухи и её тяжелых осложнений, женщинам заболевших краснухой или находившихся в контакте с больными краснухой (не вакцинированных и не болевших краснухой), рекомендуют прервать беременность.
Лечение
Лечение типичной краснухи проводится в домашних условиях без применения медикаментозных средств.
- Постельный режим хотя бы на время высыпаний.
- Особые ограничения в диете не требуются, рекомендуется исключить острые и раздражающие слизистую пищеварительного тракта блюда.
- Витамины в виде свежих фруктов, овощей, соков.
- При тяжелом течении болезни, возникновении осложнений или при невозможности изолировать больного необходима госпитализация.
- Антибиотики назначаются только в случаи развития бактериальных осложнений или если есть угроза активации хронических очагов инфекции.
- Противовирусной терапии нет. Так как вирус практически исчезает из крови к моменту появления сыпи, а это, то время когда обычно ставится диагноз.
Лечение осложнений - При артритах: нестероидные противовоспалительные (деклофенак, индометацин и др.)
- При энцефалите: кортикостеройды (дексаметозон, преднизолон), противосудорожные препараты (мидазолам, диазепам, и др.), диуретики (фуросемид.), кислородотерапия и др.
Прогноз
Заболевание преимущественно протекает легко и заканчивается полным выздоровлением. Однако при развитии тяжелых осложнений как энцефалит возможен и летальный исход. Прогноз для беременных не столь благоприятен, особенно если это ранний срок беременности. Высокий риск развития тяжелых пороков развития у плода.
Краснуха у детей: вирус, пути передачи, инкубационный период, носительство и иммунитет
Симптомы краснухи у детей
Лечение краснухи у детей
Краснуха при беременности
 Возбудитель заболевания РНК – содержащий вирус (род Rubivirus, семейство Togoviridae). Попадая в клетку, вирус полностью подчиняет себе её метаболизм, превращая в фабрику вирусов. Вирус краснухи быстро погибает во внешней среде. При температуре 18-20 °C градусов разрушается через 2-3 часа, кипячение уничтожает вирус за несколько минут. Быстро разрушается под действием прямых солнечных лучей, высушивание, растворителей. Может сохраняется до 2 лет при температуре -70°C.
Возбудитель заболевания РНК – содержащий вирус (род Rubivirus, семейство Togoviridae). Попадая в клетку, вирус полностью подчиняет себе её метаболизм, превращая в фабрику вирусов. Вирус краснухи быстро погибает во внешней среде. При температуре 18-20 °C градусов разрушается через 2-3 часа, кипячение уничтожает вирус за несколько минут. Быстро разрушается под действием прямых солнечных лучей, высушивание, растворителей. Может сохраняется до 2 лет при температуре -70°C. 

 Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление.
Симптомы зависят от периода заболевания. Всё время заболевания разделено на 4 периода: инкубационный, продромальный, разгар заболевания, выздоровление. Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 – 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.
Врожденная краснуха развивается у плода, когда мать переносит острую краснушную инфекцию. Чем более ранний срок беременности у матери, тем тяжелее осложнения у ребенка. Это объясняется тем, что только в поздние сроки беременности материнские антитела против вируса способны в достаточном количестве проходить через плаценту и нейтрализовать вирусы, попавшие в кровь плода. При заражении краснухой в первые 8 недель беременности процент инфицирования ребенка составляет 60 – 100%, а после 12 недель только 7-12%. Краснуха в ряде случаев становится причиной самопроизвольных абортов, мертворождения, и рождения ребенка с различными пороками развития. Возможные нарушения со стороны организма ребенка можно разделить на стойкие и временные.