Содержание статьи:
УЗИ малого таза при бесплодии. Показания, какие органы исследуются, как производится, возможные результаты
 Ультразвуковое исследование (УЗИ) органов малого таза является одним из основных методов диагностики причин женского бесплодия. Его неоспоримыми преимуществами является низкая стоимость, отсутствие побочных явлений и явных противопоказаний, а также довольно высокая информативность. Следует иметь в виду, что ультразвуковое исследование не является единственным методом диагностики, и для подтверждения причин бесплодия необходимо пройти еще ряд дополнительных лабораторных анализов.
Ультразвуковое исследование (УЗИ) органов малого таза является одним из основных методов диагностики причин женского бесплодия. Его неоспоримыми преимуществами является низкая стоимость, отсутствие побочных явлений и явных противопоказаний, а также довольно высокая информативность. Следует иметь в виду, что ультразвуковое исследование не является единственным методом диагностики, и для подтверждения причин бесплодия необходимо пройти еще ряд дополнительных лабораторных анализов.Ультразвуковое исследование является методом, результаты которого во многом зависят от опыта и умений врача-диагноста, так как диагноз и, соответственно, последующая лечебная тактика зависит от корректной интерпретации видимых на мониторе симптомов и признаков. Немаловажной при проведении исследования является беседа с врачом, так как выяснение некоторых жизненных подробностей позволяет исключить или, наоборот, предположить те или иные патологические отклонения.
Бесплодие представляет собой патологическую ситуацию, при которой пара, не пользующаяся какими-либо методами контрацепции, не может зачать ребенка в течение 12 месяцев. Данная патология является довольно распространенной и встречается с частотой от 10 до 15% среди пар репродуктивного возраста. Согласно статистическим данным причина бесплодия может быть с равной долей вероятности как мужской, так и женской. Ультразвуковое исследование является довольно информативным методом диагностики большинства причин женского бесплодия. Однако следует понимать, что ультразвук эффективен только при выявлении существующих структурных аномалий, масштабы которых соответствуют разрешающей способности аппарата. Гормональные нарушения, функциональные изменения половых органов, нарушение работы гормонально-нервной системы, ответственной за циклические изменения и поддержание беременности, наличие антител к сперме партнера, а также ряд других патологий не могут быть выявлены при помощи эхографии (УЗИ). Данные заболевания, так же как и мужское бесплодие, нуждаются в детальном лабораторном исследовании, которое является более информативным в подобных ситуациях.
Какие женские органы расположены в малом тазу?
 Женская репродуктивная система является довольно сложной с функциональной, структурной и анатомической точки зрения. Однако благодаря комплексной взаимосвязи между женскими половыми органами, эндокринной (гормональной) и нервной системой, а также всеми другим органами, данные структуры способны выполнять репродуктивную функцию.
Женская репродуктивная система является довольно сложной с функциональной, структурной и анатомической точки зрения. Однако благодаря комплексной взаимосвязи между женскими половыми органами, эндокринной (гормональной) и нервной системой, а также всеми другим органами, данные структуры способны выполнять репродуктивную функцию.Женские половые органы можно условно разделить на внутренние и внешние. Внешние половые органы непосредственно контактируют с внешней средой, в то время как внутренние защищены от этого. Кроме того, все внутренние половые органы располагаются в полости малого таза.
К внешним женским половым органам относятся:
- Промежность. Область промежности, которую в некоторых случаях можно рассматривать вне комплекса половых органов, тем не менее, является крайне важной структурой. Связано это с тем, что в данном регионе располагается слой мышц, которые формируют дно малого таза, и роль которых крайне высока во время беременности и родов. Кроме того, от силы сокращения данных мышц, а вернее, от их тонуса, зависит нормальное функционирование мочевыделительной и пищеварительной системы, так как чрезмерное сокращение может затруднить отхождение мочи и каловых масс, а чрезмерное расслабление – привести к их недержанию.
- Лобок. Лобок представляет собой слегка округлую область, располагающуюся кверху от больших половых губ и немного кпереди от лобковой кости таза. В ходе полового созревания на лобке формируется волосяной покров.
- Большие половые губы. Большие половые губы представлены двумя объемными продольными складками, которые состоят из жировой и соединительной ткани покрытой кожей. Их размер и форма могут несколько отличаться у различных женщин в зависимости от конституции, а также от толщины подкожной жировой клетчатки. В коже половых губ располагаются волосяные фолликулы, которые по мере полового созревания формируют волосяной покров.
- Малые половые губы. Малые половые губы представляют собой две небольшие продольные кожные складки, которые располагаются между большими половыми губами и входом во влагалище. Впереди малые половые губы, соединяясь, формируют уздечку клитора (тонкие складки кожи, идущие от клитора).
- Девственная плева. Девственная плева представляет собой тонкую соединительнотканную мембрану, которая располагается у входа во влагалище. На этапе до полового созревания данная мембрана выполняет защитную функцию, предохраняя внутренние половые органы от попадания инфекции. Однако в большинстве случаев данная мембрана не является абсолютно непроницаемой и способна пропускать менструальную кровь, образующуюся во время менструации после полового созревания. Обычно девственная плева разрывается во время полового контакта, однако в некоторых случаях она может быть повреждена и в других условиях (интенсивные занятия спортом, велоспорт, травматизм, мастурбация с использованием фаллоимитаторов или иных предметов).
- Клитор. Клитор является образованием, схожим по своей структуре с головкой полового члена мужчины. Располагается он кпереди от малых половых губ, вблизи от места их соединения. Размеры клитора у взрослой женщины колеблются от одного до двух сантиметров. Данный орган образован двумя ножками, которые прикрепляются к надкостнице тазовых костей. Клитор является крайне чувствительным органом, способным к эрекции – некоторому увеличению в размерах во время полового возбуждения за счет прилива венозной крови.
- Преддверье влагалища и наружное отверстие мочеиспускательного канала. Между клитором и входом во влагалище располагается треугольная зона, известная как преддверье влагалища, которая тянется вплоть до заднего места соединения малых половых губ. В данной области располагается наружное отверстие мочеиспускательного канала, которое находится примерно в одном сантиметре кпереди от входа во влагалище. В том же месте, с двух сторон открываются протоки скиновых желез.
- Скиновы и бартолиновы железы. Скиновы и бартолиновы железы, расположенные у отверстия мочеиспускательного канала и у задней части входа во влагалище, являются небольшими органами, которые производят вещество, смазывающее влагалище.
- влагалище;
- матка;
- маточные трубы;
- яичники.
Влагалище
Влагалище представляет собой мышечно-мембранозный орган, ограниченный наружными половыми органами (преддверьем влагалища, а также малыми и большими половыми губами) снаружи и шейкой матки внутри. Данный орган располагается в малом тазу, кпереди от прямой кишки и кзади от мочевого пузыря. Ось влагалища формирует прямой угол по отношению к телу матки. Удерживается данный орган на месте рядом тазовых связок, ослабление которых может стать причиной пролапса (выпадения) влагалища или даже шейки матки. Внутренняя поверхность влагалища покрыта складками, которые позволяют данному органу легко растягиваться, что особенно важно во время родов при прохождении ребенка. Мышцы промежности, которые формируют дно малого таза, как уже упоминалось выше, являются структурами, которые в значительной степени обеспечивают поддержку влагалища.Матка
Матка представляет собой небольшой мышечный орган, который по форме напоминает перевернутую грушу. Располагается матка по срединной линии тела, внутри полости малого таза, между мочевым пузырем и прямой кишкой.Анатомически в матке выделяют следующие отделы:
- Шейка матки. Шейка матки – это нижняя часть данного органа, которая является анатомической границей между влагалищем и телом матки. Шейка матки представляет собой цилиндрическую мышечную структуру, через центр которой проходит канал шейки матки, который пропускает менструальную кровь из полости матки в наружную среду, а также сперму из влагалища в полость матки. Данный канал заполнен особой слизью, которая обладает некоторыми бактерицидными свойствами, что обеспечивает защиту вышележащих половых структур от инфекций, которые нередко поражают влагалище и наружные половые органы. Шейка матки под действием гормонов во время беременности (а вернее, гормонов в конце беременности) значительно размягчается, что приводит к расширению канала, благодаря чему становятся возможными вагинальные роды. Средняя длина шейки матки составляет от трех до пяти сантиметров.
- Тело матки. Тело матки представляет собой небольшой, округлый и плотный мышечный орган с относительно толстыми стенками. В большинстве случаев тело матки отклонено немного кпереди, однако могут наблюдаться некоторые анатомические различия. Следует отметить, что изгиб матки кзади или излишний изгиб кпереди относительно оси влагалища могут стать причиной возникновения проблем с зачатием ребенка. Средняя масса матки у небеременной и нерожавшей женщины составляет около 40 – 50 грамм, в то время как у рожавших женщин ее масса несколько больше – около 100 – 110 грамм. Во время беременности матка подвергается значительным структурным изменениям и увеличивается в размере, для того чтобы вместить плод с околоплодными оболочками. Мышечные сокращения матки, которые возникают во время родов (так называемые схватки), способствуют родовой деятельности. Если сокращение матки возникло до положенного срока, могут развиться либо преждевременные роды, либо спонтанный аборт. Излишняя активность матки в период беременности в отсутствии достаточного раскрытия шейки матки может привести к гипоксии (кислородное голодание) плода, а также к разрыву самой матки.
- Перешеек. Перешейком называется узкая часть матки, расположенная между телом и шейкой матки.
Следует отметить, что нарушение функции эндометрия, будь то гормональные изменения, при которых нарушается менструальный цикл, либо структурные повреждения с невозможностью пролиферации и восстановления слизистого слоя (последствия инфекционных процессов, некоторых заболеваний или агрессивных врачебных манипуляций), является одной из распространенных причин женского бесплодия.
Маточные трубы
Маточные (фаллопиевы) трубы представляют собой две полые мышечные трубки, расположенные по обеим сторонам от верхней части тела матки. Их первоначальной функцией является транспортировка спермы к яйцеклетке, производимой яичниками, с последующей транспортировкой оплодотворенного яйца в полость матки для имплантации.Длина маточных труб составляет примерно 10 сантиметров, а диаметр – около десяти миллиметров. Конец трубы, располагающийся возле яичника, имеет специфические выросты (бахромки), которые располагаются вокруг яичника и служат для улавливания и транспортировки яйцеклетки.
В структуре маточных труб выделяют следующие сегменты:
- Перешеек. Перешейком называется часть трубы, которая располагается в непосредственной близости к телу матки.
- Ампула. Ампулой называется расширяющаяся часть трубы, которая представляет собой место нормального физиологического оплодотворения (проникновения сперматозоида в яйцеклетку).
- Воронка. Воронка представляет собой крайнюю часть маточной трубы, на которой находятся описанные выше бахромки.
Проходимость маточных труб зависит от следующих параметров:
- Внутренний просвет фаллопиевых труб. Если внутренний просвет маточных труб по какой-либо причине уменьшается, это создает значительные препятствия на пути как сперматозоидов, так и яйцеклетки. Наиболее частыми причинами сужения фаллопиевых труб являются инфекционные процессы (сальпингиты), которые могут быть вызваны как неспецифическими инфекционными агентами, так и возбудителями половых инфекций (чаще всего). Кроме того, сужение маточной трубы может быть врожденным. Следует отметить, что иногда маточные трубы перевязываются и рассекаются женщинами по собственному желанию, как один из радикальных методов контрацепции (который, тем не менее, не дает стопроцентной гарантии).
- Слизистая оболочка маточных труб. В норме внутренняя часть маточных труб выстлана клетками, у которых на поверхности располагаются реснички. Движения этих микроскопических ресничек создают волну, которая способствует продвижению яйцеклетки и сперматозоидов вдоль трубы. Изменение клеточного состава слизистого слоя или атрофия данных ресничек может возникнуть в результате локального инфекционного процесса, а также при некоторых гормональных сбоях.
- Сокращение мышечных волокон маточных труб. Маточные трубы образованы мышечными волокнами, которые сокращаясь создают перистальтическую волну, стимулирующую продвижение яйцеклетки или оплодотворенного яйца. Нарушается данный процесс при инфекционном поражении маточных труб.
Основные причины женского бесплодия
 Женское бесплодие может быть связано со структурными или функциональными изменениями внутренних половых органов, в результате чего нарушается один из ключевых процессов формирования беременности. При этом может оказаться нарушенным как процесс оплодотворения (не происходит слияния сперматозоида с яйцеклеткой), так и процесс имплантации плодного яйца.
Женское бесплодие может быть связано со структурными или функциональными изменениями внутренних половых органов, в результате чего нарушается один из ключевых процессов формирования беременности. При этом может оказаться нарушенным как процесс оплодотворения (не происходит слияния сперматозоида с яйцеклеткой), так и процесс имплантации плодного яйца.В зависимости от локализации различают следующие причины бесплодия:
- шеечное бесплодие;
- маточное бесплодие;
- яичниковое бесплодие;
- трубное бесплодие.
Шеечное бесплодие
Шеечное бесплодие может быть связано с сужением канала шейки матки, что создает значительное препятствие на пути спермы. В результате возникает задержка прохождения мужских половых клеток в полость матки, что непосредственно влияет на их численность, подвижность и способность к зачатию. Сужение канала шейки матки может быть врожденным или приобретенным (после проведения некоторых хирургических операций, после ряда половых инфекций, в результате пониженного содержания гормона эстрогена, как последствие ионизирующей терапии).Кроме того, следует отметить, что канал шейки матки заполнен особой слизью, которая в значительной степени влияет на передвижения сперматозоидов. Изменение свойств этой слизи может стать причиной женского бесплодия. Данные изменения не могут быть выявлены с помощью ультразвукового исследования, однако они определяются при гинекологическом осмотре, путем исследования вязкости шеечной слизи. Следует иметь в виду, что свойства слизи изменяются в зависимости от уровня половых гормонов, которые колеблются в течение менструального цикла.
Маточное бесплодие
Матка является местом физиологического развития плода до наступления родовой деятельности. Таким образом, маточные факторы могут быть связаны как с первичным бесплодием (невозможность зачать), так и с привычной потерей беременности и преждевременными родами.Следующие врожденные патологии могут быть причиной маточного бесплодия:
- врожденное недоразвитие или отсутствие внутренних женских половых органов;
- наличие перегородки внутри полости влагалища или матки;
- изменение формы или размера внутренней полости матки;
- слепые выросты в стенках тела матки.
- Эндометрит. Эндометрит является заболеванием воспалительной природы, которое затрагивает внутреннюю слизистую оболочку матки. Может развиваться в результате проникновения инфекционных агентов, чаще всего возбудителей инфекций, передающихся половым путем, а также как следствие травматизма во время родов, диагностического или терапевтического кюретажа (выскабливание полости матки), размещения внутриматочных спиралей и прочих процедур. Воспалительная реакция, характерная для эндометрита, может стать причиной образования внутриполостных спаек (фиброзные тяжи, натянутые между внутренними стенками матки), которые значительно уменьшают полость матки, ограничивают ее функционал, а также препятствуют нормальному процессу имплантации. Следует отметить, что в некоторых случаях эндометрит может спровоцировать полную атрофию слизистой матки, тем самым, нарушив менструальную и репродуктивную функции.
- Плацентарные полипы. Плацентарные полипы представляют собой доброкачественные образования, развивающиеся на основе остатков плаценты, фрагменты которой могли остаться после предыдущей беременности. Данные выросты изменяют конфигурацию матки, ограничивают ее внутреннюю полость, нарушают менструальный цикл. Следует отметить, что данная патология встречается достаточно редко и не может быть причиной первичного бесплодия (так как предполагается наличие фрагментов плаценты, которые могут сформироваться только после развития беременности).
- Внутриполостная и субсерозная миома. Миома представляет собой доброкачественную опухоль, которая нарушает нормальное функционирование матки и может быть причиной не только бесплодия, но и ряда других неприятных симптомов, таких как кровотечение и болевой синдром. Данная патология встречается довольно часто, однако она гораздо более распространена среду женщин в периоде климакса, что связано с гормональными изменениями организма. Среди молодых женщин репродуктивного возраста данная патология встречается несколько реже.
- Эндометриоз. Эндометриоз представляет собой заболевание, поражающее женщин репродуктивного возраста, при котором клетки эндометрия мигрируют в полость малого таза, прикрепляясь к брюшине, маточным трубам, яичникам, кишечнику или в более глубокие слои матки. При этом данные клетки продолжают циклически изменяться в ходе менструального цикла, тем самым, провоцируя болевой синдром, нарушение менструации, а также бесплодие.
- Эрозия, изъязвление слизистой оболочки. Эрозии и язвы на поверхности слизистой оболочки матки могут возникнуть как следствие инфекционного поражения, воспалительного процесса, прямого травматизма, а также – в результате недостаточного поступления в организм необходимых питательных веществ, витаминов и минералов.
Яичниковое бесплодие
В яичниках происходит развитие и созревание яйцеклетки, что является ключевым процессом для наступления беременности. Кроме того, яичники продуцируют женские половые гормоны, изменение уровня которых влечет за собой изменения функции многих органов и систем, в том числе и половой.Образование клеток, которые в последующем преобразуются в яйцеклетки, начинается еще в раннем эмбриональном периоде - в первом триместре внутриутробного развития девочки. При этом закладывается около семи миллионов ооцитов (яйцеклеток), которые замирают на первой стадии деления. В последующем их число уменьшается и к рождению составляет около двух миллионов. К периоду полового созревания сохраняется только полмиллиона ооцитов. Именно из них во время репродуктивного возраста формируются взрослые яйцеклетки, готовые к слиянию со сперматозоидом.
Созревание яйцеклеток происходит под действием гормонов гипоталамо-гипофизарно-овариальной системы. Ежемесячно из нескольких развивающихся ооцитов формируется одна яйцеклетка и несколько фолликулярных клеток, которые окружают яйцеклетку и выполняют функцию продукции ряда половых гормонов.
Нарушение процесса формирования и созревания яйцеклетки может возникать при патологиях менструального цикла, когда из-за гормональных нарушений не происходит овуляция (созревание и выход яйцеклетки).
Овуляция может быть нарушена при следующих патологиях:
- Хромосомные аномалии. Процесс созревания яйцеклетки сопряжен с клеточным делением, которое нарушается при изменении количества хромосом. Дело в том, что при нормальном делении половых клеток, хромосомы (структуры, хранящие генетическую информацию) распределяются в дочерние клетки, однако изменение их количества может стать причиной нарушения данного процесса. Кроме того, наличие лишних хромосом, так же как и их отсутствие, является одной из причин изменения во многих внутренних органах, в том числе и в гормональной системе. Все это приводит к невозможности развития нормальной, способной к зачатию яйцеклетки.
- Нарушение функционирования гипоталамуса. Гипоталамус является мозговой структурой, которая осуществляет функцию контроля внутренних органов путем регуляции через автономную нервную систему, а также путем продукции ряда специфических гормонов (либерины и статины). Данные гормоны способны стимулировать или блокировать продукцию других гормонов, в том числе и половых. В результате нарушения функции гипоталамуса развивается недостаток половых гормонов, регулирующих менструальный цикл и процесс созревания яйцеклетки, и возникает бесплодие.
- Гормональные сбои. Изменение уровня половых гормонов, как уже упоминалось выше, может стать причиной нарушения менструальной и репродуктивной функции. Однако следует отметить, что в процессе наступления и поддержания беременности немаловажная роль принадлежит также гормонам щитовидной железы, надпочечников, гипофиза. Изменение концентрации продуцируемых ими веществ может привести как к нарушению процессов созревания яйцеклетки, так и к невозможности нормального поддержания беременности с развитием привычных выкидышей.
- Структурные изменения яичников. Изменение структуры яичников (опухоли, поликистоз яичников, недоразвитие яичников) приводит к невозможности нормального развития и созревания яйцеклетки.
Трубное бесплодие
Фаллопиевы трубы играют крайне важную роль в репродуктивном процессе. После овуляции (выхода зрелой яйцеклетки из фолликула яичника), яйцеклетка улавливается маточными трубами и транспортируется в ампулу, где происходит оплодотворение. Сужение маточных труб, так же как и воспаление слизистой оболочки, приводит к нарушению данных транспортных процессов, что может стать причиной бесплодия или внематочной беременности.Другие причины
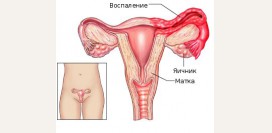
Среди других возможных причин бесплодия отмечают инфекционно-воспалительные процессы в малом тазу, при которых нарушается нормальное функционирование половых органов. Связано это с образованием спаек между маткой и соседними органами, а также с непосредственным влиянием провоспалительных веществ на репродуктивную систему.Нередко бесплодие возникает в результате развития иммунной реакции к сперме партнера. Происходит это при сенсибилизации организма, который начинает атаковать чужеродные клеточные элементы – сперматозоиды. В результате процесс зачатия становится невозможным, так как уменьшается количество сперматозоидов, достигающих яйцеклетки. А, вопреки распространенному мнению, для зачатия недостаточно одной мужской половой клетки, так как для растворения защитной оболочки яйцеклетки необходимо большое количество особого фермента, содержащегося в сперматозоидах.
Показания к УЗИ органов малого таза при бесплодии
 УЗИ органов малого таза является одним из рутинных методов обследования, которое назначается при бесплодии. Связано это, во-первых, с дешевизной и безопасностью данного метода, а во-вторых, с его крайне высокой информативностью.
УЗИ органов малого таза является одним из рутинных методов обследования, которое назначается при бесплодии. Связано это, во-первых, с дешевизной и безопасностью данного метода, а во-вторых, с его крайне высокой информативностью.Назначает ультразвуковое исследование в большинстве случаев врач-гинеколог. Однако это может сделать и другой специалист, который занимается лечением бесплодия семейной пары. В некоторых городах даже существуют отдельные центры репродуктологии или семейные центры, в которых усилия медицинского персонала направлены на разрешение проблемы бесплодия и на оказание максимальной помощи в зачатии здорового ребенка.
Следует понимать, что ультразвуковое исследование позволяет выявлять лишь макроскопические структурные изменения. По этой причине его не назначают при подозрении на функциональные расстройства. Однако следует отметить, что видимые на УЗИ изменения эндометрия являются прямым указателем на расстройство менструальной функции, которое может возникать как на фоне структурных, так и на фоне функциональных расстройств.
Ультразвуковое исследование органов малого таза позволяет выявлять следующие показатели:
- размеры и форма матки;
- структура мышечного слоя матки;
- длина шейки матки;
- состояние канала шейки матки;
- состояние влагалищной части шейки матки;
- структуру и рост эндометрия на протяжении менструального цикла;
- толщину эндометрия;
- позицию яичников;
- размер яичников;
- структуру яичников;
- структуру маточных труб.
- фибролейомиома тела матки или маточной шейки (доброкачественная опухоль);
- эндометриоз;
- гиперплазия эндометрия, полипы или воспаление эндометрия (слизистая матки);
- эрозии, язвы, кисты матки и шейки матки;
- кисты и опухоли яичников;
- воспаление фаллопиевых труб;
- скопление жидкости в просвете маточных труб (гидросальпинкс);
- спайки в полости малого таза;
- шрамы тела матки.
Методика исследования
Как было сказано выше, ультразвуковое исследование основывается на распространении и отражении звуковых волн определенной частоты и длины от тканей человеческого организма. Так как ткани органов являются неоднородными, для них характерно различный акустический импеданс (сопротивление звуковым волнам), который косвенно указывает на плотность ткани и определяется по степени отражения волн (явление эха). В результате данного явления на экране УЗИ аппарата плотные ткани изображены более светлыми, так как от них отражается большее количество звуковых волн, в то время как менее плотные изображены темнее (воздух, некоторые жидкости). Следует отметить, что воздух способен достаточно сильно преломлять звуковые волны, тем самым, затрудняя исследование. Именно по этой причине, между датчиком и кожей обычно наносится специальный гель, который устраняет воздушную прослойку.При проведении ультразвукового исследования используют специальный датчик, который одновременно является и излучателем звуковых волн. Явление генерации звука основывается на пьезоэлектрическом эффекте, то есть на феномене возникновения колебаний в специальных кристаллах при пропускании через них электрического тока определенной частоты. Данные волны распространяются вглубь тканей, а затем датчик регистрирует их отражение.
При исследовании женской половой системы могут быть использованы несколько типов датчиков, которые различаются по виду формируемого ими звукового пучка. Также следует отметить, что существует два основных метода исследования – трансабдоминальное и трансвагинальное. Трансвагинальное исследование предполагает введение датчика через влагалище, что позволяет лучше изучить внутреннюю структуру половых органов. Трансабдоминальное исследование предполагает прикладывание датчика к коже в области живота. Данный метод используется значительно чаще, однако он зависит от состояния соседних с маткой и яичниками органов – мочевого пузыря и кишечника.
Таким образом, при исследовании женских внутренних половых органов необходима подготовка кишечника и мочевого пузыря. С этой целью перед исследованием обычно назначают ветрогонные средства, то есть препараты, уменьшающие газообразование в желудочно-кишечном тракте. Для этого за два – три дня до исследования назначают капсулы эспумизана, симетикона, плантекса или препараты лекарственных трав шалфея, мяты, орегано. Кроме того, рекомендуется исключить из диеты продукты, увеличивающие газообразование (свежие овощи, фрукты, капусту, бобы, газированные напитки, квас, пиво). Так как полный мочевой пузырь улучшает проведение звуковых волн в полость малого таза и оптимизирует исследование яичников и матки, рекомендуется пить большое количество жидкости непосредственно перед исследованием.
УЗИ матки
 УЗИ матки остается основным диагностическим методом, который позволяет визуализировать матку вне беременности. Связано это с хорошей переносимостью пациентками, низкой стоимостью и возможностью повторного исследования без вреда для здоровья.
УЗИ матки остается основным диагностическим методом, который позволяет визуализировать матку вне беременности. Связано это с хорошей переносимостью пациентками, низкой стоимостью и возможностью повторного исследования без вреда для здоровья.Необходимо понимать, что многие параметры при исследовании матки зависят от фазы менструального цикла, телосложения, количества беременностей и родов. Кроме того, могут наблюдаться некоторые индивидуальные особенности в строении внутренних женских половых органов. По этой причине интерпретация результатов исследования, основанная исключительно на показаниях УЗИ, некорректна, так как для полноценной диагностики необходима история перенесенных заболеваний, акушерская и гинекологическая история, а также оценка общего состояния организма.
Основные параметры при исследовании матки
| Параметр | Нормальное значение | Особые указания |
| Положение тела матки | Тело матки направлено кпереди и вверх | Тело матки формирует угол с шейкой матки, который может приближаться к прямому. В норме матка может несколько отклоняться влево или вправо, что не является патологией. |
| Длина тела матки | 60 – 80 мм | Размер тела матки может значительно отличаться у различных женщин в зависимости от конституции, генетических данных, количества беременностей и родов. |
| Переднезадний размер тела матки | 35 – 45 мм | |
| Контур эндометрия | Четкий и гладкий | После месячных может не определяться. |
| Толщина эндометрия после окончания месячных | 1 – 2 мм | Эндометрий отслаивается и выделяется вместе с менструальной кровью. |
| Толщина эндометрия перед месячными | 16 – 22 мм | Наблюдается рост и развитие эндометрия в течение всего менструального цикла, со средним утолщением на 2 – 6 мм за 7 дней. |
| Длина шейки матки | 20 – 45 мм | Канал шейки матки при ультразвуковом исследовании не определяется (его диаметр меньше разрешающей способности большинства аппаратов УЗИ). |
| Толщина шейки матки | Менее 30 мм (до 45 мм при отклонении тела матки кзади) |
Любые патологические изменения матки могут спровоцировать бесплодие, так как вызывают изменения в хрупком балансе сложной женской репродуктивной системы. Однако необходимо понимать, что некоторые патологии матки являются лишь проявлением других заболеваний, без лечения которых беременность не наступит.
Наиболее частыми причинами бесплодия, выявляемыми при ультразвуковом исследовании, являются следующие патологии матки:
- Полипы эндометрия. Полипы эндометрия развиваются как множественные доброкачественные опухоли на ножке, которые состоят из разросшегося эндометрия. В большинстве случаев они бессимптомны или сопровождаются маточными кровотечениями, инфекциями, болью и бесплодием. На УЗИ они лучше всего видны в первой половине менструального цикла или во второй половине после предварительного введения контрастного вещества в полость матки. Выявляются как гиперэхогенные (светлые) структуры в полости матки.
- Внутриматочные спайки. Спайки в полости матки развиваются в результате повреждения базального слоя эндометрия и представляют собой плотные фиброзные тяжи, ограничивающие полость матки. Характеризуются отсутствием менструального цикла или скудными менструальными выделениями. Лучше всего визуализируются во время месячных (если таковые есть), когда отслаивающийся эндометрий окутывает их и, тем самым, как бы контрастирует. На УЗИ выявляются как гиперэхогенные перемычки между стенками матки.
- Эндометриоз. Эндометриоз, как писалось выше, является патологической ситуацией, при которой участки эндометрия оказываются вне внутренней полости матки. Чаще всего наблюдается прорастание эндометрия в мышечный слой матки. Проявляется недуг тазовыми болями, нарушенным менструальным циклом и обильными выделениями во время месячных. При ультразвуковом исследовании выявляется увеличенная в размере матка, которая, однако, может быть и нормальных размеров. Мышечный слой матки приобретает аспект «швейцарского сыра» с множественными гипоэхогенными (темными) зонами, а также со следами кровотечений и тромбов. Иногда вся стенка матки становится менее плотной с редкими крупными кистами.
- Гиперплазия эндометрия. Гиперплазия (разрастание) слизистой оболочки матки может возникнуть в результате избыточной стимуляции женским половым гормоном эстрогеном. При этом наблюдается увеличение эндометрия в толщине.
- Злокачественная опухоль эндометрия. Злокачественная опухоль эндометрия (карцинома эндометрия) является тяжелой онкологической патологией, которая встречается в основном в постменопаузальном периоде, но может развиться и в репродуктивном возрасте. На УЗИ выявляются гиперэхогенные массы в полости матки, утолщение эндометрия, свободная жидкость в полости матки и малого таза, иногда разрушение слизистого и подслизистого слоя.
- Лейомиома (миома матки). Лейомиома является наиболее распространенной доброкачественной опухолью матки, которая встречается почти у четверти женщин детородного возраста. Представляет собой чрезмерно разросшуюся гладкомышечную ткань, которая может прорастать в полость матки, в стенку матки или в полость малого таза. При ультразвуковом исследовании выявляется увеличение матки в размерах, изменение контура матки. Может быть выявлено образование, акустическая плотность которого зависит от содержания мышечных и соединительно-тканных волокон.
- Аномалии структуры и формы матки. При некоторых врожденных патологиях в матке могут выявляться дополнительные полости, перегородки и прочие аномальные образования. Иногда матка может полностью отсутствовать или быть недоразвитой. Все это довольно легко выявляется при ультразвуковом исследовании.
УЗИ маточных труб
 Маточные трубы представляют собой тонкие выросты, которые соединяют полость матки с яичниками и служат для перемещения яйцеклеток. Просвет маточных труб создает сообщение между полостью малого таза и полостью матки. В связи с относительно небольшими размерами и отдаленностью маточных труб от передней брюшной стенки, их исследование является достаточно сложной задачей, которая выполнима далеко не всегда. По этой причине в клинической практике существует достаточно мало параметров, характеризующих здоровые фаллопиевы трубы.
Маточные трубы представляют собой тонкие выросты, которые соединяют полость матки с яичниками и служат для перемещения яйцеклеток. Просвет маточных труб создает сообщение между полостью малого таза и полостью матки. В связи с относительно небольшими размерами и отдаленностью маточных труб от передней брюшной стенки, их исследование является достаточно сложной задачей, которая выполнима далеко не всегда. По этой причине в клинической практике существует достаточно мало параметров, характеризующих здоровые фаллопиевы трубы. Основные параметры при исследовании маточных труб
| Параметр | Нормальное значение | Особые указания |
| Длина маточных труб | 9 – 11 см | Могут быть выявлены некоторые изгибы маточных труб в полости малого таза. |
| Ширина маточных труб | 8 – 10 мм | Просвет маточной трубы при обычном исследовании не виден. |
Патология маточных труб является одной из наиболее распространенных причин женского бесплодия. Следует отметить, что большая часть заболеваний, поражающих маточные трубы, создает условия, улучшающие их ультразвуковое исследование. Это происходит либо из-за увеличения и расширения маточных труб, либо из-за формирования экссудата (серозной жидкости) в полости малого таза, который окутывает трубы и, тем самым, улучшает проведение звуковых волн и, одновременно, контрастирует их.
Следует отметить, что оптимальным периодом для проведения УЗИ маточных труб является период сразу после овуляции, так как выделяемая фолликулом жидкость облегчает их визуализацию.
Чаще всего при бесплодии выявляются следующие патологии маточных труб:
- Сальпингит. Сальпингит представляет собой воспалительный процесс, охватывающий маточные трубы с одной или обеих сторон. На начальных стадиях ультразвуковое исследование может не выявлять никаких патологических отклонений, однако в дальнейшем выявляется истончение стенки фаллопиевых труб, изменение их контура, который становится менее четким и гладким. Иногда выявляются эхогенные образования в просвете расширенных труб, что в большинстве случаев указывает на пиосальпинкс – гнойно-инфекционный процесс.
- Доброкачественная опухоль. Доброкачественные опухоли (лейомиомы) маточных труб встречаются достаточно редко, несмотря на одно и то же эмбриональное происхождение тканей матки и труб. Разросшиеся мышечные волокна могут стать причиной сужения или закрытия просвета трубы, тем самым, спровоцировав бесплодие. При ультразвуковом исследовании выявляется плотное образование в области маточной трубы, акустическая плотность которого, как и в случае миомы матки, зависит от его тканевого состава. Довольно часто данные опухоли имеют неоднородную структуру.
- Злокачественная опухоль. Злокачественная опухоль фаллопиевых труб является наиболее редким типом рака в гинекологической практике. Проявляется данная патология болями, кровотечениями и выделением беловатого содержимого из половых путей. На УЗИ выявляется неоднородная веретенообразная масса, располагающаяся в области придатков матки.
- Сужение просвета маточной трубы. Для исследования просвета маточных труб используют специальное контрастное вещество, которое вводится в стерильных условиях через специальный катетер в полость матки и поднимается через маточные трубы. Этот метод позволяет лучше визуализировать внутренний просвет трубы, его контуры и самое главное – проходимость.
УЗИ яичников
 Для визуализации яичников с помощью аппарата УЗИ можно использовать два основных метода. Первый – трансабдоминальное УЗИ, когда волны из датчика проникают в малый таз через переднюю брюшную стенку. Второй вариант – трансвагинальное сканирование, когда датчик вводят в полость влагалища.
Для визуализации яичников с помощью аппарата УЗИ можно использовать два основных метода. Первый – трансабдоминальное УЗИ, когда волны из датчика проникают в малый таз через переднюю брюшную стенку. Второй вариант – трансвагинальное сканирование, когда датчик вводят в полость влагалища.Особенностями этих двух методов являются:
- При трансабдоминальном доступе желательно, чтобы мочевой пузырь в момент исследования был заполнен. Это облегчит прохождение звуковых волн через ткани и сделает исследование более точным. Рекомендуемая частота волн составляет 3,5 – 3,75 МГц.
- Трансвагинальное исследование не требует заполнения мочевого пузыря. Датчик подводится ближе к яичникам, чем при трансабдоминальном доступе. Рекомендуемая частота волн – от 5 до 10 МГц. Данный вариант процедуры является более надежным и информативным. Он требует более высокой квалификации врача, который проводит исследование. Дело в том, что многие анатомические структуры оказываются «перевернутыми» на получаемом изображении. Из-за этого у неопытного специалиста могут возникнуть некоторые трудности.
Основные параметры при обследовании яичников
| Параметр | Нормальный показатель | Особые указания |
| Объем органа | 5,5 – 10 см3 | Объем вычисляется после измерения трех величин органа. Показатели перемножаются, и полученное значение делится пополам. |
| Размер фолликулов | 0,4 – 0,6 см | Визуализируется несколько фолликулов в самом начале менструального цикла. Нет значительной разницы в размерах. |
| Граафов (доминантный) фолликул | 1 – 2 см | Фолликул начинает расти после 10 дня цикла. Средняя скорость роста – 0,1 – 0,2 см в день. Остальные фолликулы несколько уменьшаются в размерах. |
| Средняя длина яичника | 3 - 4 см | Эти параметры могут меняться в зависимости от фазы цикла (увеличение объема на фоне роста доминантного фолликула) или при наличии физиологических кист. |
| Средняя ширина яичника | 2 – 2,5 см | |
| Средняя толщина яичника | 1 – 1,5 см | |
| Физиологическая киста яичника | Диаметр до 5 см | Со временем может менять свои размеры и полностью исчезать. |
Причинами плохой визуализации яичников могут быть:
- недостаточное наполнение мочевого пузыря (оптимальное наполнение – когда на картинке край мочевого пузыря перекрывает дно матки);
- аномальное положение яичников (недостаточное их опущение в брюшную полость, расположение позади матки или в паховом канале);
- патологическое недоразвитие яичников (синдром Тернера, некоторые заболевания гипофиза);
- чрезмерное скопление газа или содержимого в петлях кишечника;
- наличие рубцов после перенесенных операций в области малого таза.
Наиболее часто у женщин с бесплодием можно выявить на УЗИ следующие нарушения:
- Патологические кисты яичников. Если киста яичника на УЗИ достигает больше 5 см в диаметре, можно говорить о патологии. Кроме того, в полость Граафова пузырька может произойти кровоизлияние. Тогда его содержимое становится более эхогенным. Образуется киста.
- Текалютеиновая киста. Такие образования достигают 8 – 10 см в диаметре и чаще всего обусловлены одновременными патологическими процессами в других органах (при хориокарциноме, пузырном заносе и т. п.). Эти кисты могут быть двусторонними. На УЗИ в их полости часто обнаруживается несколько камер.
- Опухоль яичника. Как правило, с помощью УЗИ нельзя точно установить природу опухоли или даже сказать, является она доброкачественной или злокачественной.
- Перекрут яичника. На УЗИ обычно обнаруживают увеличенный яичник (до 5 – 7 см), в брюшной полости может обнаруживаться свободная жидкость из-за воспалительного процесса.
- Оофорит. При остром воспалении яичник значительно увеличен в размерах, его контуры хорошо видны, но эхогенность понижена. При образовании участков некроза и гноя видны точечные образования с повышенной эхогенностью. При хроническом оофорите структура органа может быть неоднородной. Размеры при этом обычно в пределах нормы.
- Апоплексия яичника. На эхограмме четко видно место разрыва. Там контур увеличенного в размерах яичника резко прерывается. Точный диагноз только с помощью УЗИ подтвердить сложно.
- Эндометриоз яичника. Контур органа нечеткий, эхогенность различна в разных участках. Обнаруживаются множественные мелкие кисты, которые меняют форму органа, поверхность может быть бугристой. В этом случае эндометриоз трудно отличить от поликистоза яичников.
- Поликистоз яичника. Процесс обычно является двусторонним. Органы увеличиваются в 3 – 5 раз по сравнению с нормой. Контур яичника легко различить. Внутри обнаруживаются множественные образования диаметром 1,5 – 2 см.