![]() Полип прямой кишки
Полип прямой кишки – это эпителиальное образование, которое растет из стенки прямой кишки в ее просвет. Сегодня полипы считаются предраковым заболеванием, что означает то, что они являются фоном для развития злокачественной опухоли.
Согласно совместным данным российских и зарубежных ученых, при проведении ректороманоскопии (
исследования прямой кишки при помощи трубки с системой освещения на конце), частота выявления полипов толстой кишки варьирует от 2,5 до 7,5 процентов. Следует отметить, что истинные данные по распространению полипозных образований прямой кишки среди населения намного выше. Причиной неточной статистики является тот факт, что в основном данное заболевание протекает бессимптомно. Так, в 1987 году Государственным Научным Центром Колопроктологии было проведено исследование, в котором принимали участие две группы больных. В первую группу входили пациенты, которые жаловались на дискомфорт в аноректальной области. Состав второй группы был представлен людьми, которые не предъявляли каких-либо жалоб на состояние своего здоровья. В результате пальцевого исследования и ректороманоскопии было установлено, что в первой группе полипы встречаются у 16 процентов пациентов. Таким же образом во второй группе полипозные образования были обнаружены у 40 процентов людей. Данные этого исследования подтверждают тот факт, что большинство больных с полипами прямой кишки не попадают под наблюдение врачей. Поэтому наиболее точными считаются данные, приобретенные в ходе патологоанатомического вскрытия. Согласно информации, полученной при анализе слизистых покровов прямой кишки после смерти пациентов, полипы обнаруживаются в 30 процентах случаев.
По данным американских ученых полипы этого отдела кишечника обнаруживаются у 10 процентов всех пациентов, возраст которых превышает 45 лет. Среди входящих в эту группу людей у 1 процента наблюдаются злокачественные образования. В целом, риск перерождения одиночного полипа в раковую опухоль составляет 4 процента. При множественных полипах вероятность озлокачествления увеличивается до 20 процентов. При раннем обнаружении симптомов, указывающих на злокачественность полипа и принятии адекватных мер по лечению, выживаемость составляет 84 процента.
Интересные факты Полипозные образования прямой кишки считаются предраковым состоянием и наиболее часто встречаются у жителей экономически развитых стран. Одним из названий этой патологии является болезнь богатых людей. Лидерами по распространенности полипов прямой кишки являются Соединенные Штаты Америки и Канада. Ученые считают, что этот факт объясняется тем, что на вероятность возникновения полипов большое влияние оказывают особенности питания жителей этих стран. Традиционным блюдом у американцев и канадцев являются гамбургеры, хот-доги и другая продукция фаст-фуда. Сказывается на распространенности полипов и приверженность жителей этих стран к жирному мясу и блюдам быстрого приготовления. Так, в Индии и Африке, где в меню преобладают растительные продукты, полипы прямой кишки встречаются значительно реже. По причине массового перехода россиян на западный тип питания в последние 5 – 10 лет процент развития полипов прямой кишки значительно увеличился.
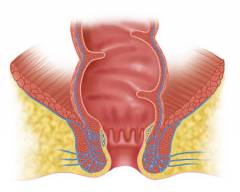
Анатомия прямой кишки
![]()
Прямая кишка – это часть толстого
кишечника, который представляет собой конечный отдел пищеварительной системы. Свое название она получила благодаря своему строению. Так, на своем протяжении прямая кишка практически не делает изгибов, а имеет прямое направление.
Располагается прямая кишка в малом тазу на уровне третьего крестцового позвонка. Ее протяженность варьирует от 14 до 18 сантиметров. Диаметр ее неодинаков на всем протяжении. В начале прямая кишка имеет окружность 3 – 4 сантиметра, в среднем своем отделе она расширяется до 7 – 8 сантиметров и в конце сужается опять до 4 – 5 сантиметров. Самая широкая часть кишки называется – ампулой прямой кишки, а суженная ее часть – заднепроходным каналом, который заканчивается анальным отверстием (
анусом).
У женщин прямая кишка граничит с маткой и задней стенкой влагалища, у мужчин - с мочевым пузырем и предстательной железой. Сзади прямой кишки расположен крестец и копчик.
Физиология прямой кишки
В прямой кишке завершаются конечные процессы ферментативного расщепления оставшихся веществ и формирование каловых масс. Слизистая прямой кишки постоянно выделяет слизь, необходимую для формирования кала.
За сутки в толстый кишечник попадает в среднем около четырех литров пищи. Благодаря перистальтическим сокращениям происходит их сгущение до 200 граммов кала. Он состоит из клетчатки, сухожильных волокон, продуктов жизнедеятельности самой кишки и ее
микрофлоры. По мере накопления каловых масс в просвете прямой кишки происходит раздражение рецепторов (
заложенных в ее стенке) и запуск сложного процесса дефекации.
Строение стенок прямой кишки
Стенки прямой кишки образуются несколькими слоями.
Слоями прямой кишки являются: - слизистый слой;
- подслизистый слой;
- мышечный слой;
- наружный слой.
Слизистый слой Является самым внутренним слоем, который обращен в полость прямой кишки. Слизистая оболочка прямой кишки очень хорошо развита, что облегчает продвижение каловых масс по ее поверхности. Поверхность слизистого слоя выстлана различными видами эпителиальной ткани. Так, в образовании слизистой участвует многослойный плоский эпителий и переходный эпителий. Переходный эпителий, который идет от сигмовидной кишки, выстилает только начальные отделы, в то время как многослойный плоский эпителий формирует конечный отдел.
В слизистой прямой кишки располагаются многочисленные железы, функцией которых является вырабатывание слизи. Эта слизь увлажняет внутреннюю поверхность кишки, делая ее скользкой и подвижной. Это, в свою очередь, облегчает продвижение каловых масс по прямому кишечнику. Кроме обычных бокаловидных клеток, секретирующих слизь, слизистая содержит множество либеркюновых желез. Они также продуцируют обильное количество слизи. Это объясняет, почему патологии прямой кишки, всегда сопровождаются выделением слизи. В слизистой основе также располагаются скопления лимфоидной ткани.
Слизистая прямой кишки на своем протяжении формирует многочисленные складки. Эти складки имеют не такое расположение, как в остальной части толстого кишечника. Так, ампула прямого кишечника выстлана поперечными складками. В самом же анальном канале имеется десяток продольных складок. Эти продольные складки еще называются анальными столбами. Между ними имеются углубления, которые носят названия заднепроходных пазух. В этих пазухах находятся скопления слизи и анальных желез. В них могут задерживаться инородные объекты, частички кала, патологические выделения, которые впоследствии воспаляются и приводят к развитию
парапроктита.
Подслизистый слой В этом слое располагаются кровеносные и лимфатические сосуды. Так, прямая кишка получает кровоснабжение из верхней, средней и нижней геморроидальной артерии. Лимфатическая система прямой кишки также очень развитая и имеет большое диагностическое значение. Именно по лимфатическим сосудам происходит распространение
инфекции и метастазов. Также в нем проходят многочисленные нервные окончания. Необходимо отметить, что прямая кишка богата иннервирована. Так, нервные окончания формируют в ее подслизистой основе нервное сплетение. Наряду с нервными окончаниями, сосудами и сплетениями в ней заложены железы. Благодаря наличию подслизистого слоя, который состоит из рыхлой соединительной ткани, слизистая оболочка способна смещаться по отношению к другим слоям.
Мышечный слой Мышечная оболочка прямой кишки образована двумя видами мышечной ткани - гладкой и поперечнополосатой. Гладкая мышечная ткань - это та, которая способная сокращаться и расслабляться непроизвольно и автономно. Это значит, что человек не может контролировать (
произвольно напрягать или расслаблять) орган из гладкой мышечной ткани. Деятельностью поперечнополосатой или скелетной мышечной ткани способен управлять человек. Сокращается и расслабляется она произвольно. Так, ампула прямой кишки состоит из гладкой мышечной ткани, в то время как наружный сфинктер заднего прохода состоит из поперечнополосатой мышечной ткани.
Мышечные волокна лежат в два слоя, но направление этих волокон в них хаотично. Так, в подслизистой основе волокна расположены циркулярно, а кнаружи от нее продольно. Такой развитый мышечный слой обеспечивает механическое продвижение каловых масс по прямой кишке по направлению к анальному отверстию. Мышечные волокна (
и гладкой и поперечнополосатой мускулатуры) формируют утолщения, которые называются сфинктерами. Сфинктер – это клапанное устройство, которое регулирует переход содержимого из одной органа в другой. На протяжении всего кишечника существует множество таких сфинктеров - сфинктер Герлаха, Бузи, Кэннона и другие. В строении прямой кишки различаются три сфинктера. В самом ее начале располагается сфинктер прямой кишки, который сформирован из гладкой мышечной ткани, то есть он не подлежит произвольным сокращениям. В заднепроходном канале располагаются два сфинктера - наружный и внутренний. Внутренний сфинктер анального отверстия также является непроизвольным. Однако, наружный сфинктер, который располагается непосредственно под кожей, является произвольным. Он образован поперечнополосатой мышечной тканью, в результате чего сокращается и расслабляется под контролем человека. Данные три сфинктера являются частью аппарата акта дефекации.
Наружный слой Наружный слой представлен брюшиной, которая покрывает переднюю и верхнюю часть прямой кишки.
Различают два отдела прямой кишки - тазовый и промежностный. Тазовый отдел, к которому относится ампула прямой кишки, располагается над диафрагмой таза. Диафрагмой таза называется совокупность мышц, участвующих в поднимании заднего прохода. Промежностный отдел находится под данной структурой и представляет собой заднепроходной канал, который заканчивается анусом.
Причины возникновения полипа прямой кишки
![]()
Точных причин возникновения полипов прямой кишки не известно. Согласно многочисленным исследованиям полипы развиваются в результате комплекса различных причин и факторов риска. Установлено что полипы никогда не развиваются на фоне здоровой слизистой оболочки и поэтому основную роль в их возникновении играют многочисленные хронические и острые заболевания, которые сопровождаются изменениями в слизистой. Немаловажное значение имеет и наследственность.
Причинами возникновения полипов прямой кишки являются: - наследственные факторы;
- особенности питания и связанные с этим длительные запоры;
- хронические патологии толстого кишечника и прямой кишки в целом;
- острые инфекционные заболевания;
- малоподвижный образ жизни и плохая экологическая обстановка.
Наследственные факторы
Отягощенная наследственность играет немаловажную роль в возникновении полипов прямой кишки и толстого кишечника в целом. Установлено что в семье, где один из членов страдает полипами, риск их возникновения у детей повышается в несколько раз.
Некоторые исследования выявили, что полипы среди ближайших родственников встречаются в 10 раз чаще, чем среди общего населения.
Также учитывается и антенатальный (
предродовой) фактор. Многие специалисты считают, что полип является результатом определенных нарушений во
внутриутробном развитии. Нарушения стартуют тогда, когда происходит развитие стенок прямой кишки. Также отмечается взаимосвязь среди близких и дальних родственников в плане не только полипов прямой кишки, но и в целом доброкачественных образований. Не стоит забывать, что полип является предраковым состоянием, способным перейти в злокачественную опухоль. Поэтому в семье с отягощенным онкологическим анамнезом (
случаями онкологии среди членов семьи), риск развития полипов прямой кишки очень высок.
Особенности питания и связанные с этим длительные запоры
Многие специалисты придерживаются того мнения, что полипы являются результатом употребления богатой животными
жирами пищи. Данная пища очень рафинированная и не содержит достаточного количества клетчатки.
К рафинированным продуктам относятся: - белая мука высшего сорта;
- сахар;
- маргарин;
- чипсы;
- газировка;
- копченая рыба и мясо;
- картофель фри;
- консервированные продукты.
Это лишь небольшой перечень продуктов, которые длительно перевариваются и не стимулируют перистальтику кишечника. В результате этого пищевая масса на основе данных продуктов долго задерживается в кишечнике, что является причиной запоров. Установлено, что длительные запоры, приводящие к изменениям слизистой оболочки, являются фактором риска для развития полипов.
Также большинство консервированных и газированных напитков содержат вещества, губительно воздействующие на слизистую. Так, консервы содержат бифинол, который входит, например, в состав лаков, пластмассовых и других промышленных изделий. Большое количество пальмового, хлопкового и других видов масел также не является полезным. Немаловажное значение играют продукты, которые оказывают раздражающее действие на слизистую кишки. Таковыми продуктами, в первую очередь, являются газированные напитки, алкоголь, копченая рыба и мясо.
Хронические патологии прямой кишки и толстого кишечника в целом
К таковым патологиям относятся колит,
язвенный колит и проктосигмоидит. Данные заболевания сопровождаются специфическими изменениями в слизистой, которые являются фоном для развития полипов.
Колит Хроническое воспаление слизистой толстого кишечника и прямой кишки в частности. Он может затрагивать как всю слизистую толстого кишечника (
панколит), так и только прямой кишки (
проктит). Проявляется такая патология периодическими режущими
болями в животе, позывами на дефекацию, чувством сдавливания и распирания. При проктите также наблюдается жидкий, неоформленный стул. Также появляются слизисто-гнойные (
при затяжном течении) или просто слизистые выделения. Функции прямой кишки при этом начинает страдать.
Слизистая оболочка становится отечной, покрасневшей, в ней наблюдаются явления ишемии (
недостатка кислорода в тканях). Длительно текущий колит становится причиной хронических изменений на уровне слизистой, что, в свою очередь, может стать почвой для формирования полипозных образований.
Проктосигмоидит Проктосигмоидит означает то, что в патологический процесс вовлекается и сигмовидная кишка. В этом случае к симптомам поражения прямой кишки присоединяются симптомы воспаления сигмовидной части толстого кишечника. При этом присоединяются боли справа, запоры,
метеоризм, кал со слизью. После дефекации болевые ощущения только усиливаются и при этом начинают отдавать в крестец. Иногда воспаление может переходить на параректальную клетчатку (
скопление жировой ткани вокруг прямой кишки). Воспалительный процесс при этом сопровождается выраженными воспалительными явлениями не только в слизистой, но и во всех слоях прямой кишки.
Данная патология часто рецидивирует, что ведет к дегенеративным изменениям в слизистой. Если присоединяется какой-либо фактор риска развития полипа (
например, малоподвижный образ жизни), то такая слизистая быстро становится почвой для развития полипов.
Язвенный колит
Это хроническое воспалительное заболевание слизистой оболочки, причинами которого являются генетические и аутоиммунные факторы. При язвенном колите воспалительный процесс поражает весь толстый кишечник вместе с прямой кишкой и затрагивает ее слизистый и подслизистый слой.
Изначально слизистая оболочка отекает, а кровеносные сосуды ее набухают. При этом складки, которые формирует слизистая, сглаживаются, а в пазухах начинает скапливаться слизь. Далее появляются изъязвления и места деструкции эпителия, которые могут быть глубокими и проникать до мышечного слоя. Изначально для язвенного колита в остром периоде характерно образование так называемых псевдополипов. Псевдополипом называется утолщенный участок слизистой оболочки, который возникает вследствие длительного воспаления на месте изъязвления. Также псевдополипом может называться место избыточной регенерации эпителия.
Далее формируются кровоизлияния в слизистую и образование многочисленных язв. На месте язв впоследствии остаются очаги некроза (
омертвения тканей) и формируются
абсцессы. Клеточный состав слизистой оболочки начинает меняться - количество бокаловидных клеток уменьшается, а сама слизистая инфильтрируется клетками воспаления (
лимфоцитами, плазмоцитами, нейтрофилами). Все это становится фоном для развития многочисленных полипов на слизистой прямой кишки.
Симптомами язвенного колита также являются частый, неоформленный с примесью слизи стул, боли в животе, ложные позывы на дефекацию.
Острые инфекционные заболевания
Острые кишечные инфекции, которые протекают с поражением толстого кишечника, также могут стать предпосылкой для развития полипов в прямой кишке. Это может быть
дизентерия,
сальмонеллез,
ротавирус. Начинаются всегда такие инфекции с
озноба, поднятия
температуры,
рвоты. Через пару часов (
редко через сутки) стул становится жидким, иногда пенистым, с большим количеством слизи. Возникают болезненные позывы на дефекацию, но опорожнение кишечника не приносит облегчения. Такие патологии опасны возможным переходом в хроническую латентную форму. Но даже если болезнь удается вылечить в остром периоде, слизистая оболочка успевает претерпеть изменения. Отек и воспалительная инфильтрация приводит к поражению клеток эпителия. В них развиваются явления кислородной недостаточности, что ведет к структурным изменениям. Если патогенный микроорганизм начинает паразитировать в эпителии слизистой, то он также нарушает целостность клеточных структур.
Если острые
кишечные инфекции переходят в подострую или хроническую форму, то изменения затрагивают не только структуру, но и организацию клеток.
Малоподвижный образ жизни и плохая экологическая обстановка
Данная причина является особенно актуальной в наши дни. Гиподинамия или же малоподвижный образ жизни с течением времени также может стать причиной формирования полипов. Объясняется это тем, что гиподинамия провоцирует застойные явления в полости кишки. Отток венозной крови и лимфатической жидкости нарушается, что приводит к выходу жидкости из кровеносного русла в ткань и развитию отека. Все это, в свою очередь, усугубляется периодическими запорами, которыми страдают пациенты, ведущие малоподвижный образ жизни.
Таким образом, в слизистой оболочке прямой кишки формируются фоновые изменения для последующего развития полипов.
Подпишитесь на Здоровьесберегающий видеоканал


Симптомы полипа прямой кишки
![]()
Полипы прямой кишки не характеризуются какими-либо специфическими симптомами. Для них характерны те же симптомы что и для большинства патологий прямой кишки.
Симптомами полипов прямой кишки являются: - ощущение дискомфорта и присутствия инородного объекта в прямой кишке;
- болезненность в нижней части живота;
- расстройства стула в виде чередующихся поносов и запоров;
- слизь, а иногда и кровь в кале;
Ощущение дискомфорта и присутствия инородного объекта в прямой кишке
Данный симптом является наиболее специфичным для полипа прямой кишки. Он возникает вследствие давления полипа на стенку прямой кишки. По мере роста полипа полость прямой кишки постепенно сужается, заполняясь объемом полипа.
Симптом появляется только тогда, когда полип приобретает средние и большие размеры. Ощущение инородного тела носит не постоянный характер, а периодический и схваткообразный. Это объясняется движением перистальтических волн кишечника. Пациент, страдающий полипом прямой кишки, ощущает дискомфорт либо в заднем проходе, либо сбоку от лобка.
В далеко зашедших случаях дискомфорт принимает постоянный, распирающих характер. Он усиливается, если у пациента к тому же развиваются запоры, что происходит очень часто при полипах.
Болезненность в нижней части живота
Болезненность в нижней части живота редко является ранним симптомом. Она возникает вследствие застойных явлений в прямой и толстой кишке в целом. Так, по мере своего роста, полип заполняет просвет прямой кишки. Это, в свою очередь, нарушает эвакуацию каловых масс из нее, что и является причиной длительных запоров.
Накапливаясь в петлях кишечника, застоявшиеся массы растягивают их, что сопровождается болезненными ощущениями. Еще одной причиной болей являются болезненные газы, которые также наполняют петли кишечника и растягивают их. В петлях заложены многочисленные нервные окончания и сплетения, раздражение которых и провоцирует
боль.
Расстройства стула в виде чередующихся поносов и запоров
Расстройства стула у пациентов с полипами отмечаются уже на ранних стадиях болезни. Чаще всего отмечаются длительные запоры, которые являются следствием механического препятствия, создаваемого полипом. Так, полип, растущий в просвет прямой кишки, создает препятствие для эвакуации каловых масс. Изначально запоры отмечаются с редкой периодичностью и часто сменяются жидким стулом (
поносом).
Диарея или понос является результатом раздражения слизистой растущим полипом. Таким образом, у пациента на начальном этапе отмечается чередование задержки стула и диареи. Однако по мере роста полипов запоры становятся хроническими. Стул может наблюдаться один – два раза в неделю. Длительность запоров зависит от того насколько просвет прямой кишки заполнен полипами. Зачастую длительные запоры являются единственным симптомом, с которым пациент обращается к врачу.
Слизь и кровь в кале
Слизь в кале является постоянным симптомом полипов в прямой кишке. Ее присутствие в стуле объясняется гиперсекрецией слизистых клеток. Известно, что в слизистой прямой кишки располагается большое количество бокаловидных клеток и желез. Они продуцируют слизь, которая в норме увлажняет прямую кишку и облегчает продвижение каловых масс по ней. Однако полип раздражает своим ростом слизистую и провоцирует усиленную секрецию желез. В результате этого секретируется избыточное количество слизи, которое скапливается в заднепроходных пазухах. Длительное скопление слизи может осложняться инфицированием, и тогда появляются слизисто-гнойные выделения.
Эта слизь или гной (
если присоединилась инфекция) выходит вместе с калом, когда человек испражняется после длительного запора.
Кровь, которая появляется в стуле или выделяется из ануса, является грозным признаком. Она может появляться вследствие нарушения целостности кровеносных сосудов, заложенных в подслизистом слое прямой кишки. Также кровянистые выделения могут быть следствием защемления или некроза полипа прямой кишки. Как правило, кровотечения изначально необильные и проявляются в виде полоски крови на поверхности каловых масс. Небольшие латентные потери крови могут привести к развитию
анемии.
Классификация полипов
Различают несколько видов полипов прямой кишки. Так, полипы классифицируются по гистологическому строению, по количеству, по размеру и по форме.
Классификация полипов по фактору множественности следующая: - одиночные – выявляется один полип, чаще всего среднего или крупного размера;
- множественные – которые могут располагаться по группам или хаотично (рассеяно);
- диффузные – полипов много и их не сосчитать, наблюдается при семейном полипозе.
Классификация полипов по форме следующая: - в виде гриба на толстой или на тонкой ножке;
- в виде виноградной грозди;
- в виде губки;
- в виде плотного узла.
Классификация полипов по гистологическому строению следующая: - железистые полипы;
- гиперпластические полипы;
- ворсинчатые полипы;
- железисто-ворсинчатые.
Чаще всего встречаются железистые полипы (
или аденомы), которые отмечаются в половине процентов случаев. Железисто-ворсинчатые полипы встречаются у 20 процентов пациентов, а ворсинчатые - у 14 процентов больных. Реже всего наблюдаются гиперпластические полипы, на долю которых приходится всего 2 процента.
Железистые полипы развиваются из ткани желез. Представляют собой разрастание (
гиперплазию) эпителиальной ткани прямой кишки. Чаще всего имеют форму гриба, но также могут иметь и шарообразную форму или ветвистый вид, стелящийся над поверхностью слизистой. Как правило, они имеют средние размеры от 2 до 3 сантиметров, расположенные на широкой ножке либо на основании. Железистые полипы имеют плотную консистенцию и розоватую окраску, похожую на цвет слизистой. Они редко кровоточат или изъязвляются. Но зато они чаще всего склоны к переходу в злокачественный рак (
малигнизации).
Ворсинчатые полипы также образуются из эпителиальной ткани. Растут они внутрь просвета прямой кишки и могут иметь вид узла либо стелющуюся форму. Полип в форме узла располагается на широкой и короткой ножке. При стелящейся форме полип тянется вдоль стенки прямой кишки. Ворсинчатый полип обильно снабжен кровеносными сосудами, из-за чего имеет ярко-красный цвет. По этой причине этот вид полипов часто кровоточит, изъязвляется и некротизируется. Ворсинчатые полипы переходят в злокачественный рак в 40 процентах случаев. Как и железистые полипы, ворсинчатые образования имеют большие размеры - более 3 сантиметров.
Гиперпластические полипы, как правило, имеют небольшие размеры, до 0,5 сантиметра. Они обладают мягкой консистенцией, в основе которой находятся удлиненные и кистозные расширения крипт. Такие полипы не сильно возвышаются над уровнем слизистой, поэтому обструкция заднепроходного канала наступает позже.
Диагностика полипа прямой кишки
![]()
Диагностика полипов прямой кишки заключается в пальцевом исследовании прямой кишки, ректороманоскопии, рентгенологическом исследовании и взятии биопсии. Золотым стандартом является ректороманоскопия, которой всегда должно предшествовать пальцевое исследование.
Учитывая, что специфической симптоматики при полипе прямой кишки нет, данные исследования являются обязательными при постановке диагноза.
Пальцевое исследование прямой кишки
Это исследование является первичным методом диагностики. Метод позволяет изучить участок прямой кишки, протяженностью до 10 сантиметров он заднепроходного отверстия. Пальцевое исследование является обязательным, особенно в тех случаях, когда предполагается дальнейшая ректороманоскопия.
Исследование носит ориентировочный характер, но также может быть и целенаправленным исследованием, направленным на детализацию признаков полипов.
Цели пальцевого исследования прямой кишки следующие: - оценка проходимости анального канала;
- оценка состояния сфинктеров;
- оценка состояния слизистой – определение ее подвижности и эластичности;
- предварительное выявление и пальпация полипа;
- оценка патологического отделяемого (может выявляться кровь или слизь);
- определение в необходимости дальнейшего исследования.
Методика исследования Пальцевое исследование может проводиться в положении пациента лежа на боку с согнутыми ногами или же в коленно-локтевом положении пациента. Предварительно врач тщательно осматривает область заднего прохода. Далее указательный палец в перчатке, обильно смазанной вазелином, медленно вводится в задний проход. Исследование заключается в поэтапном ощупывании пальцем стенок прямой кишки, чаще всего начиная с задней. Как правило, полипы локализуются на передней или задней стенки, поэтому им уделяется особое внимание. Также тщательно исследуется ампулярный отдел прямой кишки. Выявляемый полип может пальпироваться как плотный узел, небольшое разрастание или как гроздь винограда.
Ректороманоскопия
Это эндоскопический метод исследования, который заключается в визуализации слизистой прямой кишки с помощью ректоскопа. Ректоскопом называется эндоскопическая трубка, полая внутри, снабженная оптической системой. Метод позволяет исследовать толстый кишечник протяженностью до 30 сантиметров от наружного отверстия.
Перед тем как вести прибор в полость прямой кишки его смазывают вазелином или гелем. Далее его вводят в полость прямой кишки и подсоединяют к осветительному прибору. Для того чтобы легче осматривать полость, через ректоскоп подается струя воздуха. Она расправляет складки прямой и сигмовидной кишки, делая обзор полости более доступным. Врач визуализирует слизистую прямой и сигмовидной кишки, обращая внимание на цвет, влажность, эластичность, рельеф, наличие патологических изменений. Здоровая слизистая без деструктивных изменений имеет розовую окраску, блестит, поверхность ее гладкая, а световой рефлекс выражен хорошо. Сосудистый рисунок здоровой прямой кишки проявляется умеренно.
При эндоскопическом исследовании каждый вид полипа имеет свою характеристику. Так, ворсинчатые полипы занимают большую площадь, потому как стелются по стенкам прямой кишки. Они ярко выделяются на фоне бледно-розовой слизистой своим ярко-красным цветом. Поверхность их бархатистая и легко уязвимая. Если на поверхности ворсинчатого полипа видны изъязвления, то это является неблагоприятным признаком возможной малигнизации. Поэтому если во время данной процедуры врач выявляет полип с такими признаками, он делает биопсию (
берет часть полипа на исследование).
Железисто-ворсинчатые полипы также имеют бархатистую поверхность, слегка матовую окраску. Размер таких полипов колеблется от 2 до 3 сантиметров. Иногда они могут иметь дольчатую структуру. Дольки полипа могут некротизироваться, эрозироваться (
переходить в эрозии) и покрываться фибрином. Нити фибрина, покрывающие полип при ректороманоскопии, выглядят в виде белесоватого, вязкого налета. Из-под фибрина может выделяться и сочиться кровь, которая вытекает со дна язвочек. Железистые полипы имеют плотную консистенцию и характерную форму - чаще они принимают форму гриба или узла. Гиперпластические полипы лишь слегка возвышаются над уровнем слизистой. Нередко они располагаются рядом с гипертрофированными лимфатическими узлами.
Если врач, проводящий ректороманоскопию, обнаружил полипы в прямой кишке, то в обязательном порядке должен исследовать и вышележащую сигмовидную кишку. Несмотря на то, что на область прямой кишки приходится более 50 процентов полипов всего толстого кишечника, необходимо исследовать и другие отделы толстого кишечника.
Противопоказаниями к ректороманоскопии являются: - обильное кровотечение;
- сужение просвета прямой кишки, которое может быть либо врожденным, либо приобретенным;
- острые воспалительные заболевания прямой кишки, например, острый проктит;
- трещина анального канала.
Для того чтобы провести ректороманоскопию необходимо специальная подготовка.
Подготовительные мероприятия к ректороманоскопии В первую очередь необходимо очистить кишечник. С этой целью назначаются эвакуаторные клизмы накануне исследования. Первую клизму с использованием 2 литров воды проводят вечером перед процедурой. Предварительно врач может порекомендовать осмотическое слабительное, например, дюфалак. Утром за 4 – 5 часов до исследования клизму повторяют. Можно сделать одну или две клизмы, во втором случае между клизмами делают перерыв в 45 минут. Для проведения клизмы необходимо использовать кипяченую воду.
Ужин накануне должен быть легким не позднее 4 – 5 часов вечера. Исключается принятие тяжелой, трудноперевариваемой пищи. Рекомендуется поужинать кашей, легким бульоном или супом. Утром завтрак не принимается.
Рентгенологическое исследование прямой кишки
К данному методу прибегают реже, нежели к вышеперечисленным двум. Но, тем не менее, данное исследование является дополнительным методом, когда диагностика полипов затруднена.
При исследовании прямой кишки применяется метод контрастирования, который называется еще
ирригоскопией. При данном методе в полость кишки вводится контрастное вещество, которое поглощает рентгеновские лучи. При этом стенки кишечника становятся более очерченными и контрастными.
Метод проведения ирригоскопии В качестве контраста используют смесь сульфата бария, которую вводят ретроградно, то есть через прямую кишку. Пациент находится в положении лежа на боку. В полость прямой кишки вводится наконечник клизмы, через который подается контраст. Происходит постепенное заполнение прямой кишки, а затем сигмовидной и других отделов толстого кишечника. Далее делаются прицельные и обзорные снимки.
При наличии полипа, растущего в полость прямой кишки, наблюдается феномен, называющийся дефектом наполнения. Данный дефект проявляется в незаполнении контрастным веществом места, где растет полип.
Ирригоскопия может проводиться методом двойного контрастирования. Это означает, что параллельно барию в просвет кишки вводится воздух. Это дополнительно растягивает полость кишечника, что позволяет лучше оценить состояние слизистой.
Подготовка к проведению ирригоскопии Для проведения данного исследования также необходимо тщательно опорожнить кишечник. За сутки до проведения исследования назначают легкую
диету, а вечером принимают слабительные средства и делают клизму. Диета должна исключать газообразующие продукты (
бобовые, кофе, капусту), содержать легкоусвояемую пищу.
Утром принятие пищи исключается.
Лабораторная диагностика
Лабораторная диагностика полипов прямой кишки заключается в проведении
общего анализа крови и
биохимического анализа крови, а также копрологического исследования (
анализ кала). Данные анализы не являются методом выявления самих полипов, поскольку нет специфических лабораторных тестов для диагностики полипов. Но, тем не менее, они позволяют выявить причины полипов либо их последствия. Так, такой частый симптом как ректальное кровотечение часто осложняется анемическим синдромом. Он проявляется пониженной концентрацией
гемоглобина в крови и снижением числа
эритроцитов. Поэтому в общем анализе концентрация гемоглобина падает ниже 120 граммов на литр. Также снижается и количество эритроцитов, которое может быть менее 3,7 x 10
12 в одном литре крови.
Анализ кала или копрограмма позволяет выявить наличие слизи в кале, остатков непереваренной пищи, присутствие форменных элементов крови. При полипах прямой кишки копрограмма выявляет лишь повышенное содержание слизи и присутствие крови. В то же время другие параметры копрограммы могут свидетельствовать о причинах развития полипов прямой кишки. Например, при хронических заболеваниях прямой кишки, которые являются фоном для развития полипов, в кале нарушено соотношение «полезных» и «вредных» микроорганизмов. Такое состояние называется
дисбактериозом.
Также в обязательном порядке рекомендуется провести анализ кала на скрытую кровь.
Наименее безболезненным и наиболее информативным исследованием (
позволяет оценить точные размеры, форму, состояния) является метод
компьютерной томографии. Метод не требует подготовки, практически не имеет противопоказаний. Единственным недостатком является его стоимость.
Лечение полипа прямой кишки
![]()
Лечение полипа крайне редко включает консервативные (
медикаментозные) методы. Никакие медикаменты не способствуют удалению или регрессии полипов. Единственно, что врач может рекомендовать - это кратковременное симптоматическое лечение, которое временно устранит симптомы.
Это могут быть препараты из серии антифлатулентов или спазмолитики. Первые уменьшают болезненное
вздутие, которое является следствием постоянных запоров. Вторые уменьшают болезненные ощущения, которые также являются частым спутником полипов, из-за перерастяжения петель кишечника каловыми массами.
К антифлатулентам относится препарат симетикон, который уменьшает поверхностное натяжение пузырьков, делая их меньше. Ко второй группе препаратов относится медикамент но-шпа.
Лечение чистотелом
Некоторые специалисты придерживаются такого медикаментозного лечения как клизмы на основе чистотела. По утверждению этих же специалистов чистотел воздействует на доброкачественные полипы прямой кишки, вызывая их отторжение. Необходимо сразу отметить, что данный метод строго противопоказан в случае злокачественных полипов, наличия у пациента язвенного колита,
геморроя, трещин анального прохода.
Клизмы из чистотела рекомендуются лишь небольшой группе пациентов с небольшими доброкачественными полипами на ножке.
Метод применения Свежий чистотел в количестве 50 граммов растирают до кашицеобразной массы и заливают 300 миллилитрами (
одним стаканом) охлажденной кипяченой воды. Полученный процеженный раствор вводят в клизме. Перед применением лечебной клизмы на основе чистотела делают очистительную клизму. Ставить такие клизмы рекомендуется через день. Курс лечения равняется 15 – 20 клизмам.
Существуют многочисленные данные по поводу неэффективности этого метода, поэтому необходимо сдержанно относиться к его применению.
Оперативное лечение
Основным методом лечения полипов прямой кишки является операция. Это может быть полноценная хирургическая операция, если полип большой или если их несколько. Но также это может быть и эндоскопическая операция.
Чаще всего прибегают к методу петлевой электрокоагуляции. Данный метод относится к методам электрохирургии и особенно распространен в наши дни.
Электрокоагуляция предполагает воздействие на пораженные ткани электрическим током постоянной или переменной частоты. В народе данную процедуру еще называют прижиганием. При данном методе используется специальный наконечник, который нагревается до необходимой температуры. Когда этот наконечник прикасается к тканям, в месте, до которого он дотронулся, происходит, своего рода, ожог. Жидкость из клеток испаряется, а сами ткани сворачиваются. Таким образом, происходит удаление ткани, формирующей полип.
Метод проведения электрокоагуляции Больного перед операцией подготавливают также как для ректороманоскопии. Производится очистка кишечника, накануне исключается ужин и завтрак непосредственно перед операцией. Чтобы хорошо очистить кишечник применяются осмотические слабительные - лактулоза, мукофальк.
Проводится премедикация (
предварительное введение лекарственного препарата), которая заключается во внутримышечном введении
успокоительных средств. Далее пациент принимает коленно-локтевое положение, как при проведении ректороманоскопии. В анальный канал вводится ректоскоп, предварительно обработанный увлажняющим гелем. В трубку ректоскопа вводятся щипцы, которыми захватывается ножка полипа. Когда щипцы охватывают полип, к их рукоятке подводится аппарат для диатермии. Этот аппарат состоит из электродов, которые представляют собой свинцовые пластины и источника переменного или постоянного тока. После того как сам наконечник был подведен к щипцам, включается ток. Сама процедура электрокоагуляции длится несколько секунд. За это время происходит обугливание ножки или основания полипа. Если этого не произошло, подача тока повторяется. После того как полип обуглился, он вынимается. На месте бывшего полипа остается раневая поверхность, которая прижигается дополнительно.
Если полип без ножки и без основания, а размеры его большие, то врач прижигает его по частям. После такой процедуры на месте полипа остается обширная раневая поверхность, которая требует повторного вмешательства. Поэтому дополнительно проводится еще несколько операций методом электрокоагуляции с перерывом в 2 – 3 недели.
Если полип был на ножке или основании, а ожоговая поверхность не превышает более 1 сантиметра, то повторной операции не требуется. В этом случае назначается лишь постельный режим и щадящая диета.
Необходима ли операция при полипе прямой кишки?
![]()
Операция является единственным методом лечения полипов прямой кишки на сегодняшний день, так как лекарственная терапия признана малоэффективной. В зависимости от количества и характера образований назначается хирургическое или эндоскопическое удаление полипов. При отсутствии адекватного лечения полипы могут стать причиной различных осложнений.
Причинами, по которым необходима операция при полипе прямой кишки, являются: - переход полипа в раковую опухоль;
- возникновение кишечной непроходимости;
- развитие острого энтероколита (воспалительного поражения стенок кишечника);
- развитие парапроктита (воспаления жировой ткани рядом с прямой кишкой);
- нарушения стула;
- формирование каловых камней;
- образование трещин в прямой кишке;
- развитие анемии.
Переход полипа в раковую опухоль
К перерождению в раковое образование склоны полипы аденоматозного типа (
аденомы), которые составляют более 75 процентов всех полипов кишечника. Особенно опасны аденомы ворсинчатого типа, которые отличаются от других типов образований множественными наростами в форме веток на поверхности. Другим критерием, который увеличивает риск озлокачествления полипа, является его размер. Так, при опухолях, чей диаметр достигает 20 миллиметров, вероятность развития рака возрастает на 20 процентов.
Величина риска перерождения полипа в раковую опухоль связана и с его формой. Согласно наблюдениям, образования на широком основании чаще подвергаются малигнизации (
перерождению в рак), чем полипы на тонкой ножке. Аденомы на широком основании более агрессивны по своему характеру, так как отсутствие ножки обеспечивает быструю миграцию злокачественных клеток в остальные структуры.
Возникновение кишечной непроходимости
При больших полипах может развиваться кишечная непроходимость. Проявляется это осложнение полипов прямой кишки острыми болями по типу схваток, которые локализуются в зоне, расположенной внизу живота. Возникают боли чаще всего через 2 – 3 часа после принятия пищи. Также отмечается обильная постоянная рвота и длительное отсутствие опорожнения кишечника.
Последствиями полипа прямой кишки являются: - интенсивные потери жидкости и электролитов;
- интоксикация застойным содержимым кишечника;
- обезвоживание и истощение организма.
При отсутствии адекватной и своевременной помощи в результате кишечной непроходимости из-за полипов может развиться некроз (
омертвение) стенок кишечника. Вследствие этого каловые массы могут излиться в брюшину и вызвать ее воспаление (
перитонит). Это заболевание трудно поддается лечению и обладает высоким процентом летальных исходов.
Развитие острого энтероколита
На полипы в прямой кишке оказывает раздражающее действие содержимое кишечника, в результате чего их поверхность изъязвляется. Язвы начинают воспаляться, и процесс распространяется на здоровые слизистые ткани прямой кишки, вызывая энтероколит.
Проявляется это осложнение внезапно, болью и вздутием живота,
тошнотой, иногда рвотой. Также характерно сильное урчание в животе и ощущение тяжести в брюшной полости. Для этого расстройства свойственно увеличение температуры и диарея. Каловые массы обладают сильным зловонным запахом и могут содержать кровяные прожилки. При несвоевременной врачебной помощи энтероколит являет собой опасность для жизни пациента, так как может привести к перфорации стенок кишечника и заражению крови.
Развитие парапроктита
Одним из последствий отсутствия правильного лечения полипа прямой кишки является парапроктит. Это осложнение развивается из-за проникновения инфекционного процесса из прямой кишки в ткани жировой клетчатки. При этом в жировой клетчатке формируется гнойник, который может быть наружным или внутренним. Причиной инфекции могут быть изъязвленные полипы, трещины прямой кишки и другие дефекты слизистой, которые провоцируют эти новообразования.
При парапроктите больного беспокоят сильные боли в области прямой кишки или промежности. По мере увеличения гнойника боли могут приобретать пульсирующий дергающий характер. Проникновение
токсинов в кровь сопровождается повышенной температурой, вялостью пациента, снижением работоспособности. В большинстве случаев это заболевание приобретает хроническую форму, значительно снижая качество жизни пациента.
Нарушения стула
Нарушения стула при полипах прямой кишки могут проявляться как запорами, так и поносами. Характер нарушений зависит от типа и локализации полипа. Также запоры и поносы могут чередоваться между собой.
Аденомы ворсинчатого типа выделяют воду и соли, что является причиной интенсивной водянистой диареи. Последствием такого расстройства является гипокалиемия (
снижение уровня калия в крови), которая может вызвать поражение всех жизненно важных систем организма.
При расположении полипов близко к анальному отверстию пациента может беспокоить недержание стула и сильное выделение газов.
Некоторые полипы уменьшают просвет кишечника, что затрудняет эвакуацию кишечного содержимого и приводит к запорам.
Формирование каловых камней
На фоне запоров, сопровождающих полипы прямой кишки, происходит затвердевание каловых масс и образование каловых камней. Камни представляют собой твердые округлые уплотнения, диаметр которых в среднем достигает 120 миллиметров. Присутствие камней в прямой кишке негативно сказывается как на функциональности пищеварительной системы, так и на состоянии пациента в целом.
Результатами отсутствия правильного лечения полипов являются: - постоянный дискомфорт и боли в животе;
- плохое усваивание пищи;
- угнетенное эмоциональное состояние;
- интоксикация организма;
- снижение иммунитета.
Образование трещин в прямой кишке
Полипы прямой кишки затрудняют процесс дефекации, в результате чего пациенту приходится сильно напрягать мышцы ануса при опорожнении. Из-за этого могут возникнуть трещины, которые представляют собой дефекты слизистой различных форм. Величина трещины может варьировать от 2 – 3 до 20 миллиметров. Увеличивают вероятность формирования трещин воспалительные поражения прямой кишки, которые развиваются по причине полипов.
Основным симптомом этого осложнения является сильная боль во время опорожнения кишечника. Также могут присоединяться несильные кровотечения, при которых из заднего прохода выделяется яркого цвета кровь, не смешанная с каловыми массами. В запущенных случаях стул может сопровождаться гнойными выделениями.
Выраженный болевой синдром приводит к тому, что нарушается процесс дефекации, на фоне которого развиваются запоры.
Развитие анемии
Кровотечение из прямой кишки – самый частый признак присутствия полипа в этом органе. Кровотечение может быть явным или скрытым и развиваться по причине изъязвленное поверхности полипа. Также это явление может наблюдаться в тех случаях, когда повреждается тонкая ножка полипа. Длительное кровотечение приводит к анемии, при которой у пациента отмечается бледность, снижается общий физический тонус, появляется
слабость.
Виды операций при полипах прямой кишки
![]()
Операция является единственным методом лечения полипов прямой кишки. Существует несколько вариантов ее проведения. Так, удаление полипов может происходить хирургическим или эндоскопическим путем.
Эндоскопический метод предполагает удаление полипов с помощью ректоскопа без проведения разрезов на теле человека. Эндоскопическая операция еще называется минимально инвазивной (
травмирующей) операцией, поскольку наносит наименьший ущерб тканям. Она сопровождается меньшей потерей крови, не таким интенсивным процессом образования
спаек, а также не требует общего наркоза. Эндоскопическое удаление полипов сокращает длительность реабилитационного периода. Само удаление полипа (
будь то прижигание или иссечение) проводится непосредственно в полости прямой кишки. Это означает, что не требуется нанесение дополнительных разрезов, чтобы найти доступ к полипу.
Методы удаления полипов прямой кишки следующие: - метод электрокоагуляции ножки полипа;
- трансанальное иссечение полипа;
- метод трансанальной эндоскопической микрохирургии (ТЭМ);
- метод электроэксцизии;
- метод резекции.
Метод электрокоагуляции ножки полипа
Данный метод предполагает деструкцию (
разрушение) ножки или основания полипа, путем воздействия на него электрическим током. После того как ножка разрушена, полип захватывается петлей и вытаскивается через ректоскоп. Перед проведением электрокоагуляции в обязательном порядке делается биопсия полипа.
Показаниями для полипэктомии методом электрокоагуляции являются: - одиночный полип;
- полип располагается на расстоянии от 10 до 30 сантиметров от заднепроходного отверстия;
- отсутствие признаков озлокачествления;
- размеры полипа от 1 до 3 сантиметров.
Процедура проводится как ректороманоскопия. Пациент предварительно подготавливает кишечник, очищая его и уменьшая концентрацию газов в нем. Накануне операции он не завтракает. В прямую кишку медленно вводится ректоскоп. Изначально врач вновь осматривает полип (
или полипы) - его размеры, местоположение, наличие некрозов (
омертвений) в нем. Далее в трубку ректоскопа вводится диатермическая петля, которой захватывается ножка полипа. После того как ножка фиксирована, к петле подается ток. Коагулирование (
сворачивание тканей) ножки или основания происходит за пару секунд. После этого врач острожным рывком вытаскивает обугленный полип.
Реабилитационный период после такой манипуляции заключается в соблюдении постельного режима и диеты. Вариантом электрокоагуляции является метод фульгурации. Он заключается в однократном прикосновении электрода к поверхности полипа. Такой метод применяется при мелких полипах размером 0,2 – 0,3 сантиметра. После прикосновения электрода такие мелкие полипы сжигаются. Несмотря на кажущуюся легкость метода данная процедура может осложняться прободением стенки кишечника.
Трансанальное иссечение полипа
Данный метод оперативного вмешательства рекомендуется в случае ворсинчатых и аденоматозных полипов, которые располагаются на расстоянии не более 10 сантиметров от заднего прохода. Перед операцией также проводится несколько очистительных клизм.
Проводится местная анестезия с 0,25-процентным раствором новокаина по методу Вишневского. Далее с помощью ректального зеркала расширяется анальный проход.
Если полип располагается на ножке или на нешироком основании, то производят пересечение ножки или основания. Если основание широкое, то производится иссечение разрезом в виде овала.
Раневую поверхность в обязательном порядке обрабатывают растворами антисептиков. После того как образование было удалено, в полость прямой кишки вводится пропитанный мазью Вишневского тампон. Тампон извлекается на следующий день.
Главным недостатком данного метода является высокий риск кровотечения. Оно требует либо накладывания швов, либо электрокоагуляцию кровоточащих сосудов.
Спустя 2 – 3 месяца проводится контрольная ректороманоскопия.
Метод трансанальной эндоскопической микрохирургии (ТЭМ)
Метод ТЭМ – это метод эндоскопического удаления полипов с помощью хирургического проктоскопа. Данный инструмент вводится в полость прямой кишки, аналогично ректоскопу. Далее к нему подсоединяется устройство для освещения стенок прямой кишки и для подачи углекислого газа, который будет раздувать полость кишки. И свет, и раздутая углекислым газом полость способствуют лучшей визуализации полипов.
Также может подсоединяться видеокамера, которая будет многократно увеличивать изображение и передавать ход операции на экран.
Удаление полипа проводится специальным эндоскопическим инструментарием, который также вводится в проктоскоп.
Преимущества метода ТЭМ следующие: - полип можно удалить из любого отдела прямой кишки;
- если возникает кровотечение, то его останавливают в ходе самой операции методом коагуляции;
- полип можно удалить единым блоком без разрезания его на части, что является очень важным для последующего гистологического изучения;
- иссекать полип можно в пределах любого слоя прямой кишки.
Метод электроэксцизии
Метод предполагает иссечение полипа электропетлей. Через введенный в прямую кишку ректоскоп вводится электропетля, которая накидывается на полип. После того как петля накинута, через нее пропускают ток. Петля нагревается до высоких температур, а вместе с ней и эпителиальная ткань полипа. Происходит термический ожог, который приводит к омертвению клеток. При затягивании петли происходит как бы срезание полипа. После срезания полипа он извлекается из полости прямой кишки также эндоскопическим методом.
Преимуществом данного метода является одновременная коагуляция кровеносных сосудов. Это исключает такое осложнение как кровотечение. Так, многие полипы обильно снабжены кровеносными сосудами, что приводит к таким осложнениям как ректальное кровотечение. Кровотечение может возникнуть во время самой операции. При электроэксцизии, когда сосуды полипа коагулируют, этого не происходит.
Метод резекции
Данный метод полипэктомии является радикальным и применяется тогда, когда есть признаки малигнизации полипа. Если полип злокачественный, то производится либо резекция прямой кишки вместе с полипом, либо экстирпация (
удаление) части прямой кишки. Оба варианта проходят под общим наркозом.
Если злокачественный полип располагается в средней и нижней части прямой кишки, то осуществляется нижняя передняя резекция. После введения пациента в наркоз производится разрез передней абдоминальной стенки в нижней части живота. Далее удаляется часть прямой кишки вместе с полипом. Длина удаляемого участка прямой кишки зависит от степени злокачественности полипов. Если это уже малигнизированный полип с проникновением ракового процесса в близлежащие ткани, то проводится экстирпация (
полное удаление) прямой кишки. Если появились уже метастазы, то вместе с прямой кишкой удаляются и лимфатические сосуды.
Реабилитация после операции по поводу полипа прямой кишки
![]()
Задачей реабилитации после операции по поводу полипа прямой кишки является восстановление всех функций прооперированного органа и предупреждение осложнений. Длительность восстановительного периода и характер реабилитационных мероприятий определяются типом перенесенной операции.
Мерами реабилитационной поддержки после операции при полипе прямой кишки являются: - соблюдение диеты;
- выполнение физических упражнений;
- контроль возможных осложнений.
Соблюдение диеты
Диетотерапия является залогом успешной реабилитации пациентов после операции при полипах прямой кишки. Диета включает в себя 3 этапа, каждый из которых обладает своими правилами.
Первый этап диеты Начальный этап диеты продолжается 2 – 3 дня с момента операции. Первые сутки запрещается прием пищи и жидкости внутрь. Поддержка пациента осуществляется при помощи ввода питательных составов через вену. Спустя 24 часа разрешается прием жидкости в ограниченном объеме (
не более 50 миллилитров за один раз).
Блюдами, которые можно употреблять на начальном этапе диеты, являются: - овощной бульон;
- фруктовый компот из несладких фруктов;
- отвар шиповника;
- слабый мясной бульон;
- кисель или желе;
- рисовый отвар (если ранее рис не вызывал запоров).
Целью диеты первого этапа является снижение двигательной активности и секреторной функции кишечника. Это необходимо для того, чтобы предупредить выработку желчи и пищеварительных
ферментов, которые могут оказать пагубное влияние на швы или пораженные ткани кишечника.
Второй этап диеты При нормальном самочувствии пациента с 3 дня разрешается расширение рациона. В меню можно вводить жидкие каши, суфле из нежирного мяса, яйца всмятку (
не более одной штуки в сутки), слизистые супы на основе мясного или овощного бульона. Для приготовления каш и супов рекомендуется использовать пшеничную, рисовую и овсяную крупу. При вводе новых продуктов в рацион питания необходимо контролировать состояние пациента. Если после употребления какого-нибудь блюда наблюдается боль, тошнота или вздутие живота, от него следует отказаться.
Целью второго этапа диеты является постепенное увеличение нагрузки на кишечник и нормализация стула. Продолжается второй этап диеты до момента выписки пациента из больницы.
Третий этап диеты При отсутствии противопоказаний спустя 10 – 14 дней пациента выписывают из стационара и переводят на щадящую диету. Соблюдение диеты рекомендуется в последующие 3 – 4 месяца.
Вне зависимости от характера проведенного хирургического вмешательства пациенты должны соблюдать определенные правила при выборе и приготовлении продуктов.
Правилами диеты после операции по поводу полипов прямой кишки являются: - Дробное питание. Употреблять пищу необходимо малыми дозами, по 6 – 7 раз в день. Это позволит снизить механическую нагрузку на желудочно-кишечный тракт и улучшить моторику кишечника.
- Соблюдение режима. При употреблении пищи в определенное время ферменты, переваривающие еду, начинают вырабатываться, до того как пациент начинает кушать. Это облегчает процесс переваривания продуктов и снижает нагрузку на кишечник.
- Предупреждение брожения. Бродильные процессы в кишечнике могут вызвать развитие перитонита (воспаления брюшины). Чтобы избежать этого, необходимо исключить из рациона питания бобовые культуры в любом виде. Также следует ограничивать употребление орехов, грибов, спаржи.
- Отказ от жирной пищи. Чрезмерное потребление жиров вызывает избыточную выработку желчи, что затрудняет процесс восстановления прямой кишки.
- Достаточное потребление жидкости. Для профилактики запоров пациенту необходимо употреблять примерно 3 литра жидкости в сутки. Для этого в рацион кроме чая и других напитков необходимо ежедневно включать первые блюда.
- Употребление белковых продуктов. Для быстрого восстановления поврежденных тканей организму необходим белок. Содержится это вещество в нежирном мясе, куриных яйцах, молочных продуктах.
- Снижение химического раздражения. Раздражение химического типа на слизистую прямой кишки оказывают все соленые, кислые, острые блюда.
- Снижение механического раздражения. Чтобы пища не травмировала прямую кишку, необходимо избегать слишком твердых продуктов. Для этого следует отказаться от жарки и отдавать предпочтение сваренным или запеченным продуктам.
Правила выбора и приготовления блюд Ключевой рекомендацией по питанию в период реабилитации является составление полноценного и разнообразного рациона. Несмотря на существующие ограничения, вместе с пищей пациент должен получать все необходимые вещества для восстановления организма. Питание должно обеспечивать нормальную перистальтику кишечника, для того чтобы стул был регулярным. Кроме того, целями диеты являются защита от дисбактериоза и предупреждение повторного образования полипов в кишечнике.
Рекомендации по приготовлению блюд и выбору продуктов в период реабилитации
| Наименование блюда | Советы по приготовлению | Рекомендуемые компоненты | Не рекомендуемые компоненты |
| Хлебные изделия | При выборе хлеба необходимо отдавать предпочтение некислым и несладким изделиям с минимальным количеством специй или вкусовых добавок. | - несладкие бублики;
- отрубной хлеб;
- пшеничный хлеб вчерашней выпечки;
- сухари;
- галеты (не сдобное сухое печенье).
| - сдобные булочки;
- жареные в масле или на жиру пончики, пирожки;
- сладкие рулеты;
- свежий пшеничный хлеб.
|
| Каши | Каши необходимо готовить с большим количеством воды, а крупы разваривать. Заправлять каши можно растительным или сливочным маслом. | - рис;
- гречка;
- овсянка;
- булгур (крупа из твердых сортов пшеницы).
| |
| Первые блюда | В качестве основы может быть использован овощной или мясной бульон. Готовить первые блюда необходимо без зажарки (обжаренные лук, морковь и другие овощи). | - крупы;
- овощи;
- мясные или рыбные тефтели;
- яичные хлопья.
| - специи;
- крепкий мясной бульон;
- супы быстрого приготовления в пакетах.
|
| Яйца | Сваренные всмятку или приготовленные на пару омлеты. Также яйцами можно заправлять супы. | Куриные и перепелиные яйца. | Гусиные и утиные яйца. |
| Молочная продукция | Кефир и творог необходимо употреблять однодневной давности. Сливочное масло использовать в ограниченных количествах (не более 50 грамм в день). Следует избегать йогуртов и других продуктов длительного срока хранения. | - кефир (спустя 30 – 40 дней после операции);
- творог;
- йогурт;
- ряженка;
- сулугуни (грузинский коровий сыр);
- козий сыр.
| - жирная сметана или сливки;
- йогурты длительного срока годности;
- глазированные сладкие сырки;
- мороженое;
- острые сыры.
|
| Мясо и субпродукты | Паровые, отварные, запеченные в духовке изделия из фарша или рубленого мяса. Также мясо можно использовать для приготовления бульонов.
| - куриное филе;
- индейка (все части);
- кролик (все части);
- свиное филе;
- говяжье филе, антрекот;
- кролик (филе);
- печень (куриная, говяжья).
| - свинина (рулька, лопатка, грудинка);
- баранина (все части);
- говядина (рулька, лопатка, оковалок);
- утка и другие птицы с плоским клювом.
|
| Рыба | Рыба используется в свежем виде для приготовления первых и основных блюд. Не рекомендуется употреблять соленую и копченую рыбу. | - щука;
- хек;
- судак;
- треска;
- минтай;
- навага;
- сайда;
- путассу.
| - палтус;
- сайра;
- скумбрия;
- угорь;
- килька;
- толстолобик;
- чехонь;
- иваси.
|
| Овощи | Все виды овощей следует употреблять в отваренном или запеченном виде. Используются овощи для приготовления супов, пюре и других гарниров. | - морковь;
- кабачки;
- капуста (цветная, брокколи);
- картофель;
- свекла;
- красный болгарский перец;
- зелень (укроп, петрушка)
| - белокочанная капуста;
- кольраби;
- грибы;
- помидоры;
- спаржа;
- фасоль;
- горох;
- баклажаны;
- редька;
- редис.
|
| Фрукты и ягоды | Все употребляемые фрукты должны быть хорошо зрелыми. Применять фрукты можно для варки компотов, добавления в каши, приготовления желе и муссов. | - черника;
- малина;
- шиповник;
- калина;
- бананы;
- яблоки.
| - груша;
- айва;
- виноград;
- кислые сорта яблок;
- сливы;
- крыжовник.
|
| Напитки | Температура всех употребляемых напитков должна быть средней. Если напиток слишком сладкий или кислый, его следует разбавить водой. | - морс;
- компот;
- натуральные соки;
- слабый чай;
- отвары (травяные, ягодные);
- некрепкий кофе с молоком;
- кисель.
| - крепкий кофе;
- пиво;
- квас и другие газированные напитки;
- напитки из сухих концентратов;
- алкоголь в любом виде.
|
Выполнение физических упражнений
При операциях по поводу полипа кишки, которые предполагают резекцию или удаление этого органа, пациентам предписывается постельный режим. Длительность этого периода определяется врачом в зависимости от типа проведенной операции и общего состояния пациента.
Чтобы избежать застоя крови и других осложнений, больному, даже лежа в кровати, следует выполнять некоторые физические упражнения.
Упражнениями для выполнения в кровати являются: - вращение кистей;
- вращение стоп;
- сгибание ног в коленях;
- сгибание рук в локтях;
- разведение ног в стороны.
Когда состояние пациента позволит ему ходить, в комплекс упражнений включается ходьба по коридору и палате. Обязательным этапом реабилитации является тренировка мышц заднего прохода. Начинать ее нужно, после того как врач проверит состояние швов. Лечебная гимнастика заключается в сжимании и разжимании сфинктеров заднего прохода. Усилие необходимо делать на вдохе, а на выдохе – расслабляться. В напряжении мышцы следует удерживать 4 – 5 секунд, после чего такое же количество времени отводиться на расслабление. В день необходимо проводить по 10 – 15 упражнений.
Контроль возможных осложнений
При недостаточной коагуляции (
заживании) сосудов полипа в течение 2 – 3 дней после операции может возникнуть кровотечение из заднего прохода. В более позднем периоде появление крови возможно при отторжении корочки, формирующейся на месте удаленного полипа. Оба эти явления представляют собой опасность для жизни пациента. Другим распространенным осложнением оперативного лечения полипа прямой кишки является перфорация кишечной стенки. Также на фоне хирургического вмешательства могут развиваться различные воспалительные процессы.
Признаками осложнений являются: - сильная тошнота, рвота;
- головные боли, головокружение;
- болезненные ощущения в стопах, икроножных мышцах;
- отечность ног;
- дискомфорт в груди, чувство нехватки воздуха;
- кашель, общая слабость длительное время.
После операции необходимо следить за состоянием пациента и при обнаружении данных признаков сообщить об этом врачу.
Профилактика полипов прямой кишки
![]()
Профилактика полипов прямой кишки подразумевает устранение или снижение влияния факторов, вызывающих полипозные образования. На данный момент не установлено конкретных причин возникновения полипов прямой кишки. Поэтому для предупреждения полипов этого отдела кишечника необходимо предпринимать комплексные меры, направленные на поддержание здоровья и коррекцию образа жизни.
Методами профилактики полипов прямой кишки являются: - предотвращение хронических заболеваний;
- предупреждение дефицита витаминов и минералов;
- изменение рациона питания;
- борьба с запорами;
- систематическое проведение медицинских обследований.
Предотвращение хронических заболеваний
По мнению врачей, полипы никогда не возникают в здоровом кишечнике. Появлению полипов способствуют хронические болезни желудочно-кишечного отдела.
Болезнями, на фоне которых развиваются полипы прямой кишки, являются: - Колит (воспалительный процесс в толстой кишке). Проявляется болями при позывах к дефекации, кровью в кале, диареей.
- Проктит (воспалительный процесс в прямой кишке). Сопровождается тяжестью и жжением в прямой кишке, ложными позывами к опорожнению кишечника на фоне запоров.
- Болезнь Крона (воспаление, основным местом локализации которого является тонкая или толстая кишка). К основным симптомам болезни Крона относятся кровотечения из прямой кишки, понос, тошнота, рвота, боли в нижнем правом углу живота.
- Дискинезия толстой кишки (нарушение тонуса и функциональности толстой кишки). Проявляется дискинезия вздутием и урчанием живота, нарушениями стула, болями, которые стихают после опорожнения.
- Энтерит (воспалительное поражение тонкой кишки). Сопровождается энтерит жидким стулом, при котором каловые массы обладают желтым оттенком и жирным блеском. Также возможны боли в области пупка, которые возникают после еды.
- Геморрой (патологические изменения структуры вен прямой кишки). Проявляется зудом и тяжестью в области ануса, болями при опорожнении кишечника, присутствием крови в стуле.
В целях профилактики полипов необходимо вовремя обращаться к врачу при выявлении каких-либо симптомов, проводить адекватное лечение и не допускать переход этих болезней в хроническую форму.
Предупреждение дефицита витаминов и минералов
Ряд витаминов и минералов играют важную роль в профилактике полипообразного разрастания слизистой прямой кишки. Поэтому необходимо составлять меню таким образом, чтобы вместе с пищей организм получал все необходимые вещества. При выявлении дефицита какого-либо элемента следует обсудить с врачом целесообразность приема витаминно-минеральных комплексов.
Симптомы дефицита необходимых элементов и продукты, которые их содержат
| Наименование | Признаки недостатка в организме | Продукты, в которых содержатся |
| Витамин С | | - шиповник;
- облепиха;
- болгарский перец;
- киви;
- листовая зелень;
- черная смородина.
|
| Витамин Е | - онемение и покалывание конечностей;
- появление пигментных пятен;
- утомляемость при небольших нагрузках;
- ухудшение состояния кожи.
| - грецкие орехи;
- фундук;
- семена подсолнечника;
- любое нерафинированное растительное масло.
|
| Витамин А | - ухудшение зрения в вечернее время;
- сухость кожи;
- повышенная утомляемость;
- снижение полового влечения.
| - рыбий жир;
- куриная и говяжья печень;
- морковь;
- брокколи;
- красный сладкий перец.
|
| Витамин Д | - хрупкость и ломкость ногтей;
- мышечная слабость;
- чрезмерная потливость кожи головы;
- плохое состояние зубов.
| - печень трески;
- сельдь;
- палтус;
- скумбрия;
- угорь;
- лосось.
|
| Витамин В2 | - повышенная чувствительность к свету;
- ранки на губах, языке, слизистой рта;
- лопнувшие сосуды глаз.
| - арахис;
- миндаль;
- геркулес;
- бурый рис;
- бобовые;
- абрикосы;
- творог.
|
| Витамин В6 | | - пивные дрожжи;
- пшеничные отруби;
- говядина, телятина;
- субпродукты;
- капуста.
|
| Фолиевая кислота | - беспричинная усталость;
- подавленное состояние;
- нарушения сна;
- язвочки на языке и губах.
| - печень домашних животных;
- белокочанная капуста;
- бобовые;
- шпинат;
- инжир.
|
| Кальций | | - молочные продукты;
- сельдерей;
- листовой салат;
- лосось;
- сардины;
- яйца.
|
| Селен | | - говяжье сердце;
- неочищенные зерновые культуры;
- морепродукты;
- пивные дрожжи;
- чеснок.
|
Изменение рациона питания
Профилактика полипов прямой кишки предполагает внесение в рацион питания некоторых изменений. Основные меры коррекции направлены на увеличение количества потребляемой клетчатки (
пищевых волокон) и снижение калорийности употребляемой пищи. При недостаточном количестве пищевых волоков моторная активность кишечника ухудшается. Также клетчатка выступает в роли естественного сорбента, который выводит из организма продукты распада и токсины. С другой стороны, употребление жирной пищи провоцирует выработку желчных кислот, метаболиты которых оказывают канцерогенное действие на организм. Недостаток клетчатки замедляет процесс вывода переработанной желчи из организма, что увеличивает вероятность формирование полипов и их трансформации в рак.
Правилами питания для профилактики полипозных образований прямой кишки являются: - Употребляйте больше цельного зерна и продуктов из него – отрубной хлеб, бурый рис, овсяные и пшеничные отруби, не дробленная гречневая крупа.
- Употребляйте продукты с большим количеством клетчатки – белокочанная капуста, сладкая кукуруза, морковь, свекла, картофель.
- Ограничьте употребление «красного мяса» - копченные, вяленые, сырокопченые изделия из свиного, говяжьего или бараньего мяса.
- Отдавайте предпочтение постным сортам мяса – филейная часть свиной или говяжьей туши, индейка, кролик.
- Замените животные жиры растительными жирами – растительные масла из оливок, льна, кукурузы, подсолнечника.
Борьба с запорами
Запоры являются частым сопутствующим фактором полиповидных образований прямой кишки. Поэтому нормализация стула является одной из мер профилактики полипов этого отдела кишечника.
Частой причиной запоров является отсутствие культуры и несбалансированный рацион питания. Питаться необходимо в определенные часы, отказываясь от перекусов. Ежедневное меню должно быть многокомпонентным и обеспечивать организм витаминами, минералами и другими необходимыми элементами. Бутерброды и питание всухомятку приводит к тому, что в кишечнике формируется недостаточный объем каловых масс, в результате чего позывы к опорожнению могут не возникать на протяжении длительного времени. Способствуют развитию запоров мучные изделия, сладости, крахмалосодержащие продукты.
Мерами, которые помогут избежать запоров, являются: - Употребление продуктов с высоким содержанием калия. Этот элемент нормализует перистальтику кишечника. Содержится калий в черносливе, бананах, кураге.
- Отказ от фаст-фуда. Хот-доги, гамбургеры и другая продукция быстрого приготовления способствует формированию каловых камней и вызывает запоры.
- Отказ от длительного применения клизм и препаратов со слабительным действием. Такие средства вызывают ухудшение естественного рефлекса к опорожнению.
- Увеличение физической активности. Гиподинамия приводит к тому, что мышцы кишечника теряют свой тонус, что препятствует нормальному процессу дефекации.
Систематическое проведение медицинских обследований
Американское противораковое общество разработало программу скрининга (
обязательного исследования), правил которого рекомендуют придерживаться и многие европейские врачи. В рамках профилактики полипов прямой кишки и их перерождения в рак после достижения 40-его возраста рекомендуется раз в год сдавать анализ на скрытую кровь в кале. После 50 лет каждому человеку необходимо раз в 3 – 5 лет проводить исследование толстой кишки. Особенно актуальны данные рекомендации для тех лиц, которые входят в группу повышенного риска.
Факторами повышенного риска формирования полипов прямой кишки являются: - наследственная предрасположенность;
- достижение 50-тилетнего рубежа;
- мужской пол;
- проживание в мегаполисе;
- наличие хронических заболеваний желудочно-кишечного отдела;
- склонность к запорам;
- работа или проживание вблизи производственных предприятий;
- преобладание в рационе жирной пищи.
Вторичная профилактика полипов прямой кишки
Принимая к сведению вероятность рецидивирования (
повторного появления) полипов прямой кишки, пациент после операции должен состоять на диспансерном наблюдении. Если было удалено доброкачественное полипообразное разрастание слизистой, через 2 месяца необходимо провести первый осмотр. В течение первого года обследования проводятся каждые 6 месяцев, если был удален ворсинчатый полип – каждые 3 месяца. Впоследствии пациенту необходимо проходить осмотр раз в год.
В случае удаления во время операции злокачественного полипа на протяжении первого года обследование нужно проводить каждый месяц. На 2 году наблюдения осмотры необходимы в каждом триместре. Далее пациенту следует регулярно обследоваться раз в год.
![]()
Чем опасны полипы прямой кишки?
![]()
Полипы прямой кишки опасны развитием многочисленных осложнений.
Осложнениями полипов прямой кишки являются: - анальное кровотечение;
- переход в злокачественную форму (рак);
- развитие кишечной непроходимости.
Анальное кровотечение Появление кровянистых выделений из прямой кишки является одним из самых частых осложнений. Давать анальное кровотечение могут даже незначительные по размеру полипы (
1 – 2 сантиметра), но чаще всего кровоточат большие полипы. Больше всего склонны к кровотечению ворсинчатые полипы. Такие полипы обильно снабжены кровеносными сосудами и поэтому для них характерны частые рецидивирующие (
часто повторяющиеся) кровотечения. Поверхность ворсинчатых полипов легкоранимая, и ее легко задеть даже при пальцевом исследовании прямой кишки. Нередко кровотечения могут возникнуть в момент диагностической процедуры.
Кровотечение может быть обильным (
профузным) или же латентным. В случае обильного кровотечения развивается гиподинамический шок. Массивная потеря крови приводит к падению
артериального давления, увеличению частоты сердечных сокращений, снижению диуреза (
суточного количества мочи). Пациент начинает тяжело и поверхностно дышать, покрывается холодным липким потом. Латентные (
незаметные) кровотечения приводят к развитию анемии. Поскольку в крови при этом падает концентрация гемоглобина, в организме развивается кислородная недостаточность (
так как гемоглобин является переносчиком кислорода). Кровотечение может появляться в виде полоски крови в стуле, либо пациент может замечать ее следы на туалетной бумаге.
Переход в злокачественную форму Малигнизация или переход в злокачественный рак является самым опасным осложнением полипов. Малигнизируются, как правило, аденоматозные и ворсинчатые полипы. Также полипы на широком основании чаще подвергаются малигнизации (
перерождению в рак), чем полипы на тонкой ножке. Аденомы на широком основании более агрессивны по своему характеру. Объясняется это тем, что отсутствие ножки обеспечивает быструю миграцию опухолевых клеток в остальные структуры.
Еще одним параметром, увеличивающим риск озлокачествления полипа, является его размер. Так, при опухолях, чей диаметр превышает два сантиметра, вероятность развития рака возрастает на 20 процентов.
Злокачественный полип диагностируется с помощью биопсии. Однако признаки малигнизации можно увидеть и во время ректороманоскопии. Так, поверхность полипа становится неровной, изъязвленной, кровоточащей, а вокруг нее появляются участки некроза.
Развитие кишечной непроходимости Кишечной непроходимостью называют такое состояние, при котором движение по кишечнику по каким-то причинам затруднено. Кишечная непроходимость развивается тогда, когда полип своим размером перекрывает просвет кишки. При этом кишечная непроходимость может быть полной и неполной. В первом случае транзит кишечного содержимого и выход его (
дефекация) полностью прекращено. Во втором случае транзит каловых масс и опорожнение прямой кишки частично сохраняется.
Это состояние проявляется острыми схваткообразными болями, локализованными внизу живота. Возникают боли чаще всего через пару часов после принятия пищи. Также отмечается обильная постоянная рвота и длительное отсутствие опорожнения кишечника.
Если отсутствует адекватная и своевременная помощь, в результате кишечной непроходимости из-за полипов может развиться некроз стенок кишечника. При этом нарушается целостность стенки кишки, вследствие чего каловые массы могут излиться в брюшину и вызвать ее воспаление (
перитонит). Это заболевание трудно поддается лечению и обладает высокой летальностью (
смертельным исходом).
Как происходит удаление полипов в прямой кишке?
![]()
Удаление полипов в прямой кишке может происходить несколькими способами - с помощью диатермической петли или с помощью обычного скальпеля. И в том, и в другом случае удаление полипов происходит непосредственно в полости самой кишки. Такое удаление называется трансанальным.
При удалении полипа с помощью диатермической петли (
методом электрокоагуляции) в ее полость вводится трубка ректоскопа. Это полая трубка, внутрь которой вводится электропетля. Далее к самой петле подается ток. Удаление происходит, когда кишечник хорошо очищен и подготовлен. Предварительно (
накануне и в день операции) делают эвакуаторные клизмы. В полость прямой кишки вводится смазанный вазелином ректоскоп. Изначально полип заново осматривается врачом - оценивается размер и положение полипа, состояние слизистой. После этого вводится диатермическая петля, которая накидывается на ножку или основание полипа. К зафиксированной петле поддается переменный или постоянный ток. Процедура занимает 2 – 3 секунды. Если этого недостаточно, то она повторяется.
После того как ножка обуглилась, полип вытаскивается из полости кишечника через ректоскоп.
Удаление полипа с помощью скальпеля и пинцета производится тогда, когда полип локализован в нижнем сегменте прямой кишки. Предварительно проводится новокаиновая блокада по Вишневскому. Далее прямая кишка расширяется с помощью ректального зеркала. Производится иссечение ножки или основания полипа различными методами. После извлечения полипа раневую поверхность (
которая осталась после него) обрабатывают раствором антисептика. В саму полость вводится тампон, который вынимается на следующий день.
Что значит ворсинчатый полип прямой кишки?
![]()
Ворсинчатый полип – это разновидность полипа прямой кишки, на долю которого приходится около 15 – 20 процентов случаев полипозных образований кишечника. Ворсинчатый полип может иметь различную форму - стелющуюся или узловую. Сильно разросшиеся полипы могут стелиться по поверхности слизистой в виде ковра. Такой вид полипа переходит в рак в 40 процентах случаях. В случае узловой формы они имеют мелкодольчатую поверхность и напоминают ягоду малины.
Слизистая оболочка ворсинчатого полипа вне зависимости от формы всегда ярко-красного цвета. Это объясняется присутствием в его структуре большого количества кровеносных сосудов. Поверхность его матовая с множеством небольших сосочков, которые напоминают ворсинки ковра (
отсюда и название). Морфологически такой полип имеет пальцеобразные выросты, которые ветвятся хаотично. Также он может быть смешанным - железисто-ворсинчатым.
Ворсинчатые полипы, также как и железистее, чаще всего перерождаются в рак. Поэтому при его выявлении необходимо срочно его удалить. Отличительной особенностью такого полипа является повышенная склонность к кровотечениям. Объясняется это тем, что в структуре такого полипа находится большое количество кровеносных сосудов. Эти сосуды легко травмируются, так как поверхность ворсинчатого полипа очень уязвимая. Когда целостность сосудов нарушается, полип начинает кровоточить. Проявляется это состояние появлением крови в стуле.
Как происходит удаление полипов прямой кишки лазером?
![]()
Удаление полипа прямой кишки лазером может быть осуществлено 2 методами. Первый способ называется лазерная коагуляция и предполагает прижигание полипозного образования. Второй способ заключается в иссечении полипа лазерным скальпелем.
Подготовка к удалению полипов прямой кишки Целесообразность и тип оптимального удаления полипа прямой кишки определяется врачом после ряда проведенных исследований. В течение нескольких дней перед проведением операции рекомендуется придерживаться специальной диеты. Это поможет снизить вероятность послеоперационных осложнений и ускорит период восстановления. В день перед оперативным вмешательством следует провести очистительную клизму.
Лазерное прижигание полипов прямой кишки Данная процедура назначается для удаления одиночных полипозных опухолей, которые крепятся к слизистой широким основанием или тонкой ножкой. Прижигание не проводится при больших полипах, так как в таком случае значительно увеличивается риск перфорации кишечных стенок. Также лазерная коагуляция не рекомендуется для удаления образований ворсинчатого типа.
Как проходит процедура? Лазерная коагуляция проводится под местной анестезией. Пациент принимает коленно-локтевую позу или положение для камнесечения (
позу, при которой больной лежит на спине с согнутыми в коленях и разведенными в стороны ногами). Доступ к полипу осуществляется при помощи ректоскопа, представляющим собой трубку, на одном конце которой располагается осветительный прибор. Изображение выводится на монитор, что позволяет врачу контролировать процесс. Прижигание полипа осуществляется поэтапно (
слой за слоем), что обеспечивает невысокую травматичность процесса. В ходе выпаривания полипозного образования лазером происходит коагуляция (
запаивание) кровеносных сосудов. Это позволяет избежать кровотечений в послеоперационном периоде.
Иссечение полипа прямой кишки лазером При помощи такого метода удаляются крупные ворсинчатые полипы, которые локализуются на расстоянии до 7 – 8 сантиметров от ануса. Операция проводится под местным наркозом.
Как проходит операция? Больной ложится спиной на операционный стол, при этом ноги разводятся в сторону, а стопы устанавливаются на специальные подставки. В прямую кишку вводится ректальное зеркало, с помощью которого свободная от полипа кишечная стенка отодвигается в сторону и обеспечивается видимость образования. Во время иссечения полипа лазер прижигает кровеносные сосуды и оказывает антибактериальное действие. Поэтому во время операции не возникает кровотечение, а вероятность отека тканей и присоединения инфекции сводится к минимуму. После иссечения полипа осуществляется повторная обработка лазером места его прикрепления. Делается это для того, чтобы снизить риск рецидивирования (
повторного появления) полипов. Длится операция не более 15 – 20 минут.
Восстановительный период Полное восстановление пациента после удаления полипа прямой кишки лазером занимает порядка 14 – 20 дней. В этот период не рекомендуется заниматься тяжелым физическим трудом, спортом и поднятием тяжестей. Также следует придерживаться определенного режима питания, который подразумевает отказ от алкоголя, слишком острой, соленой и сладкой пищи. Для предупреждения рецидива пациентам предписывается систематическое прохождение эндоскопического обследования. Частота осмотров определяется врачом в зависимости от размера и типа удаленного полипа.
Какие бывают полипы в прямой кишке?
![]()
Полипы в прямой кишке бывают различных видов. Классификация полипозных образований этого отдела кишечника осуществляется на основе их структуры, формы и других критериев.
Факторами, по которым классифицируются полипы прямой кишки, являются: - генезис (происхождение);
- количество;
- склонность к перерождению в рак;
- форма;
- внешний вид.
Генезис По истории происхождения различают 4 типа полипообразных опухолей прямой кишки.
Видами полипов являются: - Аденоматозные. Состоят из мутированных клеток и относятся к предраковым полипам;
- Гиперпластические. Формируются из нормальных тканевых клеток и отличаются небольшими размерами;
- Воспалительные. Представляют собой разрастание слизистой ткани в ответ на воспалительный процесс;
- Гамартомные. Образуются из нормальной ткани при аномальном развитии каких-нибудь тканевых структур.
Количество В зависимости от количества полипообразные опухоли могут быть одиночными, множественными или диффузными (
семейными). Множественные полипы по типу локализации бывают групповыми и рассеянными. Групповые образования располагаются рядом друг с другом, рассеянные поражают различные сегменты прямой кишки. Диффузные полипы – это скопление большого количества опухолей, число которых может варьировать от 100 до нескольких тысяч. Семейные полипы поражают всю слизистую прямой кишки, характеризуются быстрым ростом и переходом в рак при отсутствии соответствующего лечения.
Склонность к перерождению в рак Малигнизации (
трансформации в рак) подвержены полипы аденоматозного типа. В зависимости от структуры, аденомы прямой кишки могут быть трубчатыми, ворсинчатыми и комбинированными.
Трубчатые полипы представляют собой опухоли розового цвета, поверхность которых отличается своей гладкостью. Ворсинчатые полипы содержат многочисленные ветвеобразные выросты на поверхности. В большинстве случаев они обладают мягкой консистенцией и крепятся к слизистой широким основанием. Этот тип полипов больше подвержен малигнизации, чем трубчатые аденомы, так как они более насыщены клетками. Комбинированные (
трубчато-ворсинчатые) полипы содержат в себе фрагменты и тех и других видов аденом.
На вероятность перерождения полипа в злокачественное образование большое влияние оказывает фактор множественности. Одиночные полипозные опухоли редко подвергаются малигнизации. Так, доля перешедших в раковую опухоль одиночных полипов варьирует от 1 до 4 процентов. Значительно чаще трансформируются в рак множественные полипы (
порядка 20 процентов). В случае диффузного полипа вероятность его перерождения в злокачественную опухоль составляет от 80 до 100 процентов.
Видами полипов, в зависимости от их формы, являются: - круглые;
- овальные;
- конусовидные;
- гроздевидные;
- ветвистые.
Достаточно редко встречаются кольцевидные полипы, которые обладают отверстиями в центре.
Внешний вид Гиперпластические полипы выглядят как небольшие образования, которые слегка возвышаются над уровнем слизистой прямой кишки. Отличаются они мягкой консистенцией, а их цвет соответствует оттенку здоровых тканей. Диаметр гиперпластических опухолей чаще всего не превышает 5 миллиметров.
Внешний вид аденом зависит от их типа. Трубчатые аденомы представляют собой достаточно крупные образования, обладающие выраженной ножкой или широким основанием. Их окраска схожа с прилегающими тканями, а поверхность плотная и редко кровоточит. Диаметр трубчатых аденоматозных полипов, как правило, варьирует от 20 до 30 миллиметров. Характер изменения строения клеток может быть слабым, умеренным или значительным.
Ворсинчатые аденомы обладают красноватым цветом из-за того, что в них сосредоточено большое количество кровеносных сосудов. Ворсинки легко травмируются, поэтому поверхность таких полипов часто изъязвляется. Такие полипозные образования обладают дольчатой поверхностью и своей формой напоминают малиновую ягоду. Размеры ворсинчатых полипов чаще всего превышают параметры трубчатых аденом.
Как лечить полипы прямой кишки чистотелом?
![]()
Лечение полипов прямой кишки чистотелом необходимо проводить курсами, учитывая дозировку и временные рамки. Используется это растение для приготовления составов, которые вводятся в полость прямой кишки при помощи устройств для проведения клизм.
Терапевтический эффект чистотела Основанием для использования чистотела в лечении полипов являются его противоопухолевые свойства. Сок растения содержит вещества, которые тормозят рост полипозных образований, оказывая на них прижигающее и кератолитическое (
разрушающее) действие. В составе чистотела находятся вещества флавоноиды, которые, являясь антиоксидантами, препятствуют перерождению полипов в раковые опухоли. Другой группой активных веществ, которые находятся в этой лекарственной траве, являются алкалоиды. Они оказывают анестезирующее (
обезболивающее) действие и помогают бороться с дискомфортом, который испытывают пациенты с полипами в прямой кишке. Также чистотел обладает противовоспалительным эффектом, препятствуя изъязвлению полипов и помогая быстрее заживать эрозиям на поверхности опухолей.
Правила применения чистотела против полипов в прямой кишке Для лечебных целей необходимо использовать чистотел, который был собран вдали от автомобильных трасс, промышленных предприятий, очистных сооружений. Рекомендуемый период сбора – с июля по август, так как в это время чистотел цветет и в нем собирается максимальное количество лечебных веществ. Не следует срезать вялые, частично сухие или пораженные растения, так как они частично утратили свои целебные свойства. Сок чистотела может вызвать раздражение, если попадет на кожу или слизистую. Поэтому собирать его необходимо в перчатках и очках.
Чтобы высушить чистотел, его следует разложить на бумаге тонким слоем и поместить в сухое проветриваемое место. Периодически траву следует ворошить, чтобы не допустить гниения. Высушенное растение необходимо собрать в бумажный или полотняный мешок и хранить в подвешенном виде.
Рецепты применения чистотела при полипах прямой кишки Для проведения клизмы может быть использован свежий сок или отвар чистотела. Перед любой процедурой необходимо сделать простую очистительную клизму. Проводить простую клизму необходимо за 3 часа до лечебной клизмы.
Правилами проведения лечебной клизмы с соком чистотела являются: - измельчите небольшой пучок свежего чистотела;
- отожмите при помощи марли 1 чайную ложку сока;
- смешайте сок с литром теплой кипяченой воды;
- введите при помощи кружки Эсмарха (резиновой емкости с трубкой и наконечником) раствор в прямую кишку;
- удерживайте раствор внутри 20 – 30 минут.
Данную процедуру необходимо повторить 15 дней, по одной клизме в день. Через 2 недели курс необходимо повторить, увеличив количество сока чистотела с чайной до столовой ложки. Затем необходим двухнедельный перерыв. После паузы следует опять провести 15 ежедневных клизм, используя столовую ложку сока на литр воды.
Клизмы с отваром чистотела рекомендуются в тех случаях, когда свежий сок вызывает жжение или другие неприятные ощущения. Также этот способ можно использовать в тех случаях, когда нет свежего чистотела.
Этапами проведения клизмы с отваром чистотела являются: - залейте стаканом воды чайную ложку сухого сырья;
- упаривайте на водяной бане в течение 30 минут;
- процедите и остудите отвар;
- введите в полость прямой кишки отвар при помощи спринцовки;
- встаньте и немного походите;
- примите горизонтальное положение;
- полежите на спине, затем поочередно на правом и левом боку.
Делать клизму необходимо каждый день на протяжении 10 дней. Затем следует 5-тидневный перерыв, после чего курс необходимо повторить. Чередовать 10-тидневные курсы с перерывами нужно на протяжении 4 – 5 месяцев.
Каковы признаки полипов в прямой кишке?
![]()
Признаки полипов в прямой кишке зависят от характера образований, их количества и стадии заболевания. На начальном этапе развития полипозные разрастания слизистой представляют собой небольшие опухоли размером от 1 до 2 миллиметров в диаметре. Такие полипы не кровоточат и не причиняют пациенту какого-либо дискомфорта. Диагностировать полипообразные опухоли на данной стадии можно только при помощи
колоноскопии (
осмотра прямой кишки зондом).
По мере роста полипов увеличивается их склонность к травмированию кишечным содержимым. Кровотечение на этом этапе обнаруживается во время анализа на скрытую кровь в кале. Более явные симптомы наблюдаются при достижении полипом 10 и более миллиметров в диаметре.
Признаками полипов в прямой кишке являются: - примеси крови в каловых массах;
- нарушения стула;
- дискомфорт в заднем проходе;
- боли внизу живота;
- симптомы анемии.
Примеси крови в каловых массах Появление крови в стуле объясняется тем, что полип начинает кровоточить по причине изъязвления. Кровотечение из прямой кишки может развиваться также по причине анальных трещин, которые нередко развиваются на фоне полипозных образований в прямой кишке. Полипы, обладающие длинной ножкой, могут перекручиваться вокруг нее. В таком случае ножка полипа начинает кровоточить, и кровь может выделиться вместе с калом.
Нарушения стула Разрастаясь, полип уменьшает просвет кишечника, в результате чего передвижение каловых масс затрудняется. На фоне этого возникают запоры. Некоторые полипы ворсинчатого типа выделяют воду и соли, что может вызвать профузную (
сильную) диарею.
Дискомфорт в заднем проходе Нередко пациенты с полипами прямой кишки жалуются на ощущения инородного тела в полости заднего прохода. Объясняются такие жалобы тем фактом, что полип перекрывает просвет прямой кишки и может оказывать давление на находящуюся напротив кишечную стенку. Также полипы могут проявляться зудом или жжением.
Боли внизу живота Болевые ощущения в животе при полипах могут быть симптомом развивающейся кишечной непроходимости. Боли носят острый схваткообразный характер и возникают спустя несколько часов после принятия пищи. При формировании непроходимости кишечника к болям может присоединяться тошнота, рвота. Другим обстоятельством, на фоне которого возникают болевые ощущения в животе, может быть воспалительный процесс, спровоцированный полипами в прямой кишке.
Симптомы анемии При хронических потерях крови у пациентов с полипами может развиваться анемия. Проявляется это состояние бледностью кожных покровов, общей слабостью, головными болями. Если полипы прямой кишки сопровождаются продолжительной диареей, это может привести к гипокалиемии (
дефициту калия в крови). Это заболевание вызывает сбои в функциональности всех систем организма. Недостаток калия провоцирует сонливость, повышенную утомляемость и снижение трудоспособности. У больных может наблюдаться тремор верхних конечностей, судороги икроножных мышц, общее снижение мышечного тонуса.