Содержание статьи:
 Склеродермия является хроническим заболеванием соединительной ткани, которое поражает кожу и некоторые внутренние органы человеческого организма. В основе данного недуга лежит нарушение свойств соединительнотканного каркаса органов, что ведет к возникновению склеротических изменений, то есть к появлению грубых нефункциональных фиброзных волокон (рубцовая ткань).
Склеродермия является хроническим заболеванием соединительной ткани, которое поражает кожу и некоторые внутренние органы человеческого организма. В основе данного недуга лежит нарушение свойств соединительнотканного каркаса органов, что ведет к возникновению склеротических изменений, то есть к появлению грубых нефункциональных фиброзных волокон (рубцовая ткань).Склеродермия является аутоиммунным ревматологическим заболеванием. Термин «аутоиммунный» означает, что в основе данного недуга лежит нарушение работы иммунной системы, которая по каким-либо причинам начинает «атаковать» клетки и ткани собственного организма. Следствием этого является воспалительная реакция, которая ведет к истончению и ужесточению кожных покровов, кровеносных сосудов, а также ряда внутренних органов (таких как пищевод, легкие, почки, желудок, кишечник, сердце).
Несмотря на различную локализацию очагов поражения, нельзя четко разделить формы склеродермии. Более того, многие выдающиеся исследователи полагают, что обе формы заболевания являются следствием одного и того же патологического процесса.
Склеродермия является патологическим состоянием, которое значительно усложняет жизнь больных. Связано это, в первую очередь, с ограничением физической активности, а также с болями, которые могут возникать в некоторых ситуациях. Из-за проблем с пищеварением такие пациенты зачастую нуждаются в специальной диете, они вынуждены питаться часто и небольшими порциями. Из-за дегенеративно-склеротических изменений кожи больным приходится постоянно следить за степенью ее увлажнения, а также быть крайне осторожными во время занятий спортом или какой-либо другой физической активности.
Кроме того, многие больные склеродермией испытывают психологический дискомфорт, связанный с мыслями о болезни, которая является хронической и на данный момент неизлечимой. Так как данный недуг может стать причиной значительных изменений внешности, страдают самооценка и собственный образ, что приводит к различным социальным и личностным конфликтам.
Психологическая поддержка больных склеродермией, которую должны оказывать члены семьи, друзья и близкие, является крайне важной и позволяет сохранять надлежащее качество жизни.
Интересные факты
- склеродермия является греческим термином, который происходит от слов skleros (твердый) и derma (кожа);
- термин «склеродермия» был введен в медицинскую практику в 1847 году;
- первое описание клинической картины склеродермии было сделано еще в XVII веке;
- среди аутоиммунных заболеваний склеродермия является одним из наиболее распространенных недугов;
- более 75% больных склеродермией – это женщины;
- заболевание может поражать взрослых и детей, однако в основном оно регистрируется в возрастной группе от 30 до 50 лет.
Причины склеродермии

Считается, что в развитии склеродермии могут принимать участие следующие факторы:
- генетический фактор;
- воспалительный фактор;
- аутоиммунный процесс;
- инфекционный фактор;
- факторы окружающей среды;
- ряд медикаментозных препаратов.
Генетический фактор
На сегодняшний день вопрос о том, насколько велика роль генетических факторов в развитии склеродермии все еще остается открытым. Бесспорным является тот факт, что существует некая генетическая предрасположенность к заболеванию, что подтверждается большей заболеваемостью среди родственников первого поколения, однако не совсем понятны механизмы, способные запустить работу патологических генов.В ходе некоторых исследований было выявлено, что возникновение склеродермии, вероятнее всего, связано с дефектом гена HLA-9QA1. Данный ген является ответственным за синтез белков, играющих ключевую роль в работе иммунной системы. Данные белки, носящие название Человеческого Лейкоцитарного Антигена (human leukocyte antigen - HLA), представлены на поверхности ряда клеток и служат для того, чтобы иммунная система могла отличать собственный биологический материал от бактерий и вирусов и не атаковала свои клетки. Изменения в структуре данного гена и, соответственно, в строении поверхностных белков клеток ведут к различным аутоиммунным реакциям и согласно данным нескольких исследований довольно часто выявляются у больных склеродермией. Существует еще несколько других генов, участвующих в регуляции иммунных процессов, поражение которых может стать причиной развития данного заболевания. К сожалению, проведенные на данный момент исследования выявляют довольно противоречивые данные о вовлечении тех или иных генов в развитие болезни.
Основным моментом в развитии склеродермии является поражение соединительной ткани, которое может возникать по множеству причин, в том числе и из-за генетических дефектов. Повреждение генов, ответственных за продукцию фактора, регулирующего рост соединительной ткани, а также фактора, контролирующего формирование фибробластов (клеток, которые синтезируют соединительную ткань), является одной из потенциально возможных причин возникновения склеродермии.
Изменения в генетическом аппарате могут быть как врожденными, так и приобретенными. Следует отметить, что склеродермия, как таковая, не передается по наследству, однако у людей, находящихся в близком родстве с больными, гораздо выше шансы того, что болезнь разовьется.
Изменения в строении генов называются мутациями. Возникают они спонтанно в результате случайных перестановок нуклеотидов (структурные кислоты, кодирующие генетическую информацию) во время деления обычных (соматических) и половых клеток. Для того, чтобы кодируемый геном белок приобрел патологическую структуру достаточно, чтобы всего один нуклеотид был заменен другим. Тем не менее, следует понимать, что геном человека имеет механизмы репарации, которые успешно устраняют большинство последствий некорректной репликации (размножения) хромосом.
Мутации генома могут возникать под влиянием следующих факторов:
- ионизирующая радиация;
- ультрафиолетовое излучение;
- высокие и низкие температуры;
- нитраты;
- пестициды;
- некоторые лекарственные препараты (цитостатики);
- пищевые добавки;
- растворители;
- вирусы;
- антигены некоторых бактерий.
Воспалительный фактор
Воспалительная реакция является тем фактором, который при определенном стечении обстоятельств может стать причиной развития склеродермии. Связано это с тем, что во время воспалительной реакции увеличивается продукция различных биологически активных веществ, которые способны воздействовать на ткани и вызывать функциональные и структурные изменения в клетках и сосудах. Благодаря этому увеличивается проницаемость сосудов, создаются условия, при которых иммунокомпетентные клетки «притягиваются» к воспалительному очагу. Все это создает предпосылки для активации фибробластов (клеток, синтезирующих соединительнотканные волокна). В результате возникает хроническая воспалительная реакция, которая на фоне генетических аномалий или воздействия ряда других факторов запускает системную склеродермию.Аутоиммунный процесс
Аутоиммунный процесс является следствием нарушения нормальной работы иммунной системы и представляет собой патологический иммунный ответ, направленный против собственных тканей организма.Возникновение аутоиммунного процесса может быть связано со следующими факторами:
- Генетические аномалии. Как было сказано выше, при генетических патологиях может быть нарушен синтез нормального поверхностного белка, что приводит к ситуации, при которой иммунные клетки не распознают собственные ткани и атакуют их.
- Патогенные агенты. Некоторые патогенные агенты обладают антигенами, схожими по своему строению с белками человека. Это позволяет им защищаться от иммунитета, однако при развитии ответной реакции это создает предпосылки для параллельной атаки иммунными клетками и антителами бактерий и собственных тканей.
- Другие причины. Аутоиммунные процессы являются крайне сложными и могут возникать под действием множества причин.
Инфекционный фактор
На протяжении долгого времени инфекционные агенты рассматривались как фактор, способный инициировать склеродермию. Однако на сегодняшний день так и не удалось выявить определенную инфекцию, которая могла бы выступать в роли провоцирующего фактора.Тем не менее, считается, что некоторые инфекционные агенты способны путем воздействия на иммунную систему запускать аутоиммунные реакции и тем самым провоцировать развитие системной склеродермии. У некоторых пациентов были выявлены сывороточные антитела к белковым фрагментам цитомегаловируса человека, которые в определенных условиях могут взаимодействовать с нормальными тканями организма. Связано это с тем, что белки вируса обладают способностью к мимикрии, то есть они формируют структуры, схожие по своему строению с белками человека-носителя. Благодаря этому механизму при развитии иммунного ответа иммунокомпетентные клетки атакуют не только антигены инфекционного агента, но и собственные ткани.
Таким образом, антитела к фрагментам вируса цитомегалии оказывают следующее воздействие на организм:
- Активация фибробластов. Фибробласты – это клетки организма, синтезирующие соединительнотканные волокна. Активируются они антицитомегаловирусными антителами, а также в условиях гипоксии, повреждения тканей, при воспалительных реакциях. При этом из-за избыточного синтеза коллагена, который формирует жесткий каркас, ткани теряют свою первоначальную эластичность.
- Пролиферация гладкой мускулатуры сосудов. Под воздействием антител стимулируется размножение клеток гладкой мускулатуры сосудов, что приводит к сужению их просвета и, соответственно, к гипоксии. Это чревато прогрессирующим повреждением клеток, а также некоторым усилением синтеза соединительной ткани.
- Формирование новой внутренней оболочки сосудов. Под действием цитомегаловируса человека интима сосудов (оболочка, выстилающая внутреннюю поверхность кровеносных сосудов) утолщается, что приводит к сужению его просвета.
Факторы окружающей среды
Медицинские исследования выявили, что существуют географические зоны, в которых заболеваемость склеродермией несколько выше, чем в других областях. Более детальное изучение этого феномена позволило предположить, что существуют определенные факторы внешней среды, которые тем или иным образом способны воздействовать на организм и инициировать системную склеродермию.Воздействие следующих химических веществ может спровоцировать склеродермию:
- кремний;
- тяжелые металлы;
- ртуть;
- органические растворители;
- винилхлорид;
- бензол;
- толуол;
- трихлорэтилен;
- эпоксидная смола;
- карбамидоформальдегидная смола;
- парафин и силикон (используемые для косметического увеличения груди).
- L-триптофан;
- мазиндол
- фенфлурамин;
- амфепрамон.
Воздействие факторов среды может стимулировать как локальную, так и системную реакцию. Инициированный каким-либо фактором патологический процесс продолжается даже после прекращения его воздействия.
Необходимо отметить, что воздействие некоторых химических веществ и факторов внешней среды может спровоцировать склеротические изменения кожи или внутренних органов, которые, однако, не являются элементами склеродермии. Например, под действием алкоголя возникает патология кожи, которая внешне схожа со склеродермией, но ею не является.
Следует понимать, что данные факторы способны стать причиной развития склеродермии только при наличии соответствующего генетического фона.
Ряд медикаментозных препаратов
Существует довольно большое количество лекарств, которые в определенных условиях могут вызывать склерозирование кожных покровов и внутренних органов.Следующие лекарственные препараты могут выступать в роли локального провоцирующего фактора:
- фитоменадион;
- пентазоцин;
- гепарин.
Системную склеродермию могут вызвать следующие лекарственные препараты:
- блеомицин;
- L-триптофан;
- карбидопа;
- пеницилламин;
- вальпроат натрия;
- кокаин;
- амфетамин;
- дилтиазем.
Симптомы склеродермии
 В медицинской практике различают ограниченную (локализованную) склеродермию, поражения при которой ограничиваются кожей, мышцами, суставами и костями, и системную форму, при которой изменения возникают в кровеносных сосудах, легких, почках, сердце и прочих внутренних органах.
В медицинской практике различают ограниченную (локализованную) склеродермию, поражения при которой ограничиваются кожей, мышцами, суставами и костями, и системную форму, при которой изменения возникают в кровеносных сосудах, легких, почках, сердце и прочих внутренних органах.Склеродермия проявляется различными клиническими симптомами, которые зависят от локализации процесса и, соответственно, от пораженных органов. Немаловажным фактором, влияющим на проявления патологии, является стадия ее развития и степень склеротических изменений.
На начальных стадиях склеродермии могут возникать следующие неспецифические симптомы:
- недомогание;
- усталость;
- боль в суставах;
- боль в мышцах.
Дальнейшая симптоматика склеродермии зависит от локализации и распространения склеротических очагов.
В клинической практике принято выделять следующие формы заболевания:
- Ограниченная склеродермия. При ограниченной склеродермии возникают отдельные очаги в толще кожи, иногда – мышц и костей. Развивается поражение периферических кровеносных сосудов. В зависимости от формы и типа очагов различают бляшечную, линейную и пятнистую склеродермию.
- Системная склеродермия. При системной склеродермии развивающиеся очаги не ограничиваются поражением кожи и распространяются во внутренние органы, вызывая нарушение их функции.
Поражение кожи
 В эволюции ограниченного поражения кожи различают три последовательные стадии:
В эволюции ограниченного поражения кожи различают три последовательные стадии:- Отек. Возникающая вначале воспалительная реакция сопровождается выбросом биологически активных веществ, которые вызывают расширение сосудов, что приводит к отеку. В результате пальцы, кисти и стопы увеличиваются в объеме, наблюдается их некоторая припухлость и пастозность (при надавливании на некоторое время сохраняется след), кожные складки разглаживаются. В некоторых случаях развивается зуд. Цвет кожи может быть ярко-красным или красным с синюшным оттенком. Длится данная стадия несколько недель.
- Уплотнение. На стадии уплотнения или склерозирования нормальная структура соединительной ткани кожи замещается патологической. Из-за этого появляются восковидно-желтые очаги склероза, окруженные голубовато-фиолетовой зоной роста. В области данных очагов кожа жесткая, холодная, неотделимая от подлежащих тканей.
- Атрофия. Атрофия является завершающей стадией процесса. На данной фазе патологии кожа становится тоньше, теряет свою окраску, напоминает пергаментную бумагу. Из-за поражения потовых и жировых желез кожа сухая, легко растрескивается под воздействием каких-либо факторов. При поражении подкожной жировой клетчатки и мышц кожа может прилегать непосредственно к подлежащим костным структурам.
В зависимости от распространения и типа склеротических очагов на поверхности кожи, различают несколько форм заболевания, среди которых чаще всего встречается бляшечная склеродермия, названная так из-за формы первичного очага, который образует бляшки на поверхности кожи.
Формы склеродермии в зависимости от типа склеротических очагов
| Форма склеродермии | Характеристика | Фото |
| Бляшечная склеродермия | Бляшечная склеродермия является наиболее распространенной формой недуга. Изначально на коже возникают отечные очаги размером до 1 – 5 см, круглой формы, розоватого цвета, которые постепенно увеличиваются и распространяются (при этом в центре наблюдается прогрессирующее уплотнение). В стадии развития атрофии кожа становится тонкой, наблюдается ее западение и побледнение. В некоторых случаях в очагах образуются участки отложения кальция. |  |
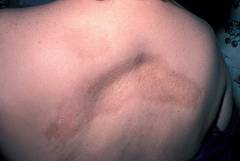
| Линейная склеродермия | Линейная склеродермия встречается чаще среди детей. Для нее характерен один очаг, расположенный на волосистой части головы, который постепенно распространяется на лоб и нос. Из-за линейного распространения данный очаг напоминает рубец от удара саблей. При локализации в других частях тела (редко) склеротические изменения распространяются вдоль нервных стволов. |  |
| Болезнь белых пятен | При болезни белых пятен возникают мелкие, до одного сантиметра в диаметре, округлые и блестящие очаги белого цвета. Данные пятна характеризуются плотной структурой и приподнятой поверхностью. На границе со здоровой тканью заметна красноватая зона роста. Чаще всего очаги располагаются на шее, реже – на туловище (плечи, грудь), а также на слизистой оболочке ротовой полости и половых органов. |  |
| Буллезная склеродермия | Буллезная склеродермия характеризуется образованием пузырьков на поверхности кожи. Является результатом поражения лимфатических сосудов в сочетании с выделением биологически активных веществ из эозинофилов (один из видов лейкоцитов). При данной форме недуга обычно выявляются и другие виды склеротических очагов. |  |
| Ограниченная склеродермия с односторонней прогрессирующей атрофией лица | Данная форма склеродермии может встречаться как самостоятельно, так и в сочетании с другими формами недуга. Обычно наблюдается у людей в возрасте до 18 – 22 лет. Склеротические изменения начинаются в области глаза, скуловой дуги и нижней челюсти. При этом кожные покровы атрофируются, минуя стадию отека и склероза. Из-за вовлечения подлежащих тканей возникают сильные хронические боли. Процесс сопровождается выпадением волос, ресниц, бровей. В отличие от других форм склеродермии, деятельность потовых и жировых желез при данном типе недуга не снижается, а, наоборот, усиливается. Из-за атрофии мышц и костей, а также из-за поражения нервов лицо утрачивает симметрию, пораженная половина уменьшается в размере. |  |
На участках пораженной кожи формируются сосудистые звездочки и участки кальциноза. Сосудистые звездочки (телеангиэктазии) чаще всего возникают на лице, слизистых оболочках рта, глаз, половых органов, на груди, на руках. Подкожный кальциноз возникает при отложении солей кальция в толще кожи или подкожной жировой клетчатки. Возникает данный процесс обычно в областях, подверженных частому травматизму (передняя поверхность предплечий, подушечки пальцев). Отложения кальция могут с течением времени разрушать кожный покров и сформировать язвочки.

Поражение сосудов
 Действие патогенных механизмов при склеродермии не ограничивается только лишь кожными покровами, а охватывает также и кровеносные сосуды. Почти у всех пациентов с данным недугом поражение сосудов проявляется в виде синдрома Рейно – спазма периферических артерий и артериол под действием низких температур или стресса. Обычно данный феномен охватывает пальцы рук, однако в редких случаях может выявляться и на ногах, и даже на языке. Классически феномен Рейно описывается как трехфазное изменение цвета кожи пальцев.
Действие патогенных механизмов при склеродермии не ограничивается только лишь кожными покровами, а охватывает также и кровеносные сосуды. Почти у всех пациентов с данным недугом поражение сосудов проявляется в виде синдрома Рейно – спазма периферических артерий и артериол под действием низких температур или стресса. Обычно данный феномен охватывает пальцы рук, однако в редких случаях может выявляться и на ногах, и даже на языке. Классически феномен Рейно описывается как трехфазное изменение цвета кожи пальцев.При феномене Рейно выявляются следующие фазы изменения цвета кожи:
- Бледность пальцев. Под действием холода возникает избыточных спазм артерий и артериол (сосуды несущие богатую кислородом кровь от сердца), что приводит к уменьшению кровенаполнения и, соответственно, к ишемии тканей и побледнению кожи. Обычно наблюдается четкая граница между бледными пальцами и кистью нормального цвета.
- Посинение пальцев. Развившийся спазм сосудов и недостаточное поступление питательных веществ и кислорода приводят к тому, что в пальцах начинает накапливаться гемоглобин, отдавший кислород и соединившийся с молекулой углекислого газа, который придает коже синюшный (цианотичный) оттенок.
- Покраснение пальцев. После устранения спазма сосудов возникает покраснение, которое связано с реактивным полнокровием (кровь устремляется в истощенные и неспособные к адекватному сокращению периферические сосуды).
Помимо изменения цвета кожи при феномене Рейно возможно возникновение следующих признаков:
- онемение пальцев;
- покалывание в пальцах;
- локальный дискомфорт во время приступа.
В некоторых случаях при большой давности заболевания, феномен Рейно может сопровождаться следующими признаками:
- плохо заживающие язвочки на пальцах;
- сухая гангрена пальцев;
- спонтанная ампутация пораженных пальцев (отмирание пальцев).
Поражение внутренних органов
При системной склеродермии могут быть поражены следующие органы и системы органов:- желудочно-кишечный тракт;
- печень;
- легкие;
- сердце;
- почки;
- кости и мышцы;
- мочеполовая система.
Поражение желудочно-кишечного тракта (ЖКТ) является одним из наиболее частых проявлений системной склеродермии среди пациентов, у которых не наблюдается феномена Рейно. Может быть поражена вся пищеварительная система, однако чаще возникает склероз ротоглотки, пищевода, желудка, толстого и тонкого кишечника, прямой кишки. Возможно поражение слюнных желез, что приводит к нарушению глотания.
В основе поражения ЖКТ лежит атрофия гладкой мускулатуры (из-за поражения сосудов и нервных окончаний) и фиброз (замещение нормальной соединительной ткани). Все это приводит к тому, что возникает нарушение перистальтики и транзита содержимого пищеварительной системы. Склероз слизистой оболочки кишечника приводит к нарушению всасывания питательных веществ, что чревато потерей веса и недостаточным получением необходимых витаминов и минералов.
Поражение желудочно-кишечного тракта сопровождается следующими симптомами:
- уменьшение объема ротовой полости;
- сухость ротовой полости;
- нарушение глотания;
- изжога;
- непроизвольное срыгивание желудочного содержимого;
- сужение пищевода (проявляется ранним чувством насыщения, тяжестью за грудиной, срыгиванием непереваренной пищи, потерей веса);
- раннее насыщение;
- вздутие живота;
- кишечные колики;
- диарея, чередующаяся с запорами;
- скрытые кишечные кровотечения;
- боль в животе;
- рвота кровью;
- выпадение прямой кишки;
- недержание каловых масс (энкопрез).
Печень
Склеродермия редко непосредственно поражает ткань печени, однако в некоторых случаях она может выступать в роли фактора, способствующего развитию первичного желчного цирроза. При этом из-за повышения уровня билирубина (продукт распада гемоглобина, который в норме перерабатывается печенью и выводится вместе с каловыми массами) возникает желтуха. При склерозировании желчевыводящих протоков возможно возникновение бесцветных каловых масс, желтухи, зуда.
Легкие
Поражение легких является наиболее частой причиной смерти среди пациентов со склеродермией.
Поражение легких при склеродермии может иметь следующий характер:
- Интерстициальная болезнь легких. Интерстицием называется каркас органа, который состоит из соединительной ткани, кровеносных и лимфатических сосудов, а также ткани, окружающей сосуды и нервы. При интерстициальной болезни легких возникает склерозирование капилляров и стенок альвеол, что значительно затрудняет газообменные процессы в легких. В результате развивается одышка, уменьшается подвижность легких, снижается дыхательный объем.
- Легочная гипертензия. Повышение давления в системе легочной артерии носит название легочной гипертензии. Развивается гипертензия по причине уменьшения внутреннего просвета сосудов, а также из-за снижения эластичности сосудистой стенки, что приводит к увеличению сопротивления кровотоку. В результате возрастает нагрузка на правые отделы сердца, возникает прогрессирующая гипертрофия правого желудочка. Из-за возросшего давление в правых отелах сердца снижается венозный возврат, что приводит к застою крови в печени и некоторых других органах большого круга кровообращения. В результате наблюдается одышка, боли за грудиной, боли в правом подреберье, вздутие яремных вен.
Поражение сердца при склеродермии встречается довольно часто, однако клинические проявления во многих случаях отсутствуют. Считается, что клинически выраженное поражение сердечной мышцы и околосердечных структур при склеродермии указывает на неблагоприятное течение заболевания.
Поражение сердца при склеродермии может проявляться следующими клиническими признаками:
- боль за грудиной;
- одышка во время нагрузки;
- чувство сердцебиения;
- головокружения;
- вздутие яремных вен;
- нарушение сердечного ритма (аритмии).
Почки
При склеродермии поражаются почечные сосуды, что приводит к нарушению функции почек вплоть до развития острой почечной недостаточности. В результате этого снижается количество фильтруемой через почки крови, и продукты распада начинают накапливаться в организме, вызывая различные неблагоприятные последствия.
Недуг обычно проявляется артериальной гипертензией, которая возникает в ответ на снижение кровотока в системе почечных артерий, и которая направлена на поддержание и восстановление должного кровоснабжения. В редких случаях давление повышается незначительно, однако у пациентов, у которых уровень артериального давления до начала патологии был в норме, оно возрастает довольно сильно. Сопровождается это одышкой, головными болями, появлением «мушек» или точек перед глазами, обмороками, отеком легких, отеком нижних конечностей.
Следует отметить, что повышение артериального давления на фоне поражения почек при склеродермии является вполне благоприятным признаком, так как указывает на нормальную функцию сердечной мышцы.
На фоне почечной недостаточности развиваются периферические отеки, интоксикация продуктами распада (головные боли, нарушение сознания). В некоторых случаях возможно образование выпота в серозных сумках – в брюшной полости (водянка, сопровождается увеличением живота в объеме и компрессией органов брюшной полости), в плевральной полости (сопровождается дыхательной недостаточностью) и в перикарде (сопровождается сердечной недостаточностью).
Из-за нарушения функции почек развивается анемия, которая сопровождается бледностью кожных покровов и снижением резистентности к физическим нагрузкам. Также возникает дефицит тромбоцитов, что сопровождается кровоточивостью десен и слизистых оболочек желудочно-кишечного тракта.
Кости и мышцы
Многие пациенты отмечают, что наиболее ранние симптомы склеродермии у них были связаны с поражением опорно-двигательного аппарата. В большинстве случаев данные симптомы связаны с болевыми ощущениями при нагрузке и в покое. При этом в некоторых случаях возникновение болей в суставах и мышцах может быть связано с истинной воспалительной реакцией. Чаще всего поражаются суставы пальцев и кистей, а также лучезапястный и локтевой сустав. Из-за истончения кожных покровов и атрофии мышц далеко не всегда удается адекватно оценить степень увеличения сустава. Прогрессирующее поражение суставов и мышц может стать причинной образования сгибательных контрактур (значительное ограничение подвижности конечности в суставе).
Мочеполовая система
Поражение мочеполовой системы при склеродермии сопровождается следующими симптомами:
- эректильная дисфункция;
- склероз мочевого пузыря с уменьшением его объема (как следствие – частые позывы к мочеиспусканию);
- боль во время полового акта (из-за нарушения деятельности вагинальных желез и сухости влагалища);
- изъязвление слизистой влагалища;
- снижение сексуального желания;
- ранний климакс.
CREST-синдром
CREST-синдром является акронимом от англоязычных терминов, которые представляют собой перечень наиболее распространенных проявлений системной склеродермии.CREST-синдром включает в себя следующие патологии:
- C – Calcinosis – Кальциноз. Кальциноз – это плотные подкожные образования, которые представляют собой отложения солей кальция. В некоторых случаях они формируют язвочки, в которые попадают бактериальные агенты способные вызывать инфекционное поражение мягких тканей и костей (остеомиелит).
- R – Raynauld's phenomen – феномен Рейно. Феномен Рейно, как уже было описано ранее, возникает вследствие спазма периферических сосудов и проявляется нарушением циркуляции крови в пальцах рук и ног. Характеризуется изменением цвета пальцев при воздействии низких температур.
- E – Esophageal dysmotility – нарушение подвижности пищевода. Из-за поражения гладкой мускулатуры пищевода нарушается процесс глотания, у больных возникает непроизвольное срыгивание, появляется изжога.
- S – Sclerodactyly – склеродактилия. Склеродактилия – это патологическое состояние, при котором кожа пальцев утолщена, подкожная клетчатка атрофирована, концевые фаланги увеличены в размерах. На фоне всех этих изменений нарушается подвижность пальцев, сжатие кисти значительно затрудняется.
- T – Telangiecasia – сосудистые звездочки. Из-за поражения капилляров и других мелких кровеносных сосудов кожи на лице, верхней половине тела и на слизистых оболочках рта, глаз и половых органов появляются небольшие красно-синие точки, по своей форме схожие со звездочками.

Диагностика склеродермии
 Диагностика склеродермии является динамическим процессом, который требует постоянного наблюдения и контроля состояния пациента. Связано это с тем, что данный недуг является хроническим и постоянно прогрессирует. Это приводит к тому, что по истечении определенного периода времени у больных возникают новые очаги поражения во внутренних органах и нарушается общее состояние.
Диагностика склеродермии является динамическим процессом, который требует постоянного наблюдения и контроля состояния пациента. Связано это с тем, что данный недуг является хроническим и постоянно прогрессирует. Это приводит к тому, что по истечении определенного периода времени у больных возникают новые очаги поражения во внутренних органах и нарушается общее состояние.Диагностика склеродермии базируется на периодическом контроле больных с выявлением локализации склеротических очагов и определением степени повреждения внутренних органов, а также на проведение ряда дополнительных лабораторных анализов и процедур. Наибольшую ценность в данном процессе представляют клинические проявления заболевания.

Клинические проявления
В 1980 году Американской ревматологической ассоциацией были предложены критерии, базирующиеся на клинических симптомах, при выявлении которых может быть поставлен диагноз склеродермии. Данные критерии условно разделены на большие и малые, в зависимости от того, как часто они встречаются и насколько специфичными они являются. Наличие всего нескольких комбинаций симптомов, указывающих на склеродермию, значительно облегчает процесс дифференциальной диагностики.Большие критерии:
- Поражение кожи. Склероз кожных покровов, который распространяется от основания к верхушке пальцев рук или ног.
- Склеродактилия. Утолщение кожи пальцев и кистей с ограничением подвижности и расширением ногтевой фаланги.
- Рубцы на подушечках пальцев. Наличие свежих язв или рубцов на ладонной поверхности ногтевых фаланг.
- Базальный фиброз легких (пневмофиброз). При базальном пневмофиброзе происходит разрастание соединительной ткани в базальных (нижних) отделах легких. При склеродермии процесс носит симметричный характер. Проявляется одышкой и снижением жизненного объема легких. Выявляется в ходе радиологического исследования (обзорная рентгенограмма грудной полости).
Остальные симптомы, которые не вошли в эти диагностические критерии, также являются крайне важными в процессе постановки диагноза, так как позволяют определить тип недуга, его стадию, а также указывают на вовлеченные в патологический процесс органы.
Лабораторные анализы
Лабораторные анализы позволяют оценить состояние всего организма и выявить основные метаболические, структурные и функциональные нарушения.При склеродермии выполняются следующие лабораторные анализы:
- Общий анализ крови. Общий анализ крови позволяет выявлять снижение количества красных кровяных телец (анемия), которое может возникать на фоне скрытых кровотечений или нарушения функций почек. Также может быть выявлено уменьшение количества тромбоцитов. Скорость оседания эритроцитов (СОЭ) может быть увеличенной (неспецифический признак воспалительного процесса), однако довольно часто она находится в пределах нормы. Повышение СОЭ является признаком неблагоприятного течения недуга.
- Биохимический анализ крови. Биохимический анализ крови позволяет выявлять содержащиеся в сыворотке крови соли, ферменты, белки и пигменты. При склеродермии может быть увеличен уровень мышечных ферментов (креатинфосфокиназа, альдолаза) из-за воспалительного процесса в мышцах. Повышение уровня креатинина, мочевины и других продуктов распада азота указывает на нарушение работы почек. Увеличение уровня билирубина указывает на поражение печени или желчевыводящих протоков. Повышение уровня ферментов аланинаминотрансферазы и аспартатаминотрансферазы (АЛТ и АСТ), которые обычно указывают на повреждение печени, при склеродермии неинформативно, так как данные ферменты могут выделяться из поврежденных скелетных мышц и сердца.
- Общий анализ мочи. При поражении почек в общем анализе мочи выявляется повышенный уровень белков и оксипролина, а также осадок, состоящий из красных кровяных телец.
- Определение уровня CXCL4. CXCL4 является биологически активным веществом, которое выделяется плазматическими клетками и препятствует процессу формирования новых сосудов. При системной склеродермии уровень данного вещества может быть повышен, что указывает на пневмофиброз и прогрессирующую легочную гипертензию.
- Определения уровня NT-proBNP. Активация мозгового натрийуретического пептида происходит благодаря отщеплению фрагмента NT-proBNP, уровень которого в крови можно определить с помощью ряда лабораторных тестов. Мозговой натрийуретический пептид является гормоном, который синтезируется сердечной мышцей в ответ на чрезмерную нагрузку. Таким образом, концентрация NT-proBNP коррелирует с тяжестью легочной гипертензии.
- C-реактивный белок. C-реактивный белок является маркером острой стадии воспалительной реакции. При склеродермии его уровень указывает на активность заболевания.
Аутоантитела
Аутоантитела представляют собой иммуноглобулины, способные взаимодействовать с собственными антигенами, то есть с собственными тканями организма. Формирование данных антител лежит в основе многих аутоиммунных и ревматических заболеваний. Повышенный уровень аутоантител может быть выявлен задолго до развития клинической картины.Уровень и тип аутоантител имеет значение для постановки первоначального диагноза и для выявления сопутствующих патологий, однако он не позволяет следить за активностью заболевания.
При склеродермии могут выявляться следующие типы аутоантител:
- Антинуклеарные антитела. Антинуклеарные антитела (ANA) выявляются у 90% больных склеродермией. Представляют собой иммуноглобулины, которые способны атаковать содержимое клеточных ядер. Существует несколько разновидностей данных антител, среди которых чаще всего встречаются антицентромерные антитела и антитела к топоизомеразе I.
- Антитела к топоизомеразе I. Антитела к топоизомеразе I (anti-Scl-70) выявляются у 30% больных диффузной склеродермией. Для пациентов с высоким уровнем данных антител характерен повышенный риск развития пневмофиброза и интерстициальной болезни легких.
- Антицентромерные антитела. Антицентромерные антитела выявляются почти у половины больных ограниченной формой склеродермии. Антицентромерные антитела часто ассоциируются с серьезным поражением сосудов и тяжелым течением феномена Рейно.
- Анти-РНК полимераза I и III. Антитела к РНК полимеразе I и III выявляются у пятой части пациентов с диффузной склеродермией. Данные антитела коррелируют с быстропрогрессирующим поражением кожи и высоким риском развития почечной недостаточности. Зачастую выявляются у людей с несколькими типами аутоиммунных заболеваний.
- Антирибонуклеопротеиновые антитела. Антитела к рибонуклеопротеинам (Anti-RNP) выявляются у пациентов с несколькими аутоиммунными заболеваниями. Указывают на поражение скелетных мышц и интерстициальную болезнь легких.

Радиологические методы исследования
Радиологические методы исследования, то есть методы, основанные на использовании рентгеновского излучения, позволяют выявлять изменения в структуре мышц, костей и ряда внутренних органов.В клинической практике используется простая радиография и компьютерная томография. Компьютерная томография (КТ) является более чувствительным и современным методом диагностики, однако она предполагает несколько большую дозу облучения по сравнению с простой радиографией, и далеко не всегда ее использование оправдано.
Простая радиография применяется для диагностики следующих состояний:
- выявления подкожных очагов кальциноза (которые проявляются в виде интенсивных очагов затемнения);
- мониторинг состояния ногтевых фаланг пальцев;
- исключение остеомиелита при язвах на пальцах;
- исключение острой кишечной непроходимости при нарушении кишечной перистальтики;
- выявление симметричного базального пневмофиброза (увеличение интенсивности легочного рисунка в базальных отделах).
- фиброз базальных отделов легких;
- интерстициальная болезнь легких.
Электрокардиография
Электрокардиография (ЭКГ) является методом рутинного обследования пациентов, который позволяет выявлять структурные и функциональные изменения в сердечной мышце. С помощью ЭКГ можно выявить признаки легочной гипертензии, аритмию, признаки сердечной недостаточности.Ультразвуковое исследование
Ультразвуковое исследование позволяет оценить структуру и функцию некоторых внутренних органов без каких-либо рисков для пациента.Ультразвуковое исследование позволяет выявлять патологии следующих органов:
- печень;
- почки;
- сердце.
Трансторакальная эхография (ультразвуковое исследование) является неинвазивным методом обследования, при котором датчик прибора прикладывается к коже грудной клетки, и который позволяет неинвазивно определять давление в системе легочной артерии. Повышение давления в легочной артерии более 35 мм ртутного столба указывает на легочную гипертензию и является показанием для катетеризации правого отдела сердца (более точный метод определения давления, который, однако, требует введения специального прибора в просвет легочного ствола).
Определение функции легких
Измерение жизненного объема легких (и ряда других объемов) является крайне важным обследованием при системной склеродермии, так как позволяет оценить функцию легких и степень их вовлечения в патологию. Легочные функциональные тесты необходимо проводить каждые полгода – год.Уменьшение диффузной способности легких в сочетании с уменьшением жизненной емкости легких указывает на рестриктивное поражение легочной ткани (уменьшение эластичности и растяжимости легких). Изолированное снижение диффузной способности легких указывает на поражение легочных сосудов на фоне их склерозирования или из-за легочной гипертензии.
Эндоскопия желудочно-кишечного тракта
Эндоскопия является диагностической процедурой, в ходе которой в просвет пищевода вводится специальный гибкий эндоскоп, снабженный оптической системой и системой освещения. Данное обследование позволяет врачу оценить состояние слизистой оболочки пищевода, желудка, двенадцатиперстной кишки.При склеродермии могут быть выявлены следующие изменения:
- заброс желудочного содержимого в пищевод из-за ослабления нижнего сфинктера пищевода;
- тяжелый эзофагит (воспаление пищевода);
- грибковое поражение пищевода;
- сужения пищевода;
- пищевод Барретта (предраковое состояние, возникающее из-за раздражения слизистой пищевода соляной кислотой);
- опухоль пищевода;
- расширение кровеносных сосудов подслизистого слоя желудка.
Капилляроскопия ногтевого ложа
Капилляроскопия является методом неинвазивного изучения функции капилляров путем их осмотра под микроскопом. Исследуют обычно складку ногтевого ложа, так как в данном месте капилляры находятся близко к поверхности и их легко визуализировать.При склеродермии выявляется меньшее количество капилляров, множественные расширения сосудов, неправильные или перевернутые капиллярные петли.
Гистологическое исследование
Изучение фрагментов ткани кожи и легких (биопсия) под микроскопом позволяет достоверно выявлять склеротические изменения. К гистологическому исследованию прибегают при необходимости дифференциации системного склероза с другими схожими заболеваниями в случае, если другие методы обследования являются недостаточно информативными.При склеродермии выявляются следующие изменения:
- фиброз тканей с избыточным отложением коллагена и межклеточного вещества;
- хроническое воспаление с инфильтрацией мононуклеарными клетками (макрофаги и Т-лимфоциты);
- разрастание внутренней выстилки сосудов, концентрические отложения соединительной ткани в стенке сосудов, сужение просвета сосудов, тромбоз.
Лечение склеродермии медикаментами
 Терапевтический подход при склеродермии зависит в первую очередь от типа заболевания, от степени поражения внутренних органов, а также от тяжести существующих клинических проявлений.
Терапевтический подход при склеродермии зависит в первую очередь от типа заболевания, от степени поражения внутренних органов, а также от тяжести существующих клинических проявлений.Существующее на сегодняшний день лечение направлено на ликвидацию последствий склеротических изменений органов, на предотвращение возможных осложнений, а также на устранение ряда беспокоящих симптомов. К сожалению, полное излечение данного недуга пока является невозможным.
Лечение склеродермии осуществляют помощью следующих групп препаратов:
- ферментные препараты;
- сосудорасширяющие препараты;
- препараты, подавляющие иммунитет;
- противовоспалительные препараты;
- хелаторная терапия.

Лечение ферментными препаратами
Ферментные препараты способны расщеплять соединительнотканные волокна, образующиеся в очагах склероза. Данные средства могут вводиться системно в виде внутримышечных инъекций либо локально при помощи электрофореза. Курс лечения зависит от тяжести заболевания и может длиться от 5 – 7 дней до двух – трех недель.Возможно применение следующих препаратов:
- лонгидаза;
- ронидаза;
- лидаза;
- трипсин;
- химотрипсин.

Лечение сосудорасширяющими препаратами
Применение сосудорасширяющих препаратов позволяет устранять спазм кровеносных сосудов, что благотворно влияет на кровообращение в периферических тканях и во внутренних органах. Благодаря этому удается снизить тяжесть феномена Рейно, легочной гипертензии и повреждения почек. Кроме того, расширение сосудов позволяет уменьшить нагрузку на сердечную мышцу.При лечении склеродермии применяются следующие сосудорасширяющие препараты:
- Блокаторы кальциевых каналов. Блокаторы кальциевых каналов уменьшают спазм гладкой мускулатуры сосудов за счет снижения поступления кальция – минерала, который необходим для нормального сокращения мышечных волокон. Применяются таблетки верапамила в дозе 40 – 80 мг 3 – 4 раза в сутки или таблетки нифедипина в дозе 10 – 20 мг 2 раза в сутки.
- Ингибиторы фосфодиэстеразы. Фосфодиэстераза является ферментом, который участвует в синтезе ряда веществ, способных вызывать сокращение сосудов. Наибольшее воздействие данные препараты имеют на сосуды малого круга кровообращения, поэтому их применяют при легочной гипертензии. Обычно применяется пентоксифиллин в дозе 600 мг в сутки.
Лечение препаратами, подавляющими иммунитет
Так как в развитии склеродермии важную роль играют аутоиммунные процессы, возникающие из-за нарушения работы иммунной системы организма, существует необходимость в использовании препаратов, подавляющих иммунитет.Для подавления иммунитета используются следующие препараты:
- Циклофосфамид является препаратом, который широко применяется для лечения многих аутоиммунных заболеваний. Позволяет снизить интенсивность фиброза легких, замедляет образование очагов склероза в тканях внутренних органов и кожи.
- Метотрексат подавляет деление иммунных клеток крови, благодаря чему оказывает выраженное иммуномодулирующее воздействие. Исследования показывают его высокую эффективность при поражении кожи и легких, а также при воспалении мышц и суставов.
- Циклоспорин угнетает активность Т-лимфоцитов, которые играют ключевую роль в развитии диффузной склеродермии.
- Азатиоприн подавляет обмен веществ, входящих в состав нуклеиновых кислот. Благодаря этому он блокирует процесс клеточного деления и снижает интенсивность иммунного ответа.
- Ритуксимаб является препаратом, который специфично блокирует B-лимфоциты, ответственные за синтез антител.

Лечение противовоспалительными препаратами
Лечение нестероидными противовоспалительными препаратами позволяет уменьшить воспалительную реакцию и сопутствующие ей симптомы (отек, боль, поражение суставов). Нестероидные противовоспалительные средства
| Препарат | Механизм действия | Способ применения |
| Диклофенак | Блокирует фермент циклооксигеназу, который участвует в расщеплении арахидоновой кислоты в очаге воспаления до биологически активных веществ, оказывающих провоспалительные воздействие. Снижение уровня данных веществ позволяет устранить воспалительную реакцию, отек и болевое ощущение. | Внутрь по 75 – 150 мг в несколько приемов, после еды запивая большим количеством воды. |
| Ибупрофен | Внутрь по 800 мг 3 раза в сутки после еды, запивая большим количеством воды. | |
| Мелоксикам | Внутрь в дозе 7,5 – 15 мг один раз в сутки после еды. | |
| Целекоксиб | Внутрь в суточной дозе 200 мг в два приема. |
Следует иметь в виду, что большинство нестероидных противовоспалительных препаратов негативно влияют на слизистую оболочку желудка, и при несоблюдении режима приема могут спровоцировать гастрит и язву. По этой причине их часто назначают с препаратами, защищающими желудок (омепразол, ранитидин, фамотидин).
При неэффективности нестероидных противовоспалительных препаратов могут быть назначены глюкокортикоиды – стероидные гормоны (дексаметазон, преднизолон), которые обладают большой противовоспалительной активностью и способны подавлять иммунитет. Дозировка данных препаратов определяется строго индивидуально, так как из-за воздействия на весь организм и из-за ряда побочных эффектов их некорректное применение может иметь неблагоприятные последствия.
Хелаторная терапия
Хелаторная терапия направлена на выведение из организма определенных веществ путем их связывания со специфическими лекарственными препаратами. При склеродермии используется D-пеницилламин, который способен выводить медь из организма. Благодаря этому удается снизить скорость образования фиброзной ткани и уменьшить интенсивность воспалительной реакции (медь необходима для нормальной работы клеток, синтезирующих соединительнотканные волокна).Гормоны и антибиотики при склеродермии

Питание при склеродермии (диета)
Склеродермия не относится к заболеваниям, при которых необходима какая-либо специфическая диета. Тем не менее, корректное питание позволяет уменьшить дискомфорт и облегчить общее состояние больного.При склеродермии рекомендуется придерживаться следующих принципов питания:
- при поражении пищевода следует избегать твердой пищи;
- при поражении кишечника необходимо употреблять пищу, богатую растительными волокнами;
- следует употреблять большое количество витаминов и минералов, так как зачастую их всасывание в кишечнике нарушено;
- необходимо употреблять достаточное количество калорий;
- следует избегать больших доз витамина C (более 1000 мг/день), так как он стимулирует формирование соединительной ткани;
- при поражении почек целесообразным является уменьшение количества поступающей с пищей соли и воды.

Нужен ли постельный режим при склеродермии?
Необходимость в постельном режиме при склеродермии возникает только при тяжелом поражении жизненно важных внутренних органов (сердце, легкие, почки), когда какая-либо физическая нагрузка способна спровоцировать критические осложнения. В остальных же случаях нет никакой необходимости в постельном режиме, и, более того, уменьшение двигательной активности крайне не рекомендуется. Связано это с тем, что при отсутствии движений атрофия кожи и мышц развивается быстрее, а суставы теряют свою подвижность.Пациентам со склеродермией следует уделять особое внимание температурному режиму, в котором они пребывают, так как холодный воздух может спровоцировать спазм сосудов конечностей (феномен Рейно), что может иметь множество неблагоприятных последствий.
Народные методы лечения склеродермии
Народные методы лечения склеродермии позволяют облегчить течение недуга, способны устранить некоторые внешние проявления, способствуют более медленному развитию болезни. Тем не менее, использование методов народной медицины без применения фармакологических лекарственных средств может быть недостаточно эффективным и привести к различным осложнениям.Для лечения склеродермии используются следующие народные методы:
- Сок алоэ. К предварительно распаренной коже прикладывается компресс, смоченный в соке алоэ. Процедуру следует повторять один раз в несколько дней. Данное средство позволяет несколько уменьшить жесткость кожи и скорость распространения склеротических очагов.
- Мазь из полыни. Перетертую в порошок траву полыни смешивают с жиром (лучше – со стерильным вазелином) в равных пропорциях. Полученной мазью необходимо обрабатывать очаги склеродермии 2 – 3 раза в день в течение одной – двух недель.
- Настой полевого хвоща. Столовую ложку смеси полевого хвоща, спорыша и медуницы следует залить 200 мл воды и в течение четверти часа держать на водяной бане. После того как отвар остынет, его следует процедить и пить по 50 мл перед едой.
- Отвар травы лабазники. Столовую ложку травы лабазники необходимо залить двумя стаканами воды и кипятить в течение 7 – 15 минут. Полученный отвар необходимо настоять в течение нескольких часов, после чего его можно пить по 100 мл два раза в день. Уменьшает боль в суставах и очагах воспаления.
- Настой зверобоя. Три столовых ложки измельченной смеси зверобоя, донника, малины, подорожника и мяты следует залить 5 стаканами кипятка и настоять в течение 6 – 8 часов, после чего процедить. Получившийся настой необходимо пить по 50 – 100 мл в день на протяжении 2 месяцев.
Ответы на часто задаваемые вопросы
Можно ли заразиться склеродермией?
Заразиться склеродермией невозможно, так как данная патология является следствием нарушения нормальной работы иммунной системы и клеток, синтезирующих соединительнотканные волокна. Несмотря на то, что инфекция может выступать в роли провоцирующего фактора, на сегодняшний день не выявлено каких-либо специфических патогенных агентов, способных вызвать склеродермию.Склеродермия является хроническим воспалительным заболеванием аутоиммунной природы, которое поражает соединительнотканный каркас кожи и внутренних органов. Точная причина возникновения склеродермии неизвестна, однако предполагается, что в основе данного недуга лежит генетическая предрасположенность, которая активируется под действием некоторых внешних или внутренних факторов.
В основе генетической предрасположенности лежит дефект генов, ответственных за формирование структур, необходимых для распознавания клеток и тканей в системе свой – чужой во время иммунного ответа. В результате изменения структуры генов формируется белок, неизвестный иммунной системе человека, что приводит к тому, что иммунные клетки начинают атаковать собственные ткани. Это приводит к развитию воспаления и к избыточному выделению факторов, стимулирующих образование соединительной ткани.
Изменения в структуре генетического аппарата могут возникать под действием следующих факторов:
- ионизирующая радиация;
- ультрафиолетовое излучение;
- нитраты;
- пищевые добавки;
- вирусы;
- некоторые лекарственные препараты.
В качестве доказательства генетической природы склеродермии приводится большая заболеваемость данным недугом среди близких родственников и однояйцовых близнецов. Однако многочисленные исследования указывают на то, что в большинстве случаев генетический дефект проявлялся лишь после воздействия какого-либо внешнего или внутреннего провоцирующего фактора.
Развитие склеродермии могут спровоцировать следующие факторы:
- Воспаление. Воспалительная реакция является фактором, который при наличии генетической предрасположенности может стать причиной развития системной склеродермии. Объясняется это продукцией провоспалительных веществ, которые способны стимулировать фибробласты – клетки, синтезирующие соединительнотканные волокна. На фоне избыточной активности данных клеток происходит активация «дремлющих» генов, которые начинают синтезировать дефектный белок. В результате запускается иммунный ответ к собственным тканям, который стимулирует дальнейшее развитие недуга.
- Аутоиммунный процесс. Аутоиммунным процессом называется патологическое состояние, при котором иммунная система человека атакует его собственные ткани.
- Инфекция. Некоторые инфекционные агенты обладают антигенной структурой, схожей с нормальными тканями человеческого организма. Это приводит к тому, что в определенных условиях может возникнуть аутоиммунная реакция. Однако следует понимать, что подобный патологический ответ при склеродермии возможен только при наличии генетической предрасположенности.
- Окружающая среда. Некоторые факторы окружающей среды, такие как соли тяжелых металлов, кремний, органические растворители, бензол и толуол при наличии предрасполагающих факторов могут стать причиной образования очагов склероза в коже и внутренних органах.
- Лекарственные препараты. Некоторые лекарственные препараты (блеомицин, кокаин, дилтиазем и др.) могут стать причиной активации дефектных генов, что может привести к развитию системной склеродермии.

Как выглядят больные склеродермией?
Внешний вид больных склеродермией зависит от локализации склеротических очагов, степени поражения кожи и конечностей, от состояния подкожной жировой клетчатки, мышц и костей, а также от стадии развития заболевания.В развитии склеродермии следует различать начальную стадию, во время которой воспалительный процесс является активным, и более позднюю стадию, во время которой интенсивность воспаления снижается и развивается склеротические и атрофические очаги.
Склеродермия может поражать кожные покровы, кровеносные сосуды и некоторые внутренние органы. В зависимости от внешнего вида и локализации очагов склероза на коже выделяют несколько типов данного недуга.
Виды склеродермии
Помимо перечисленных специфических образований на коже, при склеродермии могут страдать конечности с образованием язв, атрофией мышц и костей. Нередко очаги склероза обнаруживаются в области шеи, лица, туловища, на половых органах.
Поражение конечностей и туловища при склеродермии
При склеродермии нарушения не ограничиваются только кожей. Развивается поражение кровеносных сосудов, которое проявляется сосудистыми звездочками и феноменом Рейно.
Поражение сосудов при склеродермии