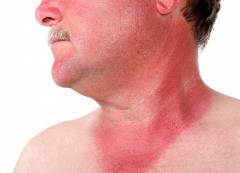
![]() Солнечный ожог – это острое воспаление поверхностных слоев кожи, возникающее как патологическая реакция в ответ на действие ультрафиолетового излучения, источником которого, в большинстве случаев, является Солнце. Характерными чертами солнечного ожога является появление на коже эритемы (покраснения), отека, болевых ощущений, жжения, зуда. В некоторых случаях у людей, получивших такой ожог, может подниматься температура тела, появляться головокружение, головная боль, тошнота, слабость, снижение трудоспособности и др. Чаще всего солнечный ожог появляется на коже не сразу при ее контакте с солнечными лучами, а спустя некоторое время (обычно через 3 - 12 часов после облучения).
Солнечный ожог – это острое воспаление поверхностных слоев кожи, возникающее как патологическая реакция в ответ на действие ультрафиолетового излучения, источником которого, в большинстве случаев, является Солнце. Характерными чертами солнечного ожога является появление на коже эритемы (покраснения), отека, болевых ощущений, жжения, зуда. В некоторых случаях у людей, получивших такой ожог, может подниматься температура тела, появляться головокружение, головная боль, тошнота, слабость, снижение трудоспособности и др. Чаще всего солнечный ожог появляется на коже не сразу при ее контакте с солнечными лучами, а спустя некоторое время (обычно через 3 - 12 часов после облучения).
На скорость развития солнечного ожога влияет большое число различных факторов. Ими могут быть генетические особенности развития кожи (фототип кожи), суточное время, прием лекарственных препаратов, высота места над уровнем моря, длительность инсоляции, климат и время года и др. Солнечный ожог не является продолжительным заболеванием кожи. В легких клинических случаях он проходит через 2 – 3 дня после его появления. В более тяжелых случаях процесс выздоровления и полноценного восстановления кожного покрова может затягиваться до 10 – 14 дней.
![]()
Строение кожи
Кожа представляет собой совокупность наружных тканей, покрывающих тело и обеспечивающих человеку защиту от различных внешних воздействий. С точки зрения гистологии (науке о тканях) кожный покров человека состоит из трех основных слоев. Первый слой кожи называется эпидермисом, второй – дермой, а третий – подкожно-жировой клетчаткой (или гиподермой). Все слои, из которых состоит кожа, тесно связаны между собой и плавно переходят один в другой. Отличаются они между собой преобладанием той или иной ткани.
Эпидермис состоит из многослойного плоского эпителия, который, в свою очередь, состоит еще из пяти клеточных слоев. Дерма представлена разными типами соединительной ткани. В гиподерме (подкожно-жировой клетчатке) расположено большое количество адипоцитов – жировых клеток, которые являются ее неотъемлемой частью.
Кожа состоит из следующих основных слоев:
- эпидермис;
- дерма;
- подкожно-жировая клетчатка.
Эпидермис
Эпидермис находится на самой верхушке кожи, то есть служит ее наружным слоем. Его формируют разные типы клеток (кератиноциты, стволовые клетки, меланоциты, клетки Лангерганса). Эти клетки имеют свои собственные функции и расположены в определенных слоях эпидермиса.
Анатомически в эпидермисе выделяют следующие основные слои:
- Роговой слой. Этот слой является самым наружным слоем эпидермиса. Он представлен роговыми чешуйками, которые возникают при гибели основных клеток эпидермиса (кератиноцитов).
- Блестящий слой. Блестящий слой находится сразу под роговым слоем. Он состоит из безъядерных плоских кератиноцитов (корнеоцитов), содержащих большое количество кератогиалиновых гранул. Эти гранулы обладают высокой светопреломляющей способностью.
- Зернистый слой. Зернистый слой – это пласт клеток, локализующийся между шиповатым и блестящим слоями эпидермиса. Клетками зернистого слоя являются овальные кератиноциты, обладающие здесь высокой активностью. Они синтезируют большое количество различных белков (инволюкрин, кератолинин, кератин и др.), ферментов и других веществ.
- Шиповатый слой. Шиповатый слой является предпоследним слоем эпидермиса. Этот слой представлен многоугольными молодыми кератиноцитами (в них активно синтезируется кератин, и образуются тонофибриллы и кератиносомы) и клетками Лангерганса (принимают участие в иммунном ответе и делении клеток эпидермиса).
- Базальный слой. Базальный слой является самым нижним слоем эпидермиса. В нем располагаются разные типы клеток (кератиноциты, стволовые клетки эпидермиса, клетки Меркеля). Именно благодаря этому слою происходит регенерация (заживление) эпидермиса. В этом слое находятся пигментные клетки кожи – меланоциты, которые вырабатывают меланин. Меланин – это черный пигмент, защищающий кожу от воздействия на нее ультрафиолетового излучения и придающий ей коричневый или черный оттенок.
![]()
Дерма
Дерма находится ниже базального слоя эпидермиса и выше подкожно-жировой клетчатки. В ней различают сетчатый и сосочковый слои. Первый представлен плотной неоформленной соединительной тканью. Он состоит из большого количества коллагеновых, эластических и ретикулярных волокон, которые обеспечивают механическую устойчивость кожи. Основными клеточными элементами в этой области являются фибробласты – клетки соединительной ткани. В сетчатом слое дермы также находятся потовые, сальные железы и корни волос. Этот слой расположен ниже сосочного слоя и соседствует с подкожно-жировой клетчаткой.
Сосочковый слой образован рыхлой (неплотной) волокнистой соединительной тканью. Он имеет сравнительно меньше соединительнотканных волокон (коллагена, эластина) по сравнению с сетчатым слоем. Зато данный слой содержит больше клеток. Он содержит много тучных клеток, макрофагов, мышечных клеток, фибробластов. Сосочковый слой находится выше сетчатого и граничит с базальным слоем эпидермиса, в который он вдается в виде бугров (или сосочков).
Подкожно-жировая клетчатка
Подкожно-жировая клетчатка состоит из жировых клеток (адипоцитов) и соединительнотканных элементов (эластических, коллагеновых волокон, фибробластов и др.). Она является самым нижним слоем кожи и, следовательно, расположена ниже эпидермиса и дермы. Подкожно-жировая клетчатка выполняет защитную, терморегуляторную, энергетическую, запасающую и другие важные функции в организме.
Воздействие солнечного света на кожу
![]() Солнечный свет – электромагнитное излучение, вырабатываемое солнцем и имеющее видимую и невидимую человеческому глазу части. Видимая часть солнечного света представлена электромагнитными волнами, имеющими диапазон (длин волн) от 340 и до 740 нм (нанометров или 10-9 метра). Эту часть, собственно говоря, и привыкли люди принимать за обычный видимый свет. Этот свет не оказывает какого-либо специфичного влияния на кожу человека. Он играет важную роль в формировании изображения в глазу, а также является неотъемлемой частью циркадного (околосуточного) биоритма. Видимый свет служит естественным физиологическим возбудителем и стимулятором нервной системы. Основное действие солнечного света на кожу происходит за счет его невидимой части. Невидимая часть солнечного электромагнитного излучения состоит из инфракрасного и ультрафиолетового излучений.
Солнечный свет – электромагнитное излучение, вырабатываемое солнцем и имеющее видимую и невидимую человеческому глазу части. Видимая часть солнечного света представлена электромагнитными волнами, имеющими диапазон (длин волн) от 340 и до 740 нм (нанометров или 10-9 метра). Эту часть, собственно говоря, и привыкли люди принимать за обычный видимый свет. Этот свет не оказывает какого-либо специфичного влияния на кожу человека. Он играет важную роль в формировании изображения в глазу, а также является неотъемлемой частью циркадного (околосуточного) биоритма. Видимый свет служит естественным физиологическим возбудителем и стимулятором нервной системы. Основное действие солнечного света на кожу происходит за счет его невидимой части. Невидимая часть солнечного электромагнитного излучения состоит из инфракрасного и ультрафиолетового излучений.
![]()
Инфракрасное излучение – это электромагнитное излучение, имеющее размеры волн от 0,74 до 2000 мкм (микрометров или 10-6 метра). Считается, что инфракрасное излучение составляет 45 – 50% от всего солнечного излучения (еще около 40% приходится на видимый свет и 10% на ультрафиолетовое излучение), попадающего на Землю. Это излучение является тепловым, так как при его попадании на кожный покров каждый человек сразу же чувствует тепло. Нагрев предметов окружающей среды, как и кожи человека, при действии на них солнечного света обусловлен воздействием на них именно инфракрасного электромагнитного излучения. Инфракрасное излучение при попадании его на кожу также способствует расширению ее кровеносных сосудов, стимулирует миграцию иммунных клеток в поверхностные кожные слои, ускоряет процессы эпителизации и грануляции (заращение) ран и язв на коже, увеличивает потоотделение, способствует ускорению метаболических (обменных) реакций в ней.
Кроме нагрева это излучение не вызывает никаких патологических реакций в коже. Таким образом, попадание на кожу видимого света и инфракрасного излучения является безвредным для кожного покрова и всего организма в целом. Однако не стоит забывать, что при длительном нахождении на солнце под открытым небом из-за продолжительного действия солнечных инфракрасных лучей может случиться тепловой (солнечный) удар (перегрев организма) представляющий серьезную угрозу для жизни.
Ультрафиолетовое излучение (ультрафиолет) – это невидимое электромагнитное излучение с длиной волны от 10 и до 400 нанометров. Наличие именно ультрафиолета в солнечных лучах и объясняет основные эффекты солнечного света. Ультрафиолетовое излучение оказывает на кожу как положительное, так и отрицательное воздействие. Благоприятное действие ультрафиолетового излучение заключается в том, что оно стимулирует синтез меланина и витамина Д в коже.
Меланин – это пигмент темного цвета, вырабатываемый в меланоцитах – защитных клетках кожи. Эти клетки расположены в самом нижнем (базальном) слое эпидермиса. Меланоциты вырабатывают меланин, для того чтобы он проникал в кератиноциты и защищал их от действия прямого ультрафиолетового излучения. Наличие меланина в клетках кожи определяет интенсивность загара и влияет на цвет кожи. Чем больше в коже меланина, тем она темнее (либо больше выглядит загорелой – все зависит от расы).
Витамин Д – биологически активное вещество, регулирующее фосфорно-кальциевый обмен. Этот витамин является особенным, так как он по сравнению с другими витаминами (например, с витамином А, В, С и др.), в основном, синтезируется в организме и, в частности, в коже, а не поступает в него с пищевыми продуктами (за исключением некоторых видов продуктов – яиц, молока, печени палтуса и трески, рыбьего жира и др.). Образование витамина Д в коже происходит под действием ультрафиолетового излучения. Данный витамин регулирует всасывание в кишечнике и экскрецию с мочой фосфора и кальция и поэтому влияет на их концентрацию в организме.
Недополучение необходимого количества ультрафиолетового излучения приводит к появлению так называемого светового голодания (ультрафиолетового голодания), обусловленного недостатком витамина Д в организме. Световой голод характеризуется снижением общей резистентности (устойчивости) организма, замедлением умственного развития детей, нарушением окостенения костей и зубов, появлением спонтанных кровотечений, снижением умственной работоспособности, патологическим сокращением скелетных мышц.
Ультрафиолетовое излучение является основным вредным фактором действия солнечных лучей на кожу человека и служит главной причиной развития у нее патологий при чрезмерном нахождении человека под открытым солнцем.
Ультрафиолетовое излучение может вызвать следующие патологии кожи:
- пигментные пятна;
- солнечная геродермия;
- фотодерматозы;
- злокачественные новообразования;
- старческое лентиго.
Пигментные пятна
В некоторых случаях ультрафиолетовое излучение способно вызвать появление на отдельных участках кожи тела (лице, руках, шее и др.) пигментных пятен. Их возникновение детерминировано (обусловлено) генетическими особенностями каждого человека, а также продолжительностью его пребывания под прямыми солнечными лучами. Механизм возникновения пигментных пятен связан с неравномерным образованием и распределением меланина в кожном покрове, в результате чего в коже появляются очаги гиперпигментации – зоны с повышенным скоплением этого пигмента. Наиболее распространенными видами гиперпигментации (повышенной пигментации) кожи, возникающей в ответ на действие ультрафиолетового излучения, являются веснушки и мелазма.
Веснушки – это разновидность гиперпигментации кожи, при которой в определенных областях тела (лице, кисти, предплечье) появляются множественные, мелкие пигментные пятна. Эти пятна имеют округлую форму, светло-желтый, коричневый или темно-коричневый цвет. Как правило, они присутствуют с рождения и не у всех людей. Их количество напрямую зависит от длительности нахождения человека под солнечными лучами. Наиболее часто веснушки появляются у лиц, имеющих светлую кожу и волосы, а также голубые глаза.
Мелазма представляет собой патологию, для которой характерно появление неравномерной гиперпигментации на определенных участках кожного покрова лица (губах, щеках, спинке носа, лбе и др.), реже в области шеи. В отличие от веснушек, при мелазме пигментированные зоны имеют более широкое распространение и менее оформленные границы. Возникновение мелазмы связывают не только с действием солнечного ультрафиолетового излучения и генетической предрасположенностью, но и с применением фотосенсибилизирующих средств, в основном, косметических, используемых женщинами в процессе ухода за их кожей.
![]()
Солнечная геродермия
При продолжительном действии солнечного света на кожу его ультрафиолетовый спектр излучения способен вызвать солнечную геродермию или, простыми словами, преждевременное старение кожи. Длительное нахождение человека под прямыми ультрафиолетовыми лучами может привести к развитию различных повреждающих реакций в коже, вследствие чего в ней постепенно будет происходить разрастание соединительной ткани и нарушится кровоснабжение ее поверхностных слоев. Со временем она потеряет свою эластичность, станет сморщенной, плотной, сухой и шероховатой. На ней появится большое количество морщин, папул, узелков.
Человек с солнечной геродермией внешне выглядит значительно старше своих лет из-за чрезмерного количества морщин и сухости кожи. Это заболевание чаще всего появляется у мужчин, пребывающих в горных и тропических районах, имеющих светлую кожу и волосы и подвергающихся в процессе своей ежедневной деятельности длительному воздействию солнечного света. Такое обычно встречается у моряков, строителей, фермеров, спортсменов, рыбаков и др. Степень выраженности солнечной геродермии также напрямую зависит от суммарной дозы солнечного излучения, полученного в течение жизни и наличия загара.
Преждевременное старение кожи (солнечная геродермия) может возникнуть и у женщин, проводящих большую часть своего свободного времени под открытым небом (с целью загара) на различных горных и пляжных курортах.
Фотодерматозы
Фотодерматозы – это группа заболеваний кожи, развивающихся при действии на нее ультрафиолетового излучения, которое, в свою очередь, провоцирует в кожном покрове появление воспалительных реакций.
В зависимости от патогенетического механизма (механизма развития) воспаления кожи выделяют следующие типы фотодерматозов:
- фототравматические фотодерматозы;
- фотоаллергические фотодерматозы;
- фотодинамические фотодерматозы;
- отсроченные во времени фотодерматозы.
Фототравматические фотодерматозы
Фототравматические фотодерматозы представляют собой один из типов воспалительного поражения кожи, появляющегося в результате действия на нее избыточного количества ультрафиолетового излучения. Этот вид фотодерматозов может наблюдаться у людей как в обычных условиях при длительном их пребывании на солнце (солнечный ожог), так и в некоторых других случаях, когда в организме существует дефицит определенных защитных факторов (пеллагра, синдром Блума). Из-за такого дефицита даже непродолжительное нахождение под солнцем может стать пусковым механизмом для появления воспалительных реакций внутри кожи.
Виды фототравматических фотодерматозов
| Вид фотодерматоза | Причина его появления | Характерные симптомы |
Солнечный ожог
(солнечный дерматит) | Длительное воздействие прямых солнечных лучей на кожу. | Ограниченная эритема (покраснение) и отек облученной кожи, иногда боли, зуд, повышение температуры кожи и организма в целом. Также может развиваться головокружение, головная боль, тошнота, слабость, снижение трудоспособности. |
| Пеллагра | Недостаток в организме витамина РР (никотиновая кислота или ниацин), аминокислоты триптофана и действие на кожу ультрафиолетовых лучей. | Клиническая картина пеллагры характеризуется появлением выраженного дерматита (воспаления кожи), а также присутствием желудочно-кишечных (тошнота, рвота, диарея, боли в животе, отек языка, трещины в уголках рта и др.) и неврологических расстройств (деменция, депрессия, чувство страха, психоз, галлюцинации и др.). Попадание ультрафиолетового излучения на кожу пациентов, болеющих пеллагрой, вызывает у них появление сильного покраснения (от вишневого до красно-коричневого цвета) и отека кожи (дерматита). Покраснение (эритема) кожи часто сочетается с выраженным шелушением, появлением на ней пузырей, трещин, рубцов и язв. |
| Синдром Блума | Врожденная генетическая аномалия, связанная с наличием высокой нестабильности у генетического аппарата клеток кожи. Воздействие ультрафиолетовых лучей вызывает мгновенное повреждение клеток кожи. | Наличие эритемной (красной) сыпи на коже, контактирующей с прямыми солнечными лучами. Обычно она наблюдается на лице, руках, шее, ногах. Эритематозная (красная) сыпь очень часто сочетается с гиперпигментацией (появлением коричневых пятен на коже), кератозом (шелушением), снижением иммунной защиты организма и некоторыми аномалиями развития (гипогонадизм, узкое лицо, выступающие нос и уши, недоразвитие нижней челюсти и др.). |
Фотоаллергические фотодерматозы
Фотоаллергические фотодерматозы обусловлены действием ультрафиолетового излучения на кожу, в которой присутствуют те или иные фотосенсибилизирующие химические вещества, то есть вещества, усиливающие действие солнечного света на кожный покров. Таким веществами могут выступать экзогенные (внешние) и эндогенные (внутренние) соединения. Экзогенные вещества проникают в кожу из внешней среды. Ими могут оказаться компоненты косметических, моющих, лекарственных средств. Эндогенные средства попадают в кожный покров с током крови. Обычно ими являются некоторые медикаментозные препараты (например, сульфаниламиды, барбитураты и др.). Реже причиной этих фотодерматозов могут стать отравления тетраэтилсвинцом, контакт с солями хрома.
Механизм развития фотоаллергических фотодерматозов связан с тем, что попадание ультрафиолетовых лучей на кожу вызывает фотохимические реакции, в процессе которых вышеупомянутые фотосенсибилизирующие вещества взаимодействуют и соединяются со структурами клеток кожи. Так получаются чужеродные молекулы, с которыми взаимодействуют собственные иммунные клетки. При повторном столкновении иммунной системы с этими чужеродными веществами (например, при повторном употреблении сульфаниламидов, барбитуратов) возникают аллергические реакции. Наиболее часто фотоаллергические фотодерматозы характеризуются появлением на коже солнечной крапивницы (красные волдыри), солнечной экземы (покраснение кожи с отеком) и солнечного пруриго (узелковая почесуха).
Фотодинамические фотодерматозы
Фотосенсибилизирующие вещества участвуют и в развитии фотодинамических фотодерматозов. При данных патологиях кожи фотосенсибилизирующие вещества также косвенно провоцируют воспаление кожи, как и при фотоаллергических фотодерматозах. Однако действие этих веществ в этом случае связано с тем, что они способны приумножать эффекты падающего на кожный покров ультрафиолетового излучения, благодаря чему оно начинает намного сильнее и губительнее действовать на кожу.
Попадание в кожу фотосенсибилизирующих веществ и развитие фотодинамических фотодерматозов часто связано с наличием у человека заболеваний, характеризующихся нарушением обмена порфиринов (входят в состав гемоглобина) так называемых порфирий (печеночные, эритропоэтические порфирии). Другой распространенной причиной появления фотодинамических фотодерматозов является использование некоторых лекарственных средств (например, метотрексата, толбутамида, амитриптилина, индометацина, фторурацила, прометазина, винбластина и др.). Данные дерматозы также могут вызывать различные растительные масла (сандаловое, лимонное, бергамотовое, лаймовое, кедровое и др.), входящие в состав предметов личной гигиены и косметики.
Клинические проявления фотодинамических фотодерматозов всегда индивидуальны и зависят от генетической предрасположенности и количества фотосенсибилизирующего вещества, проникшего в кожу. Наиболее часто у таких пациентов после применения какого-либо фотосенсибилизатора (фотосенсибилизирующего вещества) на коже (на ту ее часть, куда падают солнечные лучи) возникает покраснение (эритема), отек, зуд и чувство покалывания. В тяжелых случаях могут возникнуть шелушение, папулы, трещины, эрозии, пузыри, отслоение эпидермиса. Стоит отметить, что не для каждого человека одно и то же вещество может оказаться фотосенсибилизирующим.
Отсроченные во времени фотодерматозы
Отсроченные во времени фотодерматозы являются следствием продолжительного действия ультрафиолетового излучения на кожу. Они представлены актиническим паракератозом и солнечным кератозом (актиническим кератозом). Оба характеризуются появлением на коже множественных, мелких гиперкератозных (сильно шелушащихся) очагов с высокой степенью шелушения. При внешнем осмотре такие очаги похожи на шелушащиеся, сухие, ограниченные пятна, имеющие розовато-коричневый цвет и размеры от 0,5 до 1 см в диаметре.
Злокачественные новообразования
Солнечное ультрафиолетовое излучение также способно повреждать генетический аппарат клеток кожи, вследствие чего они могут мутировать (аномально развиваться и размножаться). Мутирование клеток часто происходит именно в глубоких слоях кожи и нередко приводит к появлению в ней различных злокачественных новообразований. Наиболее распространенными из них являются меланома, базалиома и плоскоклеточный рак кожи. Меланома – это опухоль, состоящая из меланоцитов (пигментных клеток кожи). Базалиома и плоскоклеточный рак произрастают из клеток базального (самого нижнего) слоя эпидермиса.
Старческое лентиго
Старческое лентиго – это патология, при которой на коже, подвергающейся длительному солнечному воздействию, появляются безболезненные коричневые пятна. Механизм их возникновения связан с чрезмерной очаговой пролиферацией (размножением) меланоцитов (пигментных клеток кожи) под воздействием ультрафиолетового излучения. Эти пятна обычно имеют размеры от 10 до 50 мм, овальную или круглую форму с неравномерными очертаниями. Интенсивность окраса пятен может варьировать от желтого до темно-коричневого цвета. Старческое лентиго больше характерно для пациентов старше 40 – 45 лет, которые длительно подвергаются инсоляции на открытом воздухе. Локализация пятен всегда индивидуальна. Самыми частыми местами их появления считаются лицо, руки, шея, верхняя часть спины.
![]()
Подпишитесь на Здоровьесберегающий видеоканал


Причины солнечного ожога
![]() Солнечный ожог (солнечный дерматит) – острая воспалительная патология, появляющаяся на открытых участках кожи после попадания на них естественного (в составе солнечных лучей) либо искусственного ультрафиолетового излучения. Внешне солнечный ожог выглядит как строго ограниченное покраснение (эритема) кожи. Кожный покров может быть отечен, болезнен, иногда в пораженной области может иметь место жжение, зуд и покалывание. При длительном нахождении под солнцем в области эритемы могут возникнуть и другие признаки поражения кожи (пузыри, везикулы и др.), свидетельствующие о более тяжелом течении воспалительного процесса.
Солнечный ожог (солнечный дерматит) – острая воспалительная патология, появляющаяся на открытых участках кожи после попадания на них естественного (в составе солнечных лучей) либо искусственного ультрафиолетового излучения. Внешне солнечный ожог выглядит как строго ограниченное покраснение (эритема) кожи. Кожный покров может быть отечен, болезнен, иногда в пораженной области может иметь место жжение, зуд и покалывание. При длительном нахождении под солнцем в области эритемы могут возникнуть и другие признаки поражения кожи (пузыри, везикулы и др.), свидетельствующие о более тяжелом течении воспалительного процесса.
Солнечный ожог на облученной ультрафиолетовыми лучами коже развивается не сразу, а спустя некоторое время (обычно через 3 - 12 часов после ее облучения) и пропадает также внезапно, как и появился, благодаря регенерирующей (самовосстанавливающей) способности кожного покрова. Солнечный ожог никогда не сопровождается сыпью (папулами, бляшками) в отличие от фотоаллергических фотодерматозов. Солнечный дерматит может ассоциироваться с различными признаками интоксикации, такими как головные боли, головокружение, повышение температуры тела, тошнота.
Стоит отметить тот факт, что после солнечного ожога, в большинстве случаев, наблюдается только шелушение кожи из-за десквамации поврежденного эпидермиса, а пигментации кожи не возникает, то есть загар не образуется. В некоторых случаях после воздействия ультрафиолетового излучения может иметь место частичная пигментация кожи, однако это не является следствием выработки меланоцитами пигмента меланина, а результатом их (меланоцитов) приближения к поверхности кожи из-за разрушения более поверхностных слоев эпидермиса.
Солнечный свет в своем спектре имеет ультрафиолетовое излучение трех видов волн (длинноволновое, средневолновое и коротковолновое). Солнечные ожоги на коже образуются именно под действием средневолнового ультрафиолета. Такое излучение еще называется ультрафиолетовым излучением типа В (UVB лучи). Оно имеет электромагнитные волны с длиной равной 280 – 315 нм.
Механизм развития солнечного ожога при действии средневолнового ультрафиолетового излучения связывают с его высокой энергией и степенью проникновения в толщу кожи. При попадании его на кожный покров, внутри кожи образуется большое количество фоторадикалов (токсичных продуктов обмена), обладающих повреждающим действием в отношении мембран клеток эпидермиса, вследствие чего нарушается их (мембран) проницаемость. Это приводит к постепенной и частичной клеточной гибели, которая объясняет шелушение кожи после солнечного ожога.
Появление эритемы (покраснения) кожи при действии этого вида ультрафиолета происходит из-за того что продукты клеточной деструкции, а также фоторадикалы стимулируют клетки иммунной системы, которые высвобождают, в процессе иммунного ответа воспалительные вещества (простагландины, кинины, гистамин, ацетилхолин, тромбоксаны, лейкотриены и др.). Большой выброс этих веществ приводит к локальному расширению и увеличению проницаемости стенок мелких артериальных сосудов кожи, что сопровождается увеличением притока артериальной крови к поврежденным тканям кожного покрова и развитию отека и гиперемии (или эритемы).
Средневолновое ультрафиолетовое излучение оказывает на кожу не только вредное воздействие. Именно благодаря этому виду излучения в коже человека синтезируется витамин Д. Оно нередко используется в физиотерапии для стимуляции обменных и иммунных процессов в коже, ее обезболивания и с целью достижения противовоспалительного эффекта при некоторых болезнях кожного покрова.
Длинноволновое (UVA лучи) ультрафиолетовое излучение (излучение с длинами волн от 315 и до 400 нм) проникает в кожу вместе со средневолновым излучением в составе солнечного света. Оно стимулирует меланогенез (образование меланина в меланоцитах), а также является вредным фактором, провоцирующим развитие солнечной аллергии, злокачественных новообразований, старения кожи. Поэтому данный тип солнечного излучения считается самым вредным и опасным для кожи человека.
Коротковолновое (UVC лучи) ультрафиолетовое излучение (излучение с длинами волн от 100 и до 280 нм) не доходит до земной поверхности, так как оно поглощается земной атмосферой. Поэтому такой ультрафиолет не попадает на кожу при нахождении человека под действием прямых солнечных лучей. Данное излучение часто применяют в физиотерапевтических целях (то есть используют искусственные источники излучения для его выработки), из-за того что оно обладает высоким бактерицидным (убивающим микробы), микоцидным (убивающим грибковые инфекции), иммуностимулирующим, метаболическим (стимулирующим обменные реакции) эффектами.
Несмотря на тот факт, что чувствительность к ультрафиолетовым лучам у различных людей всегда индивидуальна, скорость и интенсивность развития солнечных ожогов на коже всегда подчиняется определенным закономерностям, которые обусловлены присутствием тех или иных предрасполагающих факторов.
![]()
Существуют следующие основные предрасполагающие факторы, которые ускоряют появление солнечных ожогов на коже и увеличивают их интенсивность:
- фототип кожи;
- различная чувствительность участков кожи человека к ультрафиолетовым лучам;
- наличие искусственных источников ультрафиолетового излучения;
- состояние озонового слоя в атмосфере Земли;
- суточное время;
- длительность инсоляции;
- климат и время года;
- состояние облачного покрова;
- возраст;
- прием лекарственных препаратов;
- высота места над уровнем моря.
Фототип кожи
Фототип кожи – это генетически обусловленная способность кожи по-разному воспринимать ультрафиолетовое излучение, падающее на кожный покров в процессе инсоляции. Всего существуют 6 фототипов кожи. Кожа первых трех типов очень чувствительна к действию солнечного света и поэтому при ее облучении она быстро сгорает, на ней появляются солнечные ожоги. Однако после того как солнечные ожоги проходят загар не появляется. Исключением являются лица третьего фототипа, у которого кожа может как легко сгореть, так и легко загореть. В этом случае все зависит от умеренности пребывания на солнце. Людям с кожей первых трех фототипов стоит избегать длительного пребывания под солнцем и использовать солнцезащитные средства.
Кожа оставшихся трех фототипов достаточно резистентна (устойчива) к действию ультрафиолетового излучения, а значит лица, имеющие такую кожу, легко его переносят и у них редко возникают солнечные ожоги. Кожа последних трех фототипов загорает меньше или вовсе не загорает.
Основные фототипы кожи
| Название фототипа кожи | Альтернативное название фототипа кожи | Цвет кожи | Дополнительные характеристики данного фототипа | Предрасположенность к солнечным ожогам |
| Первый фототип | Кельтский фототип | Молочно-белая кожа с большим количеством веснушек | Светлые или рыжие волосы, светло-голубые или светло-зеленые глаза | Очень высокая предрасположенность |
| Второй фототип | Арийский фототип | Светло-розовая кожа с малым количеством веснушек (или веснушки отсутствуют вообще) | Светлые, русые или каштановые волосы, глаза голубого или зеленого цвета | Высокая предрасположенность |
| Третий фототип | Среднеевропейский фототип | Светлая смуглая (цвета слоновой кости) кожа | Светло-коричневые волосы и светло карие глаза | Средняя предрасположенность |
| Четвертый фототип | Средиземноморский фототип | Темная смуглая кожа | Темно-карие глаза и темно-коричневые волосы | Низкая предрасположенность |
| Пятый фототип | Индонезийский фототип | Желто-коричневая кожа | Темно-карие глаза и темно-коричневый или черный цвет волос | Очень низкая предрасположенность |
| Шестой фототип | Африканский фототип | Черная кожа | Очень низкая предрасположенность |
Различная чувствительность участков кожи человека к ультрафиолетовым лучам
В независимости от фототипа кожи различные участки кожного покрова тела человека имеют разную чувствительность к действию средневолнового ультрафиолетового излучения. Одни из них обладают повышенной чувствительностью (например, кожа живота, поясницы, грудной клетки, спины, шеи, лица) к ультрафиолету типа В. Другие же области кожи менее выражено способны воспринимать этот вид электромагнитного излучения (например, кожа ног, рук). Кожа ладоней и стоп совсем не обладает чувствительностью к ультрафиолетовым лучам, в ней мало меланоцитов и она практически никогда не загорает.
Наличие искусственных источников ультрафиолетового излучения
Солнечный ожог может развиться не только под воздействием солнечного света. Иногда это происходит при контакте кожи человека со средневолновым ультрафиолетовым излучением, которое генерирует какой-либо искусственный источник излучения. Чаще всего солнечные ожоги могут возникать у тех лиц, кто работает в печатном производстве, медицине, на фотохимических реакторах и контактирует там с газоразрядными и флуоресцентными лампами, которые могут вырабатывать средневолновое ультрафиолетовое излучение (в зависимости от типа используемых газов и люминофоров в этих лампах).
Степень и скорость появления ожогов при искусственном облучении зависит от продолжительности контакта с источником вредного излучения, а также от длин электромагнитных волн, которые воспроизводит этот источник. Как уже упоминалось выше средневолновое ультрафиолетовое излучение – это излучение способное вызвать солнечный ожог – эритему (покраснение) на коже, а само излучение – это совокупность электромагнитных волн с диапазоном длин волн от 280 до 315 нанометров. В этом диапазоне каждая длина волны обладает разной способностью вызывать эритему (ожог кожи). Эта способность называется эритемной эффективностью. Знание этого факта очень значимо, так как в обычных условиях источники искусственного излучения генерируют средневолновое ультрафиолетовое излучение с определенными длинами волн, то есть монохроматическое излучение.
Эритемная эффективность у различных видов монохроматического ультрафиолетового излучения
| Длина волны ультрафиолетового излучения в нанометрах | Эритемная эффективность |
| 280 | 0 |
| 285 | 0,09 |
| 289 | 0,25 |
| 290 | 0,31 |
| 292 | 0,70 |
| 295 | 0,98 |
| 297 | 1,00 |
| 300 | 0,83 |
| 302 | 0,55 |
| 305 | 0,33 |
| 310 | 0,11 |
| 313 | 0,03 |
| 315 | 0,01 |
Из данной таблицы хорошо видно, что наиболее выраженной способностью вызывать эритему на коже (или солнечный ожог) обладает монохроматическое средневолновое ультрафиолетовое излучение с длиной волны равной 297 нм. Рядом с ним в таблице располагаются излучения с высокой степенью эритемной эффективности с длинами волн равными 293, 295, 300 и 302 нм. В рабочих условиях для предотвращения ожогов людям, работающим с источниками, которые вырабатывают такие длины волн (а также некоторые другие волны), должны выдавать специальные защитные средства.
Состояние озонового слоя в атмосфере Земли
Озоновый слой – это тоненькая оболочка земной атмосферы, являющаяся частью стратосферы и содержащая большое количество молекул озона. Озон представляет собой трехатомную молекулу кислорода. Он образуется в результате фотохимических реакций между кислородом и солнечными ультрафиолетовыми лучами. Именно за счет наличия этого слоя, на поверхность Земли не проникает большое количество ультрафиолетовых лучей, что предохраняет кожу человека от чрезмерного облучения.
Озоновый слой очень хорошо задерживает солнечные ультрафиолетовые лучи типов С (коротковолновое) и В (средневолновое). Существуют географические локации (места), где толщина этого слоя значительно тоньше, чем во всех остальных областях Земли, поэтому именно в них можно получить более сильные солнечные ожоги за менее продолжительный срок. Этими локациями являются зоны Земли (например, Перу, Чили, Куба, Ботсвана, Ангола, Саудовская Аравия, Египет, Бразилия и др.), лежащие между 35 градусами северной широты и 35 градусами южной широты. Озоновый слой также очень тонкий над крупными промышленными городами, где в атмосферу выделяется множество различных химических веществ (тетрахлоруглерод, тетрафторэтан, трихлорфторметан, метилбромид и др.), способных его разрушать.
Суточное время
Солнечный ожоги наиболее часто возникают у тех людей, кто пребывает под солнцем в период с 10 утра и до 16 часов дня. Поэтому в это время не рекомендуется отправляться отдыхать или работать на открытом воздухе. Большая вероятность развития ожогов в эти часы объясняется тем фактом, что в этот период солнечная активность достигает своего пика, вследствие чего количество солнечной энергии (а значит и ультрафиолетовых лучей), падающей на 1 м2 площади кожи, является очень большой.
Постепенное увеличение солнечной активности к полудню (и падение его к вечеру) объясняется различными углами падения солнечных лучей на поверхность Земли (и на кожу). Утром, когда солнце виднеется на горизонте, солнечные лучи падают на Землю (на ту ее часть, которую мы видим) под острым углом. К полудню, когда высота стояния солнца над горизонтом достигает своего апогея, солнечные лучи падают на поверхность Земли (и на кожу) практически под прямым углом. Интенсивность солнечного ультрафиолетового излучения, падающего на кожу под прямым углом, всегда будет больше, чем интенсивность этого же излучения, попадающего на кожный покров под острым углом.
Длительность инсоляции
Время, в течение которого можно получить солнечный ожог, зависит от принадлежности кожи конкретного человека к определенному фототипу. Люди с первыми двумя фототипами могут получить такой ожог в течение нескольких минут после пребывания под солнцем. Те, у кого третий и четвертый фототипы кожи могут его получить в течение 20 – 60 минут. Люди, имеющие пятый и шестой фототипы менее склонны к получению солнечных ожогов. Они могут получить ожог уже спустя один час после пребывания под солнцем.
![]()
Климат и время года
Характер климата и время года существенно влияют на возникновение солнечного ожога на коже. Солнечные ожоги чаще всего возникают в экваториальном, субэкваториальных, тропических, субтропических, умеренных климатических поясах земного шара. Такие ожоги практически невозможно получить в более холодных климатических поясах Земли (субарктическом, арктическом, антарктическом, субантарктическом). В летнее время года получить солнечный ожог можно сравнительно быстрей по сравнению с осенними и весенними месяцами.
Состояние облачного покрова
Наличие на небе облаков сильно влияет на количество ультрафиолетового излучения, попадающего на кожу. Чем облачнее погода, тем ниже риск развития солнечных ожогов на кожном покрове. Объясняется это тем, что водяные пары, из которых, собственно говоря, и состоят облака, обладают выраженной способностью поглощать солнечную радиацию и, тем самым, снижают ее попадание на кожу человека.
Стоит отметить, что солнечный свет обычно не пропускают облака, локализующиеся в нижнем ярусе (т. е. расположенные ближе к поверхности Земли) – слоисто-дождевые, слоисто-кучевые. Остальные типы облаков (перистые, высокослоистые, перисто-слоистые и др.), которые находятся выше, чаще всего пропускают солнечные лучи (при определенной высоте солнца над горизонтом).
Возраст
У пожилых людей и детей риск получения солнечных ожогов меньше чем у подростков и у лиц среднего возраста.
Прием лекарственных препаратов
Как уже упоминалось немного выше, некоторые лекарственные препараты могут быть фотосенсибилизаторами, то есть веществами, усиливающими действие солнечного света на кожу. Их использование может вызвать солнечные ожоги. Поэтому перед применением лекарственных средств следует внимательно прочитать их инструкцию и убедиться в том, что в побочных эффектах этих средств не указана их способность вызывать фотосенсибилизацию (повышенную чувствительность к свету).
Появлению и увеличению скорости возникновения солнечных ожогов на коже могут способствовать следующие лекарственные препараты:
- напроксен;
- фуросемид;
- доксициклин;
- хлортиазид;
- налидиксовая кислота;
- псорален;
- амиодарон;
- аминазин;
- тетрациклин;
- бисептол и др.
Высота места над уровнем моря
С повышением высоты над уровнем моря (например, при подъеме в горы) атмосферное давление падает, воздух становится разряженным, в нем уменьшается общее количество пыли, водяных паров. В таких условиях средневолновое ультрафиолетовое излучение меньше поглощается атмосферным воздухом (так как он более чистый) и имеет большую энергию по сравнению с тем, что падает на кожу человека в более приземистых слоях атмосферы. Таким образом, при подъеме на высоту (или отдыхе в горах) возможность получить солнечные ожоги гораздо выше, чем на берегу моря.
Средства профилактики солнечного ожога
![]() Существуют два основных типа защиты кожи от солнечных ожогов. Первым типом является применение разнообразных солнцезащитных средств (солнцезащитные крема, навесы, одежда и т. п.), которые тем или иным способом способны свести к минимуму действие ультрафиолета на кожный покров человека. Вторым типом защиты от вредного солнечного излучения является время, включающее в себя понятие умеренности пребывания под солнцем и оптимальное время инсоляции.
Существуют два основных типа защиты кожи от солнечных ожогов. Первым типом является применение разнообразных солнцезащитных средств (солнцезащитные крема, навесы, одежда и т. п.), которые тем или иным способом способны свести к минимуму действие ультрафиолета на кожный покров человека. Вторым типом защиты от вредного солнечного излучения является время, включающее в себя понятие умеренности пребывания под солнцем и оптимальное время инсоляции.
Выделяют следующие основные виды средств профилактики от солнечных ожогов:
- использование солнцезащитных средств;
- умеренность пребывания на солнце;
- оптимальное время инсоляции.
Использование солнцезащитных средств
Использование солнцезащитных средств является основным средством профилактики от получения солнечного ожога. Солнцезащитные средства или фотопротекторы – это вещества, которые способны препятствовать действию ультрафиолетового излучения на кожу. На сегодняшний день существует много разновидностей солнцезащитных средств, которые выпускаются и продаются в различных недозированных лекарственных формах – в виде кремов, мазей, спреев, масел, лосьонов и др. Отсутствие дозирования является одним из недостатков этих средств, так как не каждый человек наносит на кожу необходимое количество фотопротектора (солнцезащитного средства).
Все солнцезащитные средства по механизму своего действия делят на экраны и фильтры. Экраны – это фотопротекторы, основным действующим веществом которых являются минеральные компоненты (оксид цинка, диоксид титана, оксид железа и др.). Защитное действие экранов заключается в отталкивании (отражении) от поверхности кожи ультрафиолетовых лучей. Этот вид солнцезащитных средств считается более плохим по сравнению с фильтрами, так как при их (экранов) использовании часть ультрафиолета все-таки проникает в кожу.
Фильтры – это фотопротекторные средства, имеющие в своем составе химические вещества, способные без вреда для здоровья поглощать ультрафиолетовое излучение, попадающее на кожу. В состав таких (фильтров) солнцезащитных средств могут входить парааминобензойная кислота, авобензон, салицилаты (гомосалат, салол, октилтриазон, октилсалицилат и др.), бензофеноны (оксибензон и др.), циннаматы (октокрилен, этилгексилметоксициннамат и др.) и др.
Выпускаемые в продажу солнцезащитные средства могут отдельно защищать кожу от действия средневолнового (ультрафиолета типа В) или длинноволнового (ультрафиолета типа А) ультрафиолетового излучения. Имеются также фотопротекторы с комбинированным действием (т. е. защищают кожу и от А и от В ультрафиолета).
Узнать от какого же именно ультрафиолета защищает то или иное солнцезащитное средство очень просто. Необходимо просто взглянуть на упаковку. Фотопротекторы, которые защищают кожу от солнечных ожогов (то есть от средневолнового ультрафиолетового излучения), имеют на упаковке буквенное обозначение SPF и после него определенную цифру. Солнцезащитные средства, у которых на упаковке стоят только буквы PPD (persistent pigment darkening), защищают кожу только от длинноволновых ультрафиолетовых лучей и не защищают кожу от солнечных ожогов. Если на упаковке присутствуют и SPF и PPD, то это солнцезащитное средство защищает кожу и от А и от В ультрафиолета.
Итак, все солнцезащитные средства, имеющие маркировку SPF, предохраняют кожу от солнечных ожогов. SPF (sun protective factor) – это отношение между минимальной дозой ультрафиолетового излучения, способного вызвать эритему (покраснение) на коже при нанесении на нее солнцезащитного средства и минимальной дозой ультрафиолета, вызывающего эритему, но уже без использования фотопротектора. Другими словами, данный показатель указывает на степень защиты кожи (а не на возможную продолжительность пребывания под солнцем) при применении данного солнцезащитного средства от средневолнового ультрафиолетового излучения. Эта степень у SPF выражается количественно - цифрами от 1 до 100. Чем больше цифра, тем мощнее защита от средневолнового ультрафиолета.
Классификация фотопротективных средств по степени защиты
| Степень защиты кожи | Числовое значение SPF |
| Максимальная защита | - от 50 и выше (обозначается как 50+)
|
| Повышенная защита | |
| Высокая защита | |
| Умеренная защита | |
| Минимальная защита | |
Стоит запомнить, что использование солнцезащитных средств, у которых есть на упаковке только маркировка SPF не защитит кожный покров от солнечного длинноволнового излучения, способного вызвать загар кожи, а также повредить кожу и спровоцировать ее преждевременное старение и рак. Поэтому отдыхать под солнцем, предварительно намазавшись фотопротектором (с наличием только маркировки SPF), долгое время категорически не рекомендуется.
Для того чтобы не получить солнечный ожог, необходимо не только наносить на кожу фотопротективные средства, но и знать основные принципы их правильного использования.
Существуют следующие основные принципы рационального применения солнцезащитных средств:
- фототип кожи;
- чистая кожа;
- предварительное нанесение;
- чем больше, тем лучше;
- периодическое применение;
- переход от большого SPF к маленькому;
- критические зоны.
Фототип кожи
Подбирать номер SPF при выборе солнцезащитного средства рекомендуется, главным образом, в зависимости от фототипа кожи. Лица, у которых кожа принадлежит к первому и второму фототипам, должны обязательно использовать солнцезащитные средства с максимальной степенью защиты (50+). Те, кто имеет третий и четвертый фототипы кожи, также обязаны использовать фотопротекторы. Им можно применять средства с номером SPF равным 20 – 50. При пятом и шестом фототипах нанесение на кожу солнцезащитных средств не обязательно, но может быть оправдано длительным пребыванием таких людей на солнце. В этом случае рациональнее использовать фотопротекторы с SPF в пределах 10 – 30.
Чистая кожа
Перед нанесением солнцезащитных средств на кожный покров стоит убедиться в том, что она сухая и чистая. Не нужно перед их использованием пользоваться различными косметическими средствами, которые обеззараживают, питают, тонизируют и увлажняют кожу и др.
Предварительное нанесение
Солнцезащитное средство необходимо наносить на кожу заблаговременно, желательно за 20 – 30 минут до того момента как произойдет контакт между ней и ультрафиолетовыми лучами.
Чем больше, тем лучше
Каждый раз перед контактом с солнечными лучами рекомендуется как можно больше солнцезащитного средства наносить на кожный покров. Делается это, не для того чтобы увеличить продолжительность защиты, а затем чтобы точно обеспечить равномерную защиту различных участков тела и быть уверенным в том что она не сгорит.
Периодическое применение
В течение всего периода пребывания под солнечными лучами следует периодически применять солнцезащитные средства. При этом не стоит сильно втирать их в кожу для получения лучшей защиты. В среднем, рекомендуется наносить каждую новую порцию фотопротектора каждые 1,5 – 2 часа. Не стоит забывать, что солнцезащитное средство необходимо снова применять и после вытирания кожи полотенцем или после купания (не смотря на тот факт, что на упаковке средства написано «водоустойчиво» или «water resistant»).
Переход от большого SPF к маленькому
При использовании солнцезащитных средств также рекомендован принцип плавного перехода от больших значений SPF до более маленьких. Это обосновано в тех случаях, когда кожа длительно не контактировала с большим количеством ультрафиолета в течение продолжительного промежутка времени и является не подготовленной к большой лучевой нагрузке. Например, при приезде на летний отдых на берег моря после долгой и холодной зимы и весны. Пребывая значительное время на солнце каждый день, стоит уменьшать значение SPF (с максимальных и высоких до средних значений) по мере загара кожи.
Стоит отметить, что этот принцип рекомендован лицам, которые имеют третий и четвертый фототипы кожи. Он в полной мере не относится к людям, обладающим первым и вторым фототипами кожи. Им всегда при пребывании под солнцем необходимо пользоваться солнцезащитными средствами с максимальной (50+) степенью защиты. Использование данного принципа теми, у которых пятый и шестой фототипы не особо значимо, так как у них с рождения кожа менее чувствительна к ультрафиолетовым лучам.
Критические зоны
При нанесении солнцезащитных средств на кожу особое внимание нужно уделять тем местам, которые более чувствительны (например, кожа живота, поясницы, грудной клетки, спины, шеи, лица) к действию средневолнового ультрафиолета. Также необходимо знать, что кожа выступающих над поверхностью тела различных анатомических образований (нос, плечи, скулы, уши и др.) сильно подвержена риску развития солнечных ожогов.
![]()
Умеренность пребывания на солнце
При жаркой погоде, особенно в летнее время, не стоит долго пребывать на солнце без какой бы то ни было защиты кожи, так как при таких обстоятельствах существует высокий риск получения солнечных ожогов. Во всем должна быть умеренность. Рекомендуемая длительность нахождения под солнечными лучами, в первую очередь, зависит от фототипа кожи. Если у человека кожа имеет первый и второй фототипы, то ему не следует находиться на солнце дольше 5 – 20 минут без использования солнцезащитного средства. Это обусловлено тем, что в их коже нет пигментных клеток (или они присутствуют частично) – меланоцитов, которые частично защищают кожу от действия средневолнового ультрафиолетового излучения (ультрафиолета типа B).
Люди с третьим и четвертым фототипами могут находиться под солнцем подольше (от 10 и до 60 минут). Наличие пятого и шестого фототипов позволяет их обладателям контактировать с солнечными лучами больше 60 минут благодаря наличию в их коже огромного количества меланина и меланоцитов. Стоит отметить, что, несмотря на высокую защиту кожи, лица с темной кожей также могут обгореть на солнце, поэтому не стоит злоупотреблять временем пребывания под солнечными лучами.
Время пребывания на солнце во многом зависит от мер, которые предпринимает человек для защиты своей кожи, то есть от того какое солнцезащитное средство он применяет и как качественно и количественно он его использует. Не стоит забывать, что получить солнечный ожог можно гораздо быстрей, если долгое время пребывать в одной и той же позиции. Такое, например, часто происходит, когда человек во время отдыха на пляже засыпает на некоторое время.
На возможное время пребывания на солнце также влияет очень много предрасполагающих факторов, о которых речь шла немного выше (климат и время года, суточное время, состояние облачного покрова, прием лекарственных препаратов, высота места над уровнем моря и др.). Поэтому сказать определенному конкретному человеку о точном времени, на протяжении которого он может пребывать под действием солнечных лучей, не представляется возможным.
На основании всего выше изложенного можно сделать вывод о том, что всегда, перед тем как отправляться на улицу на длительный срок, под открытое солнечное небо, стоит использовать солнцезащитные средства для предотвращения развития солнечного ожога. Особенно это касается тех людей, у которых кожа принадлежит к первому, второму и третьим фототипам.
Оптимальное время инсоляции
Оптимальным временем пребывания под солнечными лучами на открытом воздухе считается время в утренние (до 10 – 11 часов) и вечерние часы (после 16 часов). Связано это с тем, что в эти часы солнечный свет обладает меньшей радиационной активностью (т. е. имеет менее активное излучение), поэтому шанс получить солнечный ожог (или сгореть) намного ниже, чем во временные отрезки, близкие к полудню (например, 11, 12, 13, 14 часов). Наибольшая вероятность получить солнечный ожог возникает в тот момент, когда стрелки часов указывают на время с 12 и до 14 – 15 часов. В период с 10 до 16 часов вообще не рекомендуется находиться долгое время под солнечным излучением.
Если солнечный ожог есть, что делать?
При появлении на коже солнечного ожога, в первую очередь, необходимо покинуть место инсоляции и отправиться под какой-либо навес или в помещение (которые также могут являться солнцезащитными средствами). Лучше, конечно, если такое помещение будет прохладным, так как прохлада немного снизит температуру тела и уменьшит неприятную чувствительность в месте ожога.
Во вторую очередь, поврежденную кожу необходимо обработать местными (препаратами в форме мазей, кремов, спреев) антигистаминными и противовоспалительными (местными глюкокортикоидами) средствами. Это поможет уменьшить покраснение, отек и болезненные ощущения в очаге воспаления, появившегося на фоне солнечного ожога. При выраженной боли можно использовать местные охлаждающие анестетики (обезболивающие). После того как отек немного спадет обгоревшую кожу можно смазать стимуляторами регенерации тканей, для более быстрого заживления поврежденных участков кожи.
В третью очередь, поврежденную кожу необходимо обработать местными (препаратами в форме мазей, кремов, спреев) антигистаминными и противовоспалительными (местными глюкокортикоидами) средствами.
При отсутствии поблизости лекарственных препаратов на пораженную кожу можно наложить холодный (но не ледяной) компресс. Эта процедура на некоторое время замедлит воспаление в тканях и снизит интенсивность симптоматики.
При тяжелых формах солнечных ожогов (когда на коже появляются пузыри и кожный покров сильно отекает) пузыри рекомендуется не вскрывать, а использовать холодные влажно-подсыхающие компрессы с топическими стероидами (местные глюкокортикоиды) в комплексе с 2% раствором танина. При обширных солнечных ожогах, которые сопровождаются явлениями общей интоксикации организма (головная боль, разбитость, головокружение, тошнота) можно употребить нестероидные противовоспалительные средства (аспирин, индометацин, ибупрофен и др.), которые снизят выделение в кровь воспалительных медиаторов (веществ) и улучшат общее самочувствие.
Также, стоит максимально избегать контакта между кожей, получившей солнечный ожог, и солнечным светом. Для этого при выходе на солнце стоит носить одежду, головные уборы, пользоваться навесами, зонтами и пребывать под открытым небом в утренние (до 10 часов) или вечерние (после 16 часов) часы. Также стоит помнить, что вода не уберегает кожу от действия солнечных лучей, а, наоборот, может их усиливать, поэтому нужно как можно меньше находиться в воде в дневное время при наличии солнечного ожога.
Примеры препаратов, которые могут назначаться при лечении солнечных ожогов
| Группа препаратов | Для чего назначают данные средства? | Название препарата | Дозировка |
| Стимуляторы регенерации тканей | Для ускорения процессов деления и роста клеток в коже. Таким образом, эти препараты способствуют ее быстрому заживлению. | Бепантен | Выпускается в форме 5% крема или мази. Наносится на поврежденную кожу 1 – 3 раза в сутки. |
| Д-Пантенол | Также выпускается в виде 5% мази или крема. Применять это средство нужно 2 – 4 раза в день, нанося его тонким слоем по поверхности поврежденной кожи. |
| Антигистаминные средства | Эти препараты блокируют действие гистамина – биологического вещества, вызывающего воспаление в коже при солнечном ожоге. | Фенистил | Выпускается в форме 0,1% геля. Данное средство рекомендуется наносить на пораженную кожу по 2 – 4 раза в сутки. |
| Псило-бальзам | Существует в виде 1% геля. Его равномерно наносят на поврежденные участки кожного покрова с частотой от 3 до 4 раз в сутки. |
| Совентол | Продается в виде 2% геля. Применяется местно в области кожи (по 2 – 4 раза в сутки), где пациент получил солнечный ожог. |
Местные анестетики
(обезболивающие) | Уменьшают болевые ощущения, появляющиеся при ожоге. | Ампровизоль | Выпускается в виде аэрозольного баллончика. Средство распыляют над обгоревшей кожей с расстояния 20 – 25 см в течение 1 – 5 секунд по 1 – 3 раза в сутки. |
| Местные глюкокортикоиды | Снимают боль и уменьшают воспаление в тканях, которые получили солнечный ожог. | Адвантан | Выпускается в виде 0,1% крема или мази. Препарат наносить необходимо один раз в день. |
| Афлодерм | Существует в двух формах – в виде 0,05% крема и в виде 0,05% мази. Разрешается его использовать от 1 до 3 раз в сутки. |
| Момат | Данное средство продается в виде 0,1% мази или крема. Их наносят на поврежденную кожу 1 раз в сутки. |
| Белодерм | Выпускается как мазь, так и крем в дозировке 0,05%. Можно наносить на зоны кожи, где возник солнечный ожог, только 2 раза в день. |
Вне зависимости от степени тяжести солнечного ожога всегда, перед тем как использовать тот или иной медикамент, следует проконсультироваться с врачом. Лечением солнечного ожога обычно занимаются врач-травматолог, дерматолог, терапевт, хирург, семейный врач.
Народные методы лечения
![]() Народные методы лечения имеют меньшую лечебную эффективность по сравнению с медикаментозными средствами. Поэтому не стоит их применять в качестве основного метода лечения, а только в комплексе с медикаментозной терапией. Перед применением таких методов нужно всегда проконсультироваться с лечащим врачом и не принимать решения самостоятельно.
Народные методы лечения имеют меньшую лечебную эффективность по сравнению с медикаментозными средствами. Поэтому не стоит их применять в качестве основного метода лечения, а только в комплексе с медикаментозной терапией. Перед применением таких методов нужно всегда проконсультироваться с лечащим врачом и не принимать решения самостоятельно.
Следует знать, что при лечении солнечного ожога категорически нельзя применять растительное или сливочное масло, сметану, вазелин и другие средства, которые имеют в своем составе много жиров. Эти жиры, при намазывании вышеперечисленных средств на кожу, плавно распределяясь по ее поверхности, образуют на ней термоизолирующую пленку, которая препятствует удалению избытков тепла с поврежденной от солнечного ожога кожи. Это тормозит ее нормальное заживление, а также усиливает неприятные ощущения в месте ее повреждения.
Для лечения солнечных ожогов можно использовать следующие народные методы лечения:
- Компрессы из коры дуба. Взять три столовых ложки хорошо высушенной коры дуба и поместить в один стакан воды. Затем прокипятить и отфильтровать. Полученный отвар необходимо наносить на обгоревшую кожу в виде холодных компрессов по 3 – 4 раза в день (каждый раз на протяжении часа с перерывами в 10 минут). Кора дуба снижает воспалительные реакции, убивает вредоносные микробы и оказывает вяжущее воздействие.
- Сок алоэ. При солнечном ожоге можно применять как чистый сок алоэ, так и его водный раствор (в разведении 1:1). На поврежденную кожу сок алоэ наносят в чистом виде без использования салфеток, марлей, то есть не в виде компрессов. Рекомендуется осуществлять эту процедуру 1 – 3 раза в сутки. Сок алоэ оказывает на обожженную кожу противовоспалительный и заживляющий эффекты.
- Компрессы из сырого картофеля. Взять несколько штук сырого картофеля (вместе с кожурой), промыть и мелко натереть его на терке. Из получившейся картофельной каши сделать компрессы. Эти компрессы можно накладывать на зоны кожи, где образовался солнечный ожог на 20 – 40 минут по 3 – 4 раза в день. Компрессы из сырого картофеля обладают противовоспалительным и трофическим (питательным) лечебными эффектами.
- Компрессы из календулы. Взять 1 столовую ложку высушенных цветков календулы и поместить в один стакан кипятка. Настоять 1 – 2 часа, после чего процедить. Дождаться того момента, когда остынет данная настойка и сделать из нее лечебный компресс. Компрессы из календулы можно накладывать на обгоревшую кожу на 20 – 30 минут по 3 – 4 раза в день. Цветки календулы содержать в своем составе различные противовоспалительные и бактерицидные (убивающие микробов) вещества, чем и объясняется уменьшение отечности и покраснения кожи при ее использовании.
- Компрессы из подорожника. Взять 1 – 2 столовые ложки сухих листьев подорожника и поместить в один стакан кипятка. Дать настоятся настойке 30 – 60 минут. Затем охладить и отфильтровать ее. Из настойки листьев подорожника сделать компрессы, которые следует размешать на обожженных участках тела по 2 – 3 раза в день и оставлять на 20 – 30 минут. Данные компрессы оказывают противовоспалительное, спазмолитическое (сужают сосуды) и заживляющее действие.
![]()
Какие бывают степени тяжести у солнечного ожога?
![]() У солнечного ожога бывают три степени тяжести. Первые две степени приравниваются к первой степени у обычного ожога. Третья степень солнечного ожога обычно эквивалентна (равноценна) второй степени обычного ожога. Степень тяжести солнечного ожога определяется глубиной и силой повреждения поверхностных слоев кожи. Чем глубже и сильнее она повреждена, тем серьезнее ожог кожи. Также не стоит забывать о том, что выраженность симптоматики при солнечном ожоге всегда зависит от его площади. Она (симптоматика) будет значительнее при более обширных поражениях кожного покрова. Например, при легком ожоге всей спины и рук солнечный ожог будет доставлять куда больше дискомфорта и других симптомов, чем при ожоге (той же степени) только одной ноги.
У солнечного ожога бывают три степени тяжести. Первые две степени приравниваются к первой степени у обычного ожога. Третья степень солнечного ожога обычно эквивалентна (равноценна) второй степени обычного ожога. Степень тяжести солнечного ожога определяется глубиной и силой повреждения поверхностных слоев кожи. Чем глубже и сильнее она повреждена, тем серьезнее ожог кожи. Также не стоит забывать о том, что выраженность симптоматики при солнечном ожоге всегда зависит от его площади. Она (симптоматика) будет значительнее при более обширных поражениях кожного покрова. Например, при легком ожоге всей спины и рук солнечный ожог будет доставлять куда больше дискомфорта и других симптомов, чем при ожоге (той же степени) только одной ноги.
Солнечный ожог может иметь следующие степени тяжести:
- Легкая степень тяжести. При легкой степени на поврежденной коже появляется покраснение со слабовыраженным отеком, возникает легкий дискомфорт, жжение, нередко возможен слабый зуд. При ней происходит частичное повреждение верхних слоев эпидермиса.
- Умеренная степень тяжести. При средней степени тяжести обгоревшая кожа становится интенсивного красного цвета, на ней возникает умеренный отек. Кожный покров сильно зудит, жжет и болит. При этой степени иногда возникает головокружение, головная боль, слабость. Повреждение тканей эпидермиса в этом случае более глубокое.
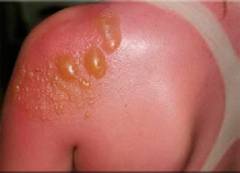
- Тяжелая степень тяжести. При тяжелой степени солнечного ожога на коже возникают различной формы пузыри, заполненные серозной, прозрачной жидкостью. Места, где эти пузыри лопаются, покрываются мелкими язвами. Сама кожа сильно отекает и болит. Она имеет яркий красный цвет. Может присутствовать также сильное жжение и зуд. При тяжелой степени солнечного ожога часто возникают симптомы общей интоксикации в виде головной боли, повышения температуры, головокружения и др. При данной степени имеет место масштабное и очень серьезное повреждение структур эпидермиса.
Через сколько времени обычно проходит солнечный ожог?
![]() Скорость восстановления кожи от полученного солнечного ожога, в основном, зависит от его степени тяжести. При первой степени тяжести солнечный ожог обычно проходит через 2 – 3 дня. При умеренной (средней) степени кожный покров сможет восстановиться за 3 – 7 дней. Наиболее продолжительное время восстановления может наблюдаться при тяжелой степени. Серьезные солнечные ожоги, в среднем, проходят за 7 – 12 дней без формирования рубцов на коже. Скорость излечения кожи от солнечных ожогов также зависит от многих других дополнительных факторов (например, от возраста пациента, площади повреждения, локализации солнечного ожога на теле и др.).
Скорость восстановления кожи от полученного солнечного ожога, в основном, зависит от его степени тяжести. При первой степени тяжести солнечный ожог обычно проходит через 2 – 3 дня. При умеренной (средней) степени кожный покров сможет восстановиться за 3 – 7 дней. Наиболее продолжительное время восстановления может наблюдаться при тяжелой степени. Серьезные солнечные ожоги, в среднем, проходят за 7 – 12 дней без формирования рубцов на коже. Скорость излечения кожи от солнечных ожогов также зависит от многих других дополнительных факторов (например, от возраста пациента, площади повреждения, локализации солнечного ожога на теле и др.).
На время восстановления кожи от солнечного ожога могут влиять следующие факторы:
- степень тяжести солнечного ожога;
- своевременность применения медикаментозных средств;
- правильность применения медикаментозных средств;
- площадь поражения кожи;
- присутствие дополнительных болезней кожи;
- уровень иммунитета;
- наличие гнойных осложнений;
- возраст пациента;
- локализация солнечного ожога на теле.
Почему развивается отек кожи после солнечного ожога?
![]() Отек лица, рук, ног, спины и других участков тела после солнечного ожога всегда является следствием появления воспаления в пораженной коже. Воспалительные реакции при данной патологии возникают из-за того что средневолновые ультрафиолетовые лучи (ультрафиолет типа B) оказывают вредоносное воздействие на поверхностные слои кожи и, в частности, на клетки эпидермиса. Они повреждают их мембраны посредством образования в самом эпидермисе фоторадикалов (токсичных химических веществ), которые вызывают неминуемую гибель его клеток.
Отек лица, рук, ног, спины и других участков тела после солнечного ожога всегда является следствием появления воспаления в пораженной коже. Воспалительные реакции при данной патологии возникают из-за того что средневолновые ультрафиолетовые лучи (ультрафиолет типа B) оказывают вредоносное воздействие на поверхностные слои кожи и, в частности, на клетки эпидермиса. Они повреждают их мембраны посредством образования в самом эпидермисе фоторадикалов (токсичных химических веществ), которые вызывают неминуемую гибель его клеток.
Продукты распада умерших эпидермальных клеток (клеток эпидермиса) стимулируют иммунную систему, в результате чего происходит выброс большого количества воспалительных медиаторов (веществ), например, простагландинов, кининов, гистамина, лейкотриенов в коже. Воспалительные медиаторы способствуют притягиванию еще большего количества иммуноцитов (иммунных клеток) в очаг поражения, а также вызывают расширение и повышение проницаемости сосудов в поверхностных слоях кожи, получившей солнечный ожог. Патологические изменения в стенке сосудов (расширение и увеличение проницаемости) при воспалении приводят к увеличению кровенаполнения кожи и частичной экстравазации (выходу из сосудов) жидкости в окружающие эти сосуды ткани, что и объясняет появление отека и эритемы на обгоревших при солнечном ожоге участках кожи тела.
Чем лечить солнечный ожог у ребенка?
![]() Кожа детей по своему анатомическому строению принципиально не отличается от кожи взрослых. Поэтому при появлении у них солнечных ожогов чаще всего применяются точно такие же медикаментозные средства, какие обычно назначаются людям более старшего возраста. При первых признаках солнечного ожога (покраснение, боль, зуд, жжение, отек кожи) следует поместить ребенка в прохладное место и не разрешать ему выходить снова на солнце из-за того что солнечный ожог может усилиться.
Кожа детей по своему анатомическому строению принципиально не отличается от кожи взрослых. Поэтому при появлении у них солнечных ожогов чаще всего применяются точно такие же медикаментозные средства, какие обычно назначаются людям более старшего возраста. При первых признаках солнечного ожога (покраснение, боль, зуд, жжение, отек кожи) следует поместить ребенка в прохладное место и не разрешать ему выходить снова на солнце из-за того что солнечный ожог может усилиться.
Затем необходимо смазать поврежденный кожный покров антигистаминными (например, фенистил, совентол) и противовоспалительными (афлодерм, адвантан и др.) кремами (или мазями, гелями). На кожу также можно нанести препараты, способствующие ее быстрому заживлению (пантенол, бепантен). Данные местные препараты лучше использовать в комплексе с прохладными компрессами, которые можно сделать из обычного стерильного бинта, который перед применением нужно смочить холодной водой. В таких случаях не рекомендуется помещать на обгоревшую кожу кусочки льда, так как они могут механически травмировать и так поврежденную кожу.
При больших ожогах у ребенка может появиться лихорадка, головная боль, головокружение, тошнота, слабость. Эти симптомы являются признаками общей интоксикации организма (которая развивает в ответ на обширное повреждение тканей) и связана с попаданием токсинов клеточной деструкции в кровь ребенка. В этих случаях можно употребить нестероидные противовоспалительные препараты – ибупрофен, индометацин, аспирин и др.
В любом случае, перед применением того или иного средства стоит обязательно проконсультироваться с врачом-специалистом (например, дерматологом, терапевтом, травматологом, хирургом), а также прочитать на упаковке лекарства противопоказания к его применению, так как многие препараты имеют свои требования к применению и не всегда смогут подойти для лечения солнечного ожога в определенном конкретном случае.