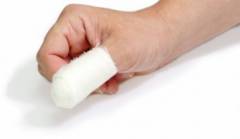
Панариций — острое гнойное воспаление тканей пальцев рук (реже — ног) с ладонной стороны или области ногтя. Воспаление тканей пальцев с тыльной стороны ладони к панарицию, как правило, не относят.
По статистике наиболее часто болеют взрослые люди от 20 до 50 лет. Поскольку в этом возрасте нередко возникают микротравмы пальцев рук.
Панариций, связанный с травмой на производстве развивается 75% случаев, вследствие травмы в быту — 10%. На все остальные случаи приходиться 15%.
Дети в силу своей активности также склонны к микротравмам пальцев рук.
У правшей наиболее часто поражаются пальцы правой кисти — I, II, III, а у левшей — те же пальцы на левой кисти.
Интересные факты
Развитию панариция кроме загрязнения кожи способствуют некоторые
местные факторы:
- воздействие на кожу различных раздражающих, химических веществ (негашеная известь, минеральные масла) и металлов (цинк, медь, хром, кобальт)
- частое переохлаждение
- вибрация
В результате местно нарушается питание тканей, ухудшается иммунитет и кровообращение.
Нередко повышенная склонность к развитию панариция имеется при некоторых общих заболеваниях: сахарный диабет, недостаточность витаминов, изменения в обмене веществ и работе иммунной системы.
При этих недугах нарушается питание тканей и их кровоснабжение. Поэтому болезнетворному микроорганизму легче проникнуть через микротравмы на коже пальцев рук и ног.
Анатомическое строение кисти и пальцев
Имеют некоторые особенности, что обусловлено многообразием их функций.
Анатомия пальцев Указательный (II), средний (III), безымянный (IV), мизинец (V) пальцы имеют по три фаланги: основная (первая), средняя (вторая) и ногтевая (третья).
Большой палец (I)состоит из двух фаланг: основной (первая) и ногтевой (вторая).
На каждом пальце фаланги соединены между собой суставами и связками.
Ноготь ![]()
Производное эпидермиса (наружного слоя кожи), защищающий концевые
фаланги пальцев от повреждения. Находится в ногтевом ложе, а вокруг него образуется ногтевой валик из кожи.
Ноготь имеет: - Тело — видимая часть ногтя.
- Корень (ногтевой матрикс) — задняя часть ногтевой пластинки, которая практически полностью находится под ногтевым валиком. В основании ногтя выступает лишь его небольшой участок беловатого цвета полулунной формы (лунка).
Кожа На кисти с ладонной стороны плотная и малоподвижная. Поскольку сращена с ладонным апоневрозом (сухожильной пластиной, находящейся посредине ладони).
На тыльной стороне кисти кожа подвижная и эластичная.
Подкожно-жировая клетчатка На ладонной поверхности кисти содержит большое количество плотных тяжей. Они начинаются от сосочкового слоя кожи и идут вглубь, достигая мышц, надкостницы, суставов, сухожилий и костей кисти.
В результате образуются перемычки, формирующие замкнутые ячейки, заполненные жировыми клетками. Поэтому при возникновении воспалительного процесса гной распространяется не вширь, а вглубь.
На тыльной поверхности кисти подкожно-жировая клетчатка развита слабо.
Кровоснабжение пальцев Осуществляется двумя артериями с ладонной стороны: лучевой и локтевой. Они соединяются между собой в середине ладони, образуя глубокую и поверхностную ладонные дуги. Далее от них к каждому пальцу отходят по две мелкие ветви, питающие их.
Кроме того, с тыльной стороны каждый палец снабжается кровью двумя ветками, которые отходят от тыльной артериальной дуги.
Тыльные и ладонные пальцевые артерии соединяются между собой, обеспечивая хорошее кровоснабжение пальца. Поэтому он быстро восстанавливается после травм. Причем даже при повреждении одной или даже двух-трех пальцевых артерий.
Иннервация пальцев Осуществляется срединным, локтевым и лучевым (отсутствует на картинке) нервами. От них отходят нервные окончания к пальцам.
Однако имеется одна особенность: нервы проходят вдоль связок, внутри сухожильных влагалищ и под поперечной связкой запястного канала (срединный нерв). Поэтому при воспалительных процессах и отеке этих анатомических структур нервы иногда повреждаются, быстро погибая.
Сухожилия Малорастяжимая соединительнотканная часть мышц (их продолжение). При помощи, которых они прикрепляются к костям с одной стороны, а с другой — тесно сплетены с мышцами.
Сухожильные синовиальные влагалища ![]()
Плотные практически нерастяжимые соединительнотканные оболочки. Они продолжаются с поверхности мышц на сухожилия, окутывая их и образуя тоннели небольшой ёмкости.
На ладонной поверхности имеются несколько синовиальных влагалищ:
- II, III и IV пальцев изолированы. Они начинаются у основания первых фаланг пальцев и заканчиваются на основании ногтевых фаланг.
- I пальца берет свое начало от основания лучевой кости (кость предплечья), заканчиваясь у основания ногтевой фаланги.
- V пальца начинается чуть выше запястья, затем направляется в середину ладони, где расширяется, образуя мешок. Далее оно сужается и доходит до основания ногтевой фаланги мизинца.
Такое анатомическое строение кожи и подкожной клетчатки, хорошее кровоснабжение и иннервация, расположение сухожильных влагалищ приводит к тому, что при панариции:
- Возникает выраженная боль.
- Воспалительная жидкость или гной быстро направляются вглубь лежащие ткани и распространяются по сухожильным влагалищам, приводя к образованию осложнений (флегмона и другие).
- Сухожилия, сосуды и нервные ветки нередко сдавливаются воспалительной жидкостью, поэтому в течение 48-72 часов могут погибнуть.
Причины панариция
Наиболее часто панариций вызывают
стафилококки. Несколько реже к его развитию приводят
стрептококки, протей, синегнойная палочка и другие болезнетворные микроорганизмы.
Проникает инфекция через мелкие колотые раны на ладонной поверхности кожи пальца о рыбью кость, металлическую стружку, древесную щепу. Или через ссадины, трещины кожи, небольшие
ожоги, ранения при маникюре и другие мелкие раны.
Механизм развития
Поскольку раны мелкие, то больные зачастую не обращают на них внимания, не обрабатывая вовремя. А, учитывая особенности строения кожи и кровоснабжения кисти, небольшой раневой канал закрывается очень быстро. Поэтому инфекция остается в ране, приводя к образованию воспалительной жидкости (гноя).
Жидкость, не имея возможности вытечь из раны наружу, устремляется вглубь по перемычкам подкожно-жирового слоя. Она вовлекает в воспалительный процесс мышцы, связки, сухожилия и их влагалища, суставы, кости.
Симптомы панариция
В зависимости от места расположения травмы, а также уровня поражения имеется несколько разновидностей панариция.
Кожный панариций
Поражается только кожа. Вначале на месте повреждения появляется незначительная боль и покалывание. Но по мере прогрессирования заболевания
боль усиливается, становясь постоянной.
Далее кожа краснеет, а в центре образуется пузырек, который формируется за счет отслоения наружного слоя кожи. Содержание пузырька может быть серозным (прозрачная жидкость), гнойным или с примесью крови.
Подкожный панариций
![]()
Встречается наиболее часто (в 32-35 % случаев).
Процесс располагается в подкожно-жировом слое, поэтому у людей с плотной кожей диагностика несколько затруднена.
Как правило, после травмы на 5-10 день появляются первые
симптомы заболевания:
- Вначале возникает чувство жжения и распирания.
- Затем появляется небольшая пульсирующая и тянущая боль, которая усиливается постепенно. Особенно она выражена при опускании руки вниз. По мере прогрессирования недуга она приобретает выраженный пульсирующий характер, а иногда даже мешает спать.
- Местно отмечается припухлость (отек) и напряжение мягких тканей, которые больше распространяются на тыльную поверхность пальца.
- Покраснение кожи наблюдается редко.
- Повышается температура тела и нарушается общее состояние при прогрессировании процесса.
Этот вид панариция наиболее опасен, поскольку вначале заболевания больные практически не обращают внимания на боль. Поэтому воспалительная жидкость быстро направляется вглубь: на сухожилия, суставы и фаланги пальца.
Либо более глубокие ткани поражаются вследствие плохо проведенного лечения: малый разрез для оттока воспалительной жидкости, назначение
антибиотиков, к которым нечувствительны болезнетворные микроорганизмы и некоторые другие причины.
Сухожильный панариций
![]()
Развивается вследствие травм или развития осложнения при подкожном панариции.
Симптомы - Спустя 2-3 часа после травмы появляется резко выраженная пульсирующая боль, усиливающаяся при малейшем движении.
- Быстро нарастает отек, который может распространяться как на тыльную поверхность пальца, так и на ладонную. А в случае повреждения сухожильных влагалищ I и V пальцев иногда переходит и на предплечье. Палец при этом выглядит как «сосиска».
- Нарушается свободное движение пальца, и он принимает полусогнутое положение.
- Кожа краснеет (гиперемия).
- По мере прогрессирования заболевания появляются симптомы интоксикации: нарушается общее состояние, повышается температура тела, возникает головная боль.
- Имеется боль по ходу сухожильного влагалища.
Суставной панариций
![]()
Гнойное воспаление сустава, соединяющего фаланги пальцев или фаланги пальцев и кости пясти. Оно возникает вследствие глубокого проникающего колотого ранения в полость сустава или при проникновении инфекции в него из соседнего очага.
При этом виде панариция нередко в процесс вовлекаются и фаланги пальца, поэтому иногда протекает вместе с костным панарицием.
Симптомы - Возникает выраженная боль в месте пораженного сустава, которая резко усиливается при малейшем движении пальца. Однако нередко болит весь палец.
- Нарастает отек и покраснение сустава, но больше с тыльной стороны. Постепенно они распространяются на весь палец.
- Иногда появляются патологические движения пальца (движения, которые в норме отсутствуют) и хрустящий звук, если в процесс вовлекаются связки.
- Постепенно нарастают симптомы общей интоксикации: повышается температура тела, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения.
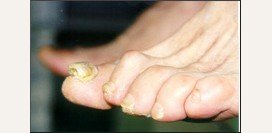
Подногтевой панариций
![]()
Развивается вследствие попадания занозы под ноготь, надрыва или дурной привычки грызть ногти.
Симптомы - Ярко выраженная пульсирующая боль на месте поражения. Поскольку очаг воспаления находится под ногтевой пластиной, а она неподвижна.
- Сквозь ногтевую пластину иногда просвечивается гной.
- Возникает отек и покраснение околоногтевого валика, а иногда и кончика пальца.
- Спустя двое-трое суток ногтевая пластина отслаивается на незначительном участке, потому что гной приподнимает её. При этом состояние больных несколько улучшается, а боль уменьшается.
Паронихий (околоногтевой панариций)
![]()
Воспаление околоногтевого валика кожи.
Развивается вследствие колотых ран, заусениц с надрывами кожи. Процесс чаще всего находится между ногтевой пластиной и околоногтевым валиком (глубокая форма). Однако иногда возникает и поверхностная форма (поражен только кожный околоногтевой валик).
Симптомы появляются на четвертый-шестой, а иногда на десятый день после незначительной травмы:
- Возникает выраженная боль в месте поражения.
- Напрягается и краснеет кожа околоногтевого валика и ногтевой фаланги.
- При поверхностной форме сквозь кожу начинает просвечиваться полоска гноя.
- При глубокой форме воспалительная жидкость устремляется вовнутрь, иногда поражая ноготь. И тогда, подрытая гноем, ногтевая пластина теряет связь с ногтевым ложем и приподнимается. В дальнейшем при накоплении гноя формируется вторичный подногтевой панариций.
Костный панариций
![]()
Развивается нечасто. Как правило, возникает вследствие осложнения подкожного панариция при переходе воспалительного процесса из мягких тканей на твердые. Первично формируется редко.
Первые симптомы появляются на 3-14 день после инфицирования:
- боль (основной признак) резко выраженная в месте поражения, которая уменьшается с появлением свища
- развивается отек всего пальца
- фаланга приобретает вид веретена
- страдает общее состояние: повышается температура тела, больные жалуются на общее недомогание, появляется головная боль
- кожа краснеет на месте поражения
Пожалуй, это все, что можно было рассказать о симптомах панариция в зависимости от его вида. Однако
следует помнить, что при любом виде панариция:
- Могут воспаляться лимфатические узлы и сосуды (особенно, если инфекция поражает суставы, сухожилия и их влагалища, кости). Поэтому они увеличиваются и становятся болезненными.
- Нередко при любом виде панариция довольно быстро нарастают признаки общей интоксикации: повышается температура тела до 38-39С, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения.
Схема зон максимальной болезненности при различных видах панариция
![]() Лечение панариция
Лечение панариция Ранее считалось, что лечение панариция — это только хирургический метод (операция). Однако сейчас хирурги несколько иначе относятся к этому вопросу: подход зависит от вида панариция и стадии заболевания.
Цели лечения - Полное и стойкое устранение воспалительного процесса, а также сведение к минимуму нарушения функции пальца.
- Предотвращение развития осложнений:
- флегмона кисти (разлитое гнойное воспаление жировой клетчатки)
- сращение суставов, поражение всех тканей пальца (пандактилит)
- развитие сепсиса (попадание в кровь гноеродных микроорганизмов)
- тромбоз сосудов, питающих сухожилие с последующим его некрозом (омертвение)
- остеомиелит (гнойный процесс в кости) и другие
Лечение панариция
Как лечить подкожный панариций?
Принципы - В домашних условиях лечение возможно лишь на начальной стадии заболевания: когда боль не выражена, нет припухлости мягких тканей либо она незначительна.
Однако если имеются недуги (сахарный диабет, нарушения в работе иммунной системы и другие), которые заведомо приводят к развитию осложнений, то необходимо обратиться к врачу при первых признаках заболевания. Приступая к домашнему лечению важно помнить, что имеется вероятность распространения инфекции вглубь лежащие ткани.
- Консервативное лечение (без операции) проводится, если в месте поражения имеется лишь инфильтрат (уплотнение) или воспалительная жидкость в очаге воспаления серозная (прозрачная иногда со слегка желтоватым оттенком).
- Операция (вскрытие панариция) проводится, если:
- лечение без операции в течение одного-двух дней не способствовало обратному развитию признаков заболевания
- в очаге образовался гной
- после первой бессонной ночи больного из-за болей — это свидетельствует о том, что гнойный очаг уже образовался
Консервативное лечение
| Метод лечения | Способ применения | Ожидаемый эффект |
| Назначение антибиотиков, к которым чувствительны болезнетворные микроорганизмы | Внутримышечно, внутривенно или внутрь. Доза и кратность введения зависит от выбранного препарата, его формы и общего состояния больного. | В зависимости от способа введения спустя 12-18 часов или к концу первых суток после начала приема препарата наступает улучшение. В первую очередь уменьшается боль и улучшается общее самочувствие. |
| Холод на место воспаления | Пузырь со льдом или холодной водой прикладывается местно три-четыре раза в день на 20-30 минут. | Развитие воспалительной реакции приостанавливается, уменьшается боль и отек. |
| Ихтиоловая мазь 10% | Наносится в виде лепешки (полоска 2 см) на место поражения и накрывается марлевой салфеткой под повязку. Аппликацию сменяют каждые 8-10 часов. | Мазь местно несколько раздражает кожу, поэтому практически сразу после наложения повязки возникает ощущение тепла.
Мазь глубоко проникает в ткани, оказывая противовоспалительное действие и улучшая кровообращение. Поэтому она уменьшает боль и местный отек. К тому же, она борется местно с болезнетворными микроорганизмами, ускоряя выздоровление. |
| Ванночки с солевым раствором | В 200 мл воды растворяется столовая ложка соли. Процедура длится 20-30 минут. Её необходимо проводить 2-3 раза в день. Применяется в теплом виде. | Уменьшает местно воспаление и оказывает противомикробное действие, благодаря чему уменьшается отек и боль. |
| УВЧ | Назначается один раз в день при условии, что отсутствуют симптомы общей интоксикации и уже после уменьшения местного воспаления (отек, боль) Количество процедур — от 3 до 7. Продолжительность одной процедуры — 5-20 минут. | Уменьшает боль и воспаление, улучшает местно кровообращение и обмен веществ. При благоприятном течении заболевания и своевременном начале основного лечения улучшение наступает уже после первой процедуры. |
| Нестероидные противовоспалительные препараты: Нимесил, Аэртал, Ибупруфен, Диклофенак | Как правило, назначаются дважды в день. | Подавляют воспалительную реакцию, уменьшают боль и отек. |
При своевременном обращении и правильном лечении, а также выполнении больным всех врачебных предписаний, как правило, в 65-70% случаев удается предотвратить образование гноя и избежать хирургического вмешательства.
После утихания симптомов заболевания необходимо, чтобы больной ещё в течение одного-двух дней находился под наблюдением хирурга.
Как лечить подногтевой панариций?
Только при помощи операции. Поскольку применение народных средств, лекарственных препаратов (антибиотики, противовоспалительные), ванночек и мазей неэффективно. Более того, при несвоевременном обращении к хирургу возможно поражение кости фаланги.
Как лечить сухожильный панариций?
Принципы - В домашних условиях не проводится. Так как возможно развитие большого количества осложнений.
- Консервативное лечение проводится в течение 8-24 часов от начала заболевания — до образования гноя в очаге воспаления. Так как в течение 42-72 часов может произойти некроз (омертвение) сухожилия.
- Панариций вскрывается (проводится операция), если после 2-3 пункций состояние больного не улучшается или оно, наоборот, ухудшается:
- появляются либо усиливаются признаки интоксикации (повышается температура тела, нарушается общее состояние и другие симптомы)
- боль становится невыносимой и нарастает отек
- больной проводит первую бессонную ночь
Лечение без операции
Проводится только в условиях стационара.
| Метод лечения | Способ применения | Ожидаемый эффект |
| Назначаются антибиотики широкого спектра действия | Внутримышечно, внутривенно или внутрь. Дозировка и кратность введения зависит от выбранного препарата и его формы, а также общего состояния больного. | Борется с болезнетворными микроорганизмами. При своевременном назначении улучшение наступает уже спустя 12-24 часа. |
| Местно холод | Пузырь со льдом или холодной водой накладывается три-четыре раза в день на 20-30 минут. | Воспаление в пораженных тканях, боль и отек уменьшаются. |
| Нестероидные противовоспалительные препараты: Нимесил, Диклофенак | Дважды в день внутрь. Дозировка зависит от выбранного для лечения препарата. | Уменьшают отек, боль и воспаление в очаге поражения. |
| Пунктируется влагалище сухожилия | При помощи иглы хирург проникает в полость сухожильного влагалища, а затем удаляет воспалительную жидкость. Далее он промывает полость сухожильного влагалища раствором антибиотика или ферментом (трипсин, химотрипсин). | При своевременном обращении и благоприятном течении заболевания улучшение наступает уже спустя 4-8 часов (уменьшается боль и симптомы интоксикации). |
При этом виде панариция не применяются ванночки с солью или травами, мази и УВЧ, так как они неэффективны.
Важно! Консервативное лечение сухожильного панариция малоэффективно, поэтому нередко его сразу вскрывают. Поскольку процесс прогрессирует очень быстро, приводя к развитию осложнений: тромбоз сосудов, питающих сухожилие с последующим его некрозом.
Именно поэтому при самых первых признаках заболевания (а лучше сразу после травмы) необходимо обратиться к хирургу.
Как лечить околоногтевой панариций?
Принципы - Лечение в домашних условиях возможно лишь при поверхностной форме.
- Лечение без операции проводится, когда местно имеется уплотнение.
- Околоногтевой панариций вскрывают, если в очаге образовался гной или после первой бессонной ночи больного из-за болей.
Консервативное лечение проводится такое же, как при
подкожном панариции. Оно в большинство случаев эффективно. При своевременном обращении к хирургу панариций претерпевает обратное развитие или самостоятельно вскрывается, что позволяет избежать операции.
Как лечить суставной панариций?
Принципы - Лечение в домашних условиях неэффективно, поэтому не проводится.
- Лечение без операции возможно лишь в первые часы начала заболевания, но оно часто не дает положительного результата.
- Хирургическому методу отдается предпочтение, оно проводится:
- если в течение 12-24 часов от начала лечения без операции не наступило улучшение
- когда поражаются сухожилия и их влагалища
- наличие признаков гнойного воспаления (покраснение и отек сустава)
- имеется поражение связок, хрящей и костей
- выраженная боль, которую не снимают даже обезболивающие препараты
Лечение без операции В основном соответствуют тому, которое проводится
при сухожильном панариции. Однако
имеются некоторые различия:
Пунктируется (прокалывается) травмированный сустав с последующим удалением из его полости воспалительной жидкости. Далее полость сустава промывается раствором антибиотика или
ферментом (Трипсин, Химотрипсин). Улучшение наступает спустя несколько часов или к концу первых суток: уменьшается боль, понижается температура тела и так далее.
Важно! Следует помнить, что лечение без операции эффективно только в первые часы заболевания. Поэтому необходимо обратиться за медицинской помощью сразу после травмы.
Как лечить костный панариций?
Хирургическим путем (вскрытие или удаление фаланги пальца). Поскольку назначение только антибиотиков, использование компрессов, ванночек и мазей неэффективно. Более того, чревато развитием многочисленных осложнений.
Как вскрывают панариций (операция)?
Хирургическое вмешательство — в большинстве случаев основной метод лечения панариция.
![]() Чаще всего проводится под местным обезболиванием по Лукашевичу-Оберсту:
Чаще всего проводится под местным обезболиванием по Лукашевичу-Оберсту: - Ниже места введения иглы — в основании пальца накладывается тонкий жгут.
- На боковой поверхности основной фаланги проводится прокол иглой, которую продвигают в сторону кости.
- Достигнув кости, иглу оттягивают на себя на 1-2 мм и вводят 2 мл 2% раствора Лидокаина (наиболее часто) или другого местного анестетика.
- Такие же манипуляции проводят с противоположной стороны пальца.
На заметку
Обезболивание по Лукашевичу-Оберсту применяют, если поражен только палец. Когда в процесс вовлечены кости, суставы пясти (ладонные кости и суставы) или необходимо вскрыть сухожильные влагалища на ладони, то операцию, как правило, проводят под общим обезболиванием. |
Вскрытие подкожного панариция
![]()
- При помощи продольных разрезов (вдоль пальца) полностью раскрывается ход колотой ранки, если процесс расположен на первой или второй фаланги пальца. Этому способу отдается предпочтение.
- При поражении ногтевой фаланги проводится овальный или полуовальный разрез (клюшкообразный), отступив от ногтя 2-3 миллиметра. При таком доступе сохранятся чувствительность кончиков пальцев, а также предотвращается образование впоследствии раздвоенного пальца («рыбья пасть»). Однако к этому способу прибегают редко, а последнее время и вовсе отказываются от него.
Вскрытие сухожильного панариция
![]()
Проводится под общим наркозом (если процесс перешел на кисть) или местной анестезии по Лукашевичу-Оберсту (если поражен только палец).
Разрезы при сухожильном панариции - При поражении сухожилий II, III и IV пальцев выполняются разрезы на переднебоковой поверхности пальца. Если в процесс также вовлечено синовиальное влагалище, то выполняется дополнительный продольный разрез по его ходу.
- При воспалении сухожилий I и V пальцев проводятся парные разрезы на основной (нижней) фаланге. Далее вскрываются их сухожильные влагалища.
Вскрытие подногтевого панариция
Разрезы при подногтевом панариции зависят от места поражения ногтя:
- Клиновидно иссекают край ногтевой пластины ножницами при формировании гноя у свободно края ногтя (например, при нагноении вокруг занозы).
- Ноготь вскрывают (трепанируют) непосредственно над местом скопления гноя (например, в центре).
- Удаляется корень ногтевой пластины, если гной скопился только у её основания, но отсутствует отслойка остальной части ногтя.
- Ногтевую пластину удаляют, если она полностью нагноилась и отслоилась от ногтевого ложа.
![]()
Какой бы способ лечения подногтевого панариция не был выбран, ногтевое ложе не выскабливается, чтобы не повредить зону роста.
Вскрытие околоногтевого панариция
Разрезы при околоногтевом панариции зависят от его формы.
- Поверхностная. Вскрывается самостоятельно в большинстве случаев. Однако если этого не произошло, то при появлении гноя панариций вскрывают, не затрагивая ногтевую пластину.
- Глубокая. Удаляется пораженная часть ногтя.
Вскрытие суставного панариция
![]()
Проводится под местной анестезией с тыльной стороны кисти при помощи двух параллельных боковых разрезов.
Далее полость сустава промывают раствором антибиотика или антисептиком (раствор, подавляющий рост болезнетворных микроорганизмов), или ферментом (трипсином, химотрипсином).
Если поражен суставной хрящ или кость, то осторожно и экономно удаляются участки некроза (омертвевшие ткани), чтобы максимально сохранить зоны роста.
Вскрытие костного панариция
Проводится, как при подкожном панариции, но с учетом наличия свищей:
- разрезы на переднебоковой поверхности пальца при поражении первой и второй фаланги
- разрезы на ногтевой фаланге виде дуги или клюшки
Когда необходимо
удалить фалангу пальца, используется чаще всего специальная пила Джильи. Во время операции хирург старается максимально сберечь проксимальный эпифиз (концевая часть фаланги). Поскольку за счет него в дальнейшем происходит частичное восстановление (регенерация) фаланги. К тому же, необходимо сохранить функцию пальца.
После вскрытия любого панариция или сухожильного влагалища Образовавшуюся полость промывают раствором антибиотика, антисептика (чаще Бетадином) или ферментами (Трипсином, Химотрипсином).
На послеоперационную рану швы не накладывают.
Однако вскрытую полость дренируют (обеспечивают отток содержимого из раны) при помощи резиновых полосок либо специальных поливиниловых трубочек с многочисленными отверстиями (очень удобно для промывания вскрытых полостей при необходимости). Дренажная трубка или резиновая полоска удаляется на четвертые-пятые сутки.
После операции на рану накладывают сухую стерильную марлевую повязку.
В дальнейшем
рана перевязывается ежедневно при помощи стерильной марлевой повязки, пропитанной мазью (Бетадиновой, Гентамициновой, Левомиколью) или антисептиком до полного заживления. Иногда используется биологическая повязка (содержит коллаген и сыворотку здоровых доноров). Выбор препарата для перевязок зависит от тяжести общего состояния больного, массивности оперативного вмешательства, а также возможностей медицинского учреждения. Такая тактика способствует быстрому заживлению раны и предотвращению образования рубцов.
В послеоперационном периоде важно
создать покой для пальца и кисти. Поэтому, как правило, палец фиксируется при помощи гипсовой лангеты (полоса из нескольких слоев гипсового бинта). А кисть иммобилизуется (создается покой) при помощи специального бандажа или повязки.
Кроме того, в послеоперационном периоде хорошо зарекомендовали себя препараты, улучшающие местное кровообращение в мелких сосудах (Пентилин) и имуностимуляторы (например, Метилурацил).
В процессе заживления раны (обычно на третий-четвертый день после операции) назначается УФО и УВЧ (от 3 до 7 процедур).
Как лечить панариций пальцев ног?
Панариций на пальце ноги развивается несколько реже. Наиболее часто поражается околоногтевой валик (паронихий) или развивается подногтевой панариций.
Причины — потертости из-за неудобной обуви, прокол острым предметом и другие.
Принципы лечения панариция пальцев ног точно такие же, как и у панариция пальцев рук. Все зависит от вида самого панариция.
Какие существуют народные методы лечения панариция?
![]() Запомните!
Запомните! Только подкожный, кожный и околоногтевой (поверхностная форма) панариций можно лечить травами, компрессами и ванночками. Но лишь при первых признаках заболевания. Причем приступать к лечению необходимо, как можно раньше — и тогда вероятность избежать операции довольно высока. А при прогрессировании заболевания лучше в кратчайшие сроки обратиться к врачу.
Костный, суставной и сухожильный панариций нельзя лечить только народными способами, поскольку это чревато развитием грозных осложнений (флегмона и другие).
Народное лечение панариция | Метод лечения | Способ приготовления и применения | Как действует |
| Солевые ванночки | Растворить 100 грамм сухой поваренной соли в литре воды. Затем опустить в полученный раствор палец. Продолжительность процедуры — 20-30 минут. Кратность — 2-3 раза в день. Применяется в теплом виде. | Способствует обратному развитию воспалительного процесса, уменьшает боль и отек, борется с болезнетворными микроорганизмами. |
| Компрессы с печеным луком | Небольшую луковицу очищают и запекают в духовке до мягкости. Затем разрезают пополам, прикладывают к месту воспаления в теплом виде и накладывают повязку. Компресс меняться каждые 4-5 часов. | Ускорят созревание гнойника, а также способствует выходу гноя наружу. |
| Компресс из листьев алоэ | Очищается от кожуры лист алоэ, а полученная мякоть накладывается на панариций. Время компресса — 5-6 часов (можно на ночь). | Уменьшает воспалительный процесс. |
Какие антибиотики принимать при панариции?
При лечении панариция назначаются антибиотики всегда вне зависимости от выбранной тактики лечения: с операцией или без неё. Это обусловлено тем, что велика вероятность быстрого развития осложнений.
Предпочтение отдается антибиотикам широкого спектра действия.
Цефалоспорины - I поколение: Цефалексин (внутрь), Цефазолин (внутримышечно или внутривенно)
- II поколение: Цефаклор, Цефуроксим (внутрь), Цефамандол (внутривенно или внутримышечно)
- III поколение: Цефтриаксон (внутривенно или внутримышечно) и другие
Однако иногда при своевременном обращении пациента к хирургу назначаются пенициллины (Ампицилин, Пеницилин) или Гентамицин.
Как лечить панариций в домашних условиях (народные методы + мази из аптеки)
Лечение подкожного, кожного и околоногтевого (поверхностная форма) панариция возможно в домашних условиях. Но если оно начато при первых признаках заболевания, когда ещё не нарушено общее состояние, нет резко выраженной боли, отека и покраснения. Для этого можно применять домашние методы и мази из аптеки.
Все остальные виды панариция в домашних условиях лечить не рекомендуется, поскольку высок риск развития осложнений.
Мази при панариции, приготовленные в домашних условиях - Возьмите в равных частях медицинский деготь, сосновую живицу, домашнее сливочное масло, цветочный мед и мягкую часть алоэ. Все ингредиенты поместите в стеклянную или эмалированную посуду. Далее растопите их до получения однородной массы над водяной баней.
Полученную смесь остудите. Затем нанесите мазь на маревую салфетку, далее наложите её под повязку на несколько часов (можно на ночь).
- Сухие цветы календулы пропустите через кофемолку или тщательно измельчите в пыль вручную. Далее смешайте с домашним сливочным маслом в соотношении 1(календула):5 (масло). Немного полученной мази нанесите на марлевую салфетку и наложите под повязку на ночь.
Аптечные мази при панариции![]()
- В начале заболевания до образования гноя или вскрытия панариция применяется Ихтиоловая 10% мазь.
- После вскрытия (самостоятельно или хирургическим путём) применяются мази, содержащие антибиотики или антисептики: Левомиколь, Левасин, Бетадиновая или Гентамициновая мазь.