Содержание статьи:
Часто задаваемые вопросы
Содержание статьи:
Часто задаваемые вопросы
Грыжа Шморля представляет собой выпячивание пульпозного ядра межпозвоночного диска, направленное в сторону верхней или нижней пластины вышерасположенного или нижерасположенного позвонка. Механизм формирования данного выпячивания связан с ослаблением фиброзного кольца межпозвоночного диска или с появлением полостей в губчатом веществе позвонков.
Грыжи Шморля являются достаточно частой находкой при проведении рентгенографии или томографии позвоночного столба по причине иных заболеваний. В большинстве случаев они абсолютно никак не проявляются клинически и не требуют лечения. Тем не менее, в редких случаях они могут стать причиной выраженного болевого синдрома и компрессионных переломов позвонков, чреватых серьезными последствиями для здоровья на всю оставшуюся жизнь.
Кроме того, если сама грыжа Шморля чаще всего не вызывает серьезных опасений, то для врача она должна стать сигналом для проверки вероятных причин ее появления. Так, данные выпячивания могут развиваться при гиперпаратиреозе, остеопорозе, реже при остеохондрозе и других метаболических заболеваниях. В редких случаях многочисленные грыжи в нескольких позвонках ассоциируются с таким заболеванием как кифоз Шейермана (болезнь Шейермана-Мау, юношеский кифоз). Иногда они могут маскировать первичные костные опухоли, метастазы опухолей иных локализаций в позвонки, некоторые ревматические заболевания и др.
Позвоночный столб является подвижной опорой всего тела, состоящей из 33 - 34 позвонков, соединенных между собой многочисленными связками. Движения в позвоночнике обуславливаются работой, приблизительно, 100 суставов, функционирование которых опосредованно работой прикрепляющихся к ним мышц. Между телами позвонков находятся межпозвоночные диски, состоящие из различных типов хрящевой ткани. Основной их функцией является амортизация толчков, передающихся на позвоночник во время движений человека (ходьба, бег, прыжки и др.).
Еще одной системой, призванной сглаживать механические импульсы, получаемые позвоночником, является система физиологических изгибов позвоночника. Всего различают четыре физиологических изгиба – два в переднем направлении (шейный и поясничный лордоз) и два в заднем направлении (грудной и крестцовый кифоз). Основой как первой, так и второй системы амортизации толчков являются межпозвоночные диски.
Позвонки формируют костный остов позвоночного столба. На всем его протяжении их форма может значительно изменяться в зависимости от возлагаемой нагрузки и объема движений. Тем не менее, основные их элементы остаются неизменными. Любой позвонок состоит из тела и дуги. Тело представляет собой губчатую кость высотой в несколько сантиметров, сверху напоминающую треугольник или неправильный овал. Окружает губчатое вещество сравнительно тонкий слой более прочного компактного вещества, называемый замыкательной пластиной. Дуга позвонка формирует канал, в котором находится спинной мозг со всеми оболочками. Снаружи от дуги отделяются отростки (от трех до пяти), к которым прикрепляются связки и большой массив околопозвоночных мышц.
Межпозвоночный диск представляет собой тонкий хрящевой диск, диаметром совпадающий с размерами тел позвонков, между которым он находится, а толщиной не превышающий 11 мм (поясничный отдел позвоночника). Анатомически он состоит всего из двух компонентов – пульпозного (студенистого) ядра и фиброзного кольца. Пульпозное ядро, в свою очередь, состоит из гелеобразного вещества и характеризуется высокой пластичностью. Фиброзное кольцо со всех сторон окружает пульпозное ядро и, напротив, является очень прочным и упругим. При таком строении вне нагрузок (например, когда человек находится в горизонтальном положении) межпозвоночный диск принимает несколько выпуклую кверху и книзу форму. При нагрузках же он уплощается, пульпозное ядро стремится растечься центробежно, а фиброзное кольцо препятствует этому, обеспечивая упругость всей системы.
В зависимости от происхождения грыжи Шморля подразделяются на врожденные и приобретенные. Тем не менее, доподлинно установить, к какой категории относится конкретно взятая грыжа, практически не представляется возможным.

Врожденные грыжи могут обнаруживаться сразу после рождения или по мере роста ребенка. Условием их формирования является наличие слабого места в фиброзном кольце межпозвоночного диска или прилегающей к нему замыкательной пластине позвонка. При начале нагрузок на позвоночный столб (период, когда ребенок начинает самостоятельно сидеть) давление на межпозвоночные диски возрастает, что приводит к выпячиванию пульпозного ядра в полость позвонка, что, по сути, и является грыжей Шморля.
Другой механизм формирования данного типа грыж из-за врожденного дефекта позвонков отмечается на более поздних стадиях взросления ребенка. Как известно, рост ребенка происходит неравномерно. Периоды увеличения длины тела перемежаются с периодами набора мышечной массы. Аналогичным образом, рост замыкательной пластины (каркаса) отдельно взятых позвонков опережает увеличение массы губчатого вещества. Из-за этого в губчатом веществе формируются полости, в области которых замыкательная пластина продавливается, и хрящевая ткань межпозвоночного диска проседает в них.
Приобретенные грыжи Шморля формируются на изначально полноценном с точки зрения анатомической структуры позвонке. По причине определенных заболеваний происходит формирование слабых мест в костной ткани позвонка или межпозвоночного диска. В частности, к таким заболеваниям относят переломы позвонков, остеопороз, остеохондроз, гиперпаратиреоз, отдаленные последствия лучевой болезни, злокачественные костные опухоли или метастазы злокачественных опухолей иных локализаций в позвонки. Механизмы формирования слабых мест в структуре позвонков при каждой болезни уникальны, а их описание слишком объемно и заслуживает освещения в отдельной теме.
В подавляющем большинстве случаев грыжи Шморля клинически абсолютно никак не проявляются и являются сравнительно частыми рентгенологическими находками. Тем не менее, в некоторых случаях пациента может беспокоить болевой синдром, интенсивность которого может достигать крайне высоких значений.
Болевой синдром, ассоциированный с грыжей Шморля, отмечается при:
Острая грыжа Шморля является достаточно редким явлением, заключающимся в одномоментном продавливании замыкательной пластины позвонка под воздействием силы, превышающей пределы ее прочности. Как правило, это происходит при падении на ноги или ягодицы с вертикально ориентированным корпусом. Чаще данный недуг поражает пациентов, начиная с возраста 50 лет, в связи с постепенным оскудением костного матрикса и снижением процентного содержания кальция в нем. Однако встречаются подобные случаи и у молодых пациентов, у которых часто обнаруживаются сопутствующие метаболические нарушения.
По механизму повреждения острая грыжа Шморля является своего рода переломом, однако как на рентгенографии, так и на компьютерной томографии признаков перелома часто не обнаруживается. Таким образом, в данном случае грыжа Шморля возникает в результате острого разрушения замыкательной пластины позвонка. Болевой синдром при таком механизме повреждения является следствием разрушения надкостницы, скопления крови и литических ферментов и развития острого воспалительного процесса.
В отличие от описанной выше острой грыжи Шморля в данном случае грыжа формируется на протяжении длительного времени и часто никак не беспокоит пациента. Тем не менее, по мере ее роста происходит истончение позвонка, в который она вдается, что, несомненно, приводит к уменьшению его прочности. Рано или поздно под воздействием даже обычной нагрузки позвонок ломается, а его осколки сильно сдавливают нервные корешки, отходящие от соответствующего сегмента спинного мозга, что и становится причиной выраженных болей.
В случае развития первичных костных опухолей в позвонках или появления метастазов опухолей иных локализаций в позвонках они прорастают, замещая функциональную костную ткань гораздо менее прочной опухолевой тканью. Если такая опухоль располагается вплотную к запирательной пластине позвонка, то по мере ее роста под запирательной пластиной будет формироваться область, характеризующаяся меньшей плотностью. Давление, оказывающееся межпозвоночным диском на ослабленный сегмент позвонка, остается тем же, в связи с чем запирательная пластина продавливается или ломается, и образуется грыжа Шморля. По мере продолжения роста опухоли размер грыжи Шморля будет также увеличиваться, пока не разрушит весь позвонок и не произойдет его компрессионный перелом. Болевой синдром в данном случае вызван массивным повреждением надкостницы и сдавлением нервных корешков в случае перелома.
Диагностировать грыжу Шморля возможно методами, основанными на рентгенологическом просвечивании позвонков. В число данных методов входит простая и прицельная рентгенография и компьютерная томография. Также можно использовать магнитно-резонансную томографию, при помощи которой с большей четкостью удается визуализировать хрящевую ткань.

Для того чтобы диагностировать грыжу Шморля методом простой рентгенографии, необходимо, как минимум, сделать снимок позвоночного столба в прямой проекции. Таким образом, удается первично определить уровень, на котором находится грыжа. Впоследствии для уточнения ее характеристик (размеров, формы, соотношения с окружающими тканями) рекомендуется проведение еще двух прицельных снимков интересуемого позвонка в прямой и боковой проекции.
Для диагностики грыжи Шморля методом компьютерной томографии необходимо всего лишь провести сканирование туловища. В результате исследования у врача появляется возможность как послойно, так и в объеме изучить размеры и строение грыжи Шморля, а также как она изменяет целостность позвонка. Кроме того, данное исследование в ряде случаев позволяет с высокой вероятностью заподозрить онкологические заболевания позвонков, при которых данные грыжи развиваются вторично.
Особенности технологии магнитно-резонансной томографии позволяют более четко, чем при компьютерной томографии, визуализировать богатую жидкостью хрящевую ткань межпозвоночного диска со всеми ее особенностями. Одной из таких особенностей может быть прободение вещества хряща в тело позвонка, что, по сути, и является грыжей Шморля. Кроме того, поскольку надкостница и нервная ткань в основе своей также содержат воду, то их повреждения будут более четко видны на магнитно-резонансной томографии, чем на компьютерной томографии.
К сожалению, достоверных лабораторных проб, непосредственно указывающих на формирование грыжи Шморля, не существует. Тем не менее, некоторые анализы в совокупности с болевым синдромом четкой локализации в определенном позвонке могут и пригодиться.
Изменениями в анализах, косвенно указывающими на грыжу Шморля, могут быть:
В большинстве случаев лечение грыж Шморля не требуется, поскольку они не представляют серьезной опасности для здоровья. Тем не менее, оно может понадобиться, когда подобная грыжа становится причиной болевого синдрома. Происходит это в тех случаях, когда ее размеры являются сравнительно большими или когда она приводит к компрессионному перелому позвонка. При опухолевых поражениях позвонков также могут формироваться подобные грыжи, однако лечение в данном случае будет направлено не на устранение самой грыжи, а на борьбу с опухолью. В зависимости от выбранной тактики лечения опухоли будут производить и выбор тактики лечения грыжи Шморля.
Важно отметить, что медикаментозное лечение грыжи Шморля, как правило, дает лишь временный результат, поскольку сама причина не устраняется, и рано или поздно она вызовет возобновление болевого синдрома. Тем не менее, далеко не все грыжи есть смысл оперировать, поскольку потенциальные осложнения операции достаточно существенны. Поэтому периодические курсы медикаментозного лечения являются основной тактикой лечения для подавляющего большинства пациентов с подобным заболеванием.
Препараты для лечения грыжи Шморля
| Группа медикаментов | Механизм лечебного действия | Представители |
| Спазмолитики (миорелаксанты периферического и центрального действия) |
|
|
| Нестероидные противовоспалительные средства |
|
|
| Корректоры метаболизма костной и хрящевой ткани |
|
|
| Препараты кальция и витамина Д |
|
|
| Кальцитонин |
|
|
| Цитостатики, иммунодепрессанты и противоопухолевые средства (только при вторичных грыжах на фоне опухолевых заболеваний позвонков) |
|
|
Хирургическое лечение при грыжах Шморля, в отличие от других грыж межпозвоночных дисков, проводится крайне редко в связи с тем, что такие грыжи редко осложняются. Тем не менее, осложнения случаются, и связаны они, в большинстве случаев, с деструктивными изменениями в позвонке, в частности, с компрессионными переломами и сдавлением нервных спинномозговых корешков или даже самого спинного мозга (при массивных переломах). Тип хирургического вмешательства при этом определяется степенью разрушения позвонка.
При незначительном или умеренном повреждении позвонка производят так называемую «щадящую» операцию, ограничивающуюся иссечением той части хряща, которая вдается в полость позвонка. Саму полость после этого заполняют высокопрочной полимерной смесью, которая после высвобождения накрепко затвердевает. В результате позвонок укрепляется, а межпозвоночный диск становится таким, каким он был до формирования грыжи.
При выраженном повреждении позвонка (большой грыже) или уже сформировавшемся компрессионном переломе поступают также в зависимости от тяжести перелома. При незначительной его тяжести тело позвонка стараются укрепить шурупами и прочной пластической массой, упомянутой выше. Иногда при этом дугу поврежденного позвонка удаляют, чтобы устранить сдавление спинномозговых корешков.
Если же после томографии становится ясно, что позвонок в результате перелома не подлежит восстановлению, в обход него устанавливаются титановые пластины, прочно прикрепляющиеся к выше и нижерасположенным телам позвонков при помощи шурупов. Сам позвонок с вышерасположенным и нижерасположенным межпозвоночным диском, как правило, удаляется. Такая операция является гораздо более сложной и травматичной. По ее завершении больной несколько потеряет подвижность в области проведенной операции, однако сохранит в полной мере подвижность и чувствительность конечностей, а также функционирование тазовых органов.
Физиотерапевтическое лечение при грыже Шморля является одним из наиболее важных компонентов в безоперационной терапии данного заболевания. Основной его целью является уменьшение воспалительных процессов в области грыжевого выпячивания. Достижение этой цели опосредуется различными физиотерапевтическими воздействиями.
Крайне важно отметить, что если грыжа Шморля является вторичным проявлением опухолевого процесса в позвонках или в принципе в организме, то большинство физиопроцедур будут противопоказаны. В особенности это касается тех из них, эффект которых основан на электрическом воздействии и локальном нагревании тканей. Согласно мнению подавляющего большинства исследователей применение физиотерапевтических процедур в данном случае чревато резким прогрессированием опухолевого процесса.
Физиопроцедуры при грыже Шморля
| Название физиопроцедуры | Лечебные эффекты |
| Лечебная физкультура |
|
| Ультразвуковая терапия |
|
| СУФ-облучение (средневолновое ультрафиолетовое облучение) |
|
| Электрофорез обезболивающих лекарственных средств |
|
| Высокочастотная магнитотерапия |
|
| Амплипульс |
|
| Хлоридно-натриевые ванны |
|
После перенесенной операции по коррекции данной патологии физиотерапевтические средства также применяются, однако в данном случае, преимущественно, с целью улучшения подвижности сегмента позвоночника, подвергшегося хирургическому вмешательству.
Применение народных методов лечения грыжи Шморля актуально только в тех случаях, когда имеется болевой синдром. При отсутствии болевого синдрома использовать народные средства не имеет смысла, поскольку они не в состоянии избавить пациента от самой грыжи. Максимум, на что они способны – поучаствовать в уменьшении локальных признаков воспаления.
Применяются, преимущественно, вещества, обладающие локально раздражающим действием. Посредством раздражения кожных покровов в области воспаленного позвонка происходит увеличение порога возбудимости, а соответственной и уменьшение болезненности данной зоны.
Наиболее зарекомендовавшими себя народными рецептами являются:
Профилактика грыжи Шморля подразделяется на первичную и вторичную. Первичная профилактика подразумевает соблюдение свода правил, целью которых является недопущение появления данных грыж на изначально здоровом позвонке. Вторичная профилактика подразумевает предотвращение осложнений уже сформировавшейся грыжи.

К мерам первичной профилактики грыжи Шморля относятся:
К мерам вторичной профилактики грыжи Шморля относятся:


Существующие на сегодняшний день методы лечения грыжи Шморля считаются достаточно высокоэффективными при любой степени выраженности данной патологии. Однако следует отметить, что далеко не все подобные грыжи нуждаются в лечении.
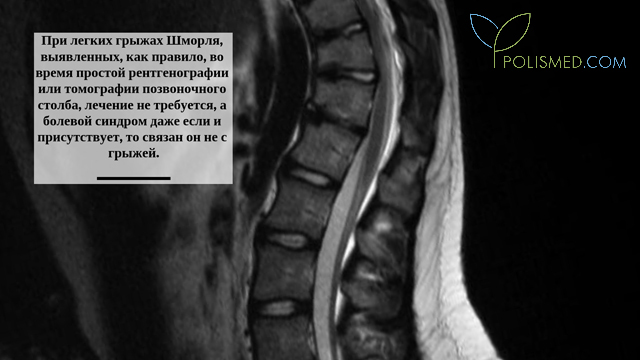
При легких грыжах Шморля, выявленных, как правило, во время простой рентгенографии или томографии позвоночного столба, лечение не требуется, а болевой синдром даже если и присутствует, то связан он не с грыжей. Лечение в данном случае подразумевает скорее ряд профилактических мер, направленных на противодействие увеличению грыжи. В число вышеупомянутых мер входит избегание нагрузок, поддержание оптимального веса тела, регулярное наблюдение у врача и выполнение контрольных снимков. Критерием эффективности подобной профилактики является отсутствие роста грыжи Шморля на протяжении времени, которое можно проследить по результатам повторных рентгенограмм позвоночного столба. Кроме того, если грыжа остановила свой рост, то вокруг нее образуется зона более плотной кости, обнаружение на рентгенограмме которой также является благоприятным признаком.
При средних размерах грыжи болевой синдром также в большинстве своем отсутствует, однако изредка встречаются случаи, когда именно грыжа Шморля является причиной болей в спине. Как правило, эти случаи связаны с, так называемыми вторичными грыжами на фоне онкологических заболеваний и остеопороза. Лечение, в первую очередь, направлено на борьбу с основным заболеванием. Параллельно, если не имеется противопоказаний, применяются средства и методы лечения, направленные на устранение болевого синдрома (массаж, лечебная физкультура, физиопроцедуры). Эффективность такого лечения зависит от многих факторов – выбранных методов лечения, запущенности заболевания, сопутствующих патологий возраста и дисциплинированности больного. Однако в целом такое лечение обычно приводит к устранению болей на определенный период, длительность которого также может значительно варьировать.
При массивных грыжах Шморля, когда грыжевой узел занимает основную часть тела позвонка, болевой синдром, как это ни странно, в большинстве случаев отсутствует. Тем не менее, его встречаемость значительно выше, чем при грыжах небольшого и среднего размера. Первичные грыжи Шморля, как правило, безболезненны. Вторичные же грыжи (возникшие на фоне сопутствующих патологий) чаще вызывают боль. Лечение в данном случае является комбинированным. Медикаментозно, насколько возможно, укрепляют остаточную костную ткань тела позвонка и уменьшают интенсивность болевого синдрома. При необходимости производят хирургическое укрепление поврежденного позвонка. Однако следует отметить, что данный тип операций достаточно сложен технически и поэтому чреват серьезными осложнениями. Решение о его возможности и целесообразности выносится консилиумом врачей, в состав которого входит нейрохирург, невролог, онколог, терапевт, ревматолог и другие специалисты. Успешно проведенная операция, как правило, в значительной мере устраняет болевой синдром.
Грыжа Шморля опасна своими осложнениями и в некоторых случаях причинами. Основным осложнением является компрессионный перелом позвонка, вызывающий сдавление спинного мозга со всеми вытекающими последствиями. Более редким осложнением является болезнь Шейермана-Мау, проявляющаяся формированием патологического грудного кифоза (изгиб позвоночника кзади). В некоторых случаях грыжи Шморля могут косвенно указывать на ряд заболеваний, таких как остеопороз, гормонпродуцирующие доброкачественные и злокачественные опухоли.
Наиболее распространенное осложнение грыжи Шморля – компрессионный перелом позвонка. В большинстве случаев он развивается внезапно у пациентов, которые не жаловались на хронические боли в спине и не подозревали о присутствии у них грыжи Шморля. Причина его возникновения – истончение костной ткани под влиянием растущей внутрь позвонка хрящевой ткани. В результате перелома высота позвонка резко уменьшается, а находящийся позади тела позвонка спинной мозг с отходящими от него спинномозговыми корешками ущемляется под весом тела. В результате этого обычно наступает частичный парез или полный паралич ниже места перелома с сопутствующими нарушениями функций тазовых органов (недержание мочи, эректильная дисфункция и др.).
Болезнь Шейермана-Мау является генетическим заболеванием, в результате которого по мере роста тел позвонков внутренняя их костная ткань несколько отстает от роста замыкательных пластин (наружного каркаса позвонков). Из-за такого отставания внутри позвонков формируются многочисленные полости, в которые со временем продавливается хрящевая ткань межпозвоночных дисков, формируя множественные грыжи Шморля. В результате этого опорная функция всего позвоночника снижается. Под весом собственного тела усиливается искривление грудного отдела позвоночного столба в заднем направлении. Это, в свою очередь, приводит к нарушениям со стороны органов грудной клетки, а также постоянным болям в спине.
Также следует упомянуть некоторые случаи, при которых грыжи Шморля являются одним из проявлений заболеваний других органов и систем. В число данных заболеваний входит первичный и вторичный остеопороз – снижение прочности костной ткани. В отличие от первичного остеопороза, который развивается у многих людей по мере старения, вторичный остеопороз может возникнуть на фоне заболеваний паращитовидных желез и болезней почек. Также грыжи Шморля могут скрывать под собой костную опухоль позвонка или метастазы злокачественной опухоли иной локализации в позвонок. В связи с вышесказанным, при подобных грыжах совсем не лишним будет, как минимум, ежегодно проверять уровень гормонов паращитовидной железы и основных ионов крови.
Множественные грыжи Шморля на протяжении всего позвоночника у взрослого человека с высокой вероятностью свидетельствуют в пользу того, что их появление связано с остеопорозом. Если же такие грыжи в большом количестве диагностируются у ребенка или подростка, то причиной их возникновения может быть достаточно редкая генетическая патология – болезнь Шейермана-Мау.
Основной опасностью как в первом, так и во втором случае является постепенная прогрессирующая деформация позвоночника, а также компрессионные переломы позвонков. При прогрессирующей деформации позвоночника его ось отклоняется чаще кзади и несколько в сторону, формируя горб. Компрессионные переломы опасны острой неврологической симптоматикой из-за резкого ущемления спинного мозга и спинномозговых корешков, в результате чего может наступить частичная или полная утеря контроля над той частью тела, что находится ниже места сдавления спинного мозга.
Существует комплекс физических упражнений, направленных на предотвращение осложнений грыжи Шморля, таких как болевой синдром и компрессионные переломы. Основной целью данных упражнений является уменьшение нагрузки на позвоночный столб путем ослабления тонуса спазмированных и укрепления ослабленных околопозвоночных мышц.
Упражнения при грыже Шморля
| Номер упражнения | Начальное положение | Метод выполнения |
| 1 | Лежа на животе. | Попеременное поднятие каждой ноги вверх (назад) и отведение в сторону. Начинать следует с 6 - 8 подходов. Затем количество подходов следует увеличить до 20. |
| 2 | Лежа на животе. | Попеременное отведение каждой ноги в стороны с приближением колен к бокам. Начинать следует с 6 - 8 подходов для каждой ноги. По мере укрепления мышц количество подходов доводят до 18 - 20. |
| 3 | На боку, касаясь пола только ребром подошвы и поверхностью предплечья. | Нахождение в такой позиции по 10 секунд на каждом боку. Всего требуется от 3 до 5 подходов вначале и от 8 до 10 подходов в качестве целевой отметки. |
| 4 | На спине, руки раскинуты по сторонам для упора ладонями вниз. Носки соединены вместе. | Поднять ноги на угол 30 - 45 градусов от пола и выводить носками в воздухе контуры цифр от 1 до 10. Целевой уровень до 20. |
| 5 | Лежа на спине, руки раскинуты по сторонам для упора ладонями вниз. | Носком правой ноги дотянуться максимально далеко влево, не перекатываясь при этом на живот. Аналогично для левой ноги. Вначале рекомендуется 8 - 10 подходов с постепенным увеличением их числа до 20. |

Войдите при помощи профиля в социальной сети или ранее зарегистрированного профиля на сайте